
系统性红斑狼疮继发视神经脊髓炎谱系疾病1例并文献回顾
作者:屈明睿,李媛,苗延巍,孙国珍,大连医科大学附属第一医院
病例女,63岁,因“突发腰部麻木不适感伴双下肢麻木1月,加重伴左下肢活动不灵2天”就诊。神经科查体:左下肢肌力及肌张力减弱,左侧膝反射 增强,左侧Babinski征可疑阳性。既往史:白细胞减低病史10余年。
增强,左侧Babinski征可疑阳性。既往史:白细胞减低病史10余年。
实验室检查:(1)血常规 、血液生化检查:白细胞2.64×109L-1,血红蛋白
、血液生化检查:白细胞2.64×109L-1,血红蛋白 100 g/L,淋巴细胞0.73×109L-1,余均为阴性;(2)风湿免疫指标:ANA 1∶3 200+阳性、SM抗体弱阳性、ds-DNA抗体357.08 IU/mL、抗β2糖蛋白1Ig G抗体118.6 CU;(3)血清抗AQP4抗体结果回报示阳性(1∶32)。
100 g/L,淋巴细胞0.73×109L-1,余均为阴性;(2)风湿免疫指标:ANA 1∶3 200+阳性、SM抗体弱阳性、ds-DNA抗体357.08 IU/mL、抗β2糖蛋白1Ig G抗体118.6 CU;(3)血清抗AQP4抗体结果回报示阳性(1∶32)。
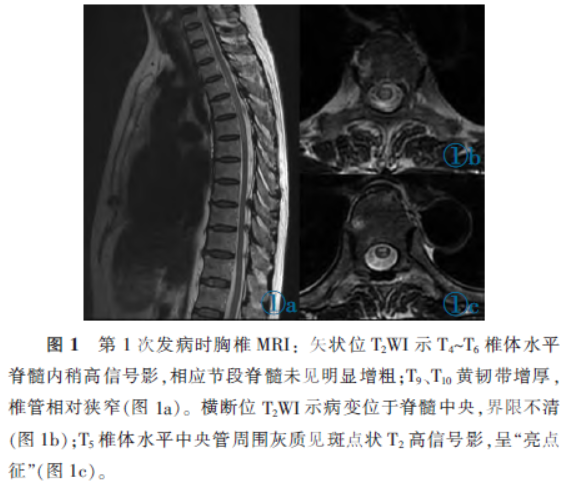
影像学检查:胸椎MRI表现:T4~T6椎体水平脊髓未见明显增粗,髓内可见长条形T1WI稍低信号、T2WI稍高信号影;横断面显示T4水平病变位于脊髓中央,完全覆盖灰质及大部分白质,界限不清;T5、T6水平中央管周围灰质见斑点状T2高信号影,呈“亮点征”(图1)。
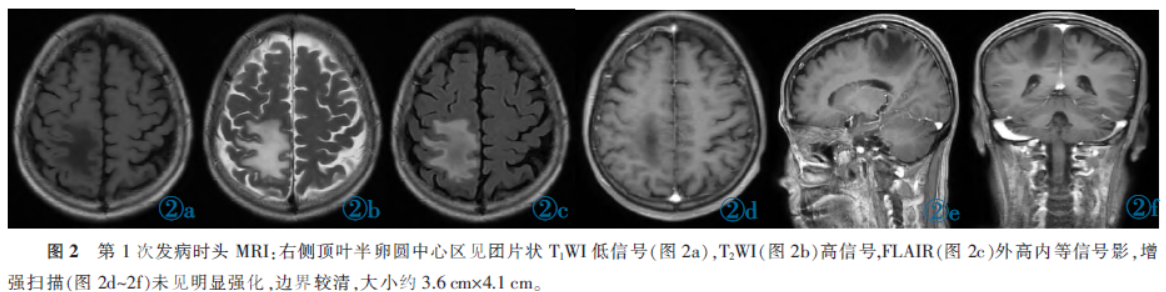
头MRI表现:右侧顶叶半卵圆中心区见团片状T1WI低信号,T2WI高信号影,T2WI FLAIR呈外高内等信号,大小约3.6 cm×4.1 cm,边界较清,涵盖皮层下及深部白质;增强扫描未见确切强化(图2)。
MR诊断:脊髓及脑内病变,考虑炎性病变可能,需结合实验室检查进一步明确病因。综合其临床表现、影像特征及实验室检查结果,本例患者的临床诊断为系统性红斑狼疮(Systemic lupus erythematosus,SLE)继发视神经脊髓炎谱系疾病 (Neu-romyelitis optica spectrum disease,NMOSD)。
(Neu-romyelitis optica spectrum disease,NMOSD)。
临床治疗与随访:予甲泼尼龙 500 mg冲击治疗,免疫球蛋白抑制免疫反应治疗后,患者临床症状好转。出院后患者规律口服醋酸泼尼松片
500 mg冲击治疗,免疫球蛋白抑制免疫反应治疗后,患者临床症状好转。出院后患者规律口服醋酸泼尼松片 60 mg/d,每周减1片,减至30 mg。7月后患者出现左上肢疼痛感,予环磷酰胺
60 mg/d,每周减1片,减至30 mg。7月后患者出现左上肢疼痛感,予环磷酰胺 冲击治疗、甲氨蝶呤
冲击治疗、甲氨蝶呤 联合地塞米松
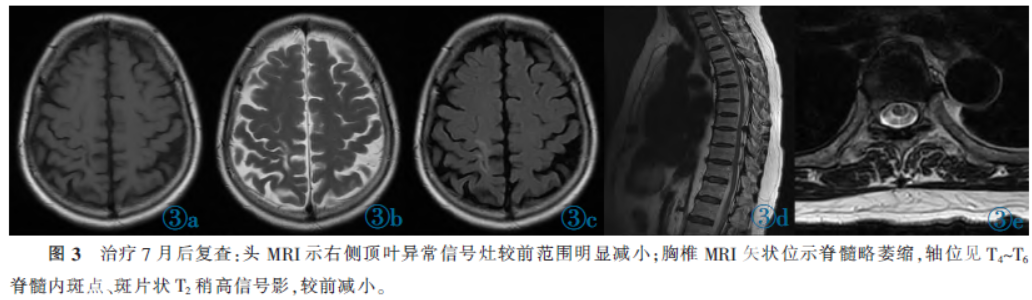
联合地塞米松 鞘内注射治疗,症状改善。复查头MRI示右侧顶叶异常信号灶较前范围明显减小;胸椎MRI示T4~T6椎体水平脊髓轻度萎缩,髓内可见斑片状T2稍高信号影,较治疗前也明显缩小(图3)。
鞘内注射治疗,症状改善。复查头MRI示右侧顶叶异常信号灶较前范围明显减小;胸椎MRI示T4~T6椎体水平脊髓轻度萎缩,髓内可见斑片状T2稍高信号影,较治疗前也明显缩小(图3)。
讨论
SLE是一种多系统受累的自身免疫性疾病,可能与多种致病性抗体产生及免疫复合物沉积,引起机体免疫功能障碍有关,有发热 、消瘦
、消瘦 等全身症状及皮肤红斑、关节炎、肾损害等多器官受累表现。神经系统也可受累,称为神经精神性狼疮(NPSLE),多有头痛
等全身症状及皮肤红斑、关节炎、肾损害等多器官受累表现。神经系统也可受累,称为神经精神性狼疮(NPSLE),多有头痛 、癫痫
、癫痫 、脑血管疾病及认知、运动障碍等多种神经精神症状,其发生率根据不同的定义及纳入标准估计在37%~95%。
、脑血管疾病及认知、运动障碍等多种神经精神症状,其发生率根据不同的定义及纳入标准估计在37%~95%。
Sarbu等将NPSLE的脑部病变在常规MRI上主要分为两种类型:(1)炎症性病变:通常表现为灰质或白质T2FLAIR高信号,边界不清,病灶不沿血管分布,可有占位效应;(2)脑血管病变:包括大动脉供血区的脑梗死 和脑小血管病变。
和脑小血管病变。
MRI是SLE脊髓炎定位的首要检查方法,可表现正常,也可表现为横贯性脊髓炎(受累椎体节段少于2~3个)和纵向性(累及3个以上椎体节段)脊髓炎,后者更常见。研究表明免疫复合物介导的血管炎、抗磷脂抗体 等是SLE脊髓炎的可能机制。NMOSD是一种免疫介导的炎性脱髓鞘疾病,以视神经和脊髓受累为其核心临床特征。本病多见于中青年女性,易反复发作,预后较差。
等是SLE脊髓炎的可能机制。NMOSD是一种免疫介导的炎性脱髓鞘疾病,以视神经和脊髓受累为其核心临床特征。本病多见于中青年女性,易反复发作,预后较差。
水通道蛋白4(AQP4)抗体是NMOSD特异性生物学指标。脑内病变可特异性分布于室管膜周围AQP4高表达区域(极后区、丘脑、下丘脑、脑室旁、胼胝体等),也可有广泛、融合的白质病变,或者沿白质纤维走行呈放射状。本例脑内病变主要表现为顶叶皮层下及深部白质融合病灶,在T2FLAIR上病灶中央相对等信号表现,无强化,提示炎性或脱髓鞘改变。
NMOSD脊髓病灶多为长节段,颈胸髓常见,而腰髓少见。急性期脊髓肿胀,呈T1WI低信号,T2WI高信号,增强扫描呈斑片样显著强化。横断面病灶位于中央管周围,灰质受累范围>70%,累及范围多>50%脊髓横断面积;部分病灶呈圆点样(亮点征)、蝶形或H形。Rabasté等研究发现横断面亮点征可作为AQP-4阳性的预测因素,同时还指出,纵向广泛性脊髓炎和亮点征对NMOSD的诊断具有互补性。
自身免疫性疾病可与NMOSD同时或相继发生,其中SLE和干燥综合征相对常见。近一半的NMOSD患者中可以检测到抗核抗体阳性,而仅有2%多发性硬化 患者抗核抗体阳性,且AQP4-Ab和抗核抗体的联合检测提高了NMOSD诊断的敏感性。Wingerchuk和Weinshenker认为NMOSD合并自身免疫性疾病可能与环境和遗传因素有关,也可能与某些自身免疫性疾病产生的抗体,或免疫复合物沉积引起血管炎,影响血脑屏障的通透性及完整性,促进AQP4抗体进入中枢神经系统,造成神经元损伤。有研究显示,抗AQP4抗体只在有NMOSD视神经炎或脊髓炎症状的SLE患者的血清中检测到,提示抗AQP4抗体可作为区分NMOSD和NPSLE的特异性指标。
患者抗核抗体阳性,且AQP4-Ab和抗核抗体的联合检测提高了NMOSD诊断的敏感性。Wingerchuk和Weinshenker认为NMOSD合并自身免疫性疾病可能与环境和遗传因素有关,也可能与某些自身免疫性疾病产生的抗体,或免疫复合物沉积引起血管炎,影响血脑屏障的通透性及完整性,促进AQP4抗体进入中枢神经系统,造成神经元损伤。有研究显示,抗AQP4抗体只在有NMOSD视神经炎或脊髓炎症状的SLE患者的血清中检测到,提示抗AQP4抗体可作为区分NMOSD和NPSLE的特异性指标。
本病同时累及脑和脊髓,需要与以下疾病鉴别:
(1)多发性硬化:病灶多发,新旧不一,具有时间和空间多发性。脑内病灶多位于室旁白质或皮层下白质,具有典型的“直角脱髓鞘征”,多累及U型纤维,环形或开环形强化;眼部病变多累及视神经和视交叉,视束受累较为少见,多为短节段病灶,病变较轻;脊髓病变表现为偏心性单发或多发短节段受累,主要位于侧索、后索,脊髓也很少有水肿 及增粗的表现。
及增粗的表现。
(2)急性播散性脑脊髓炎 :儿童多见,多有前驱感染症状,起病较急,病程为单时相。脑内病灶多好发于白质,也可累及灰质(如丘脑、基底核),通常累及范围广泛,呈双侧不对称性,增强可有不均匀环形强化。脊髓多为连续长节段受累,呈均匀长T1、长T2信号,病变多无特异性。
:儿童多见,多有前驱感染症状,起病较急,病程为单时相。脑内病灶多好发于白质,也可累及灰质(如丘脑、基底核),通常累及范围广泛,呈双侧不对称性,增强可有不均匀环形强化。脊髓多为连续长节段受累,呈均匀长T1、长T2信号,病变多无特异性。
(3)髓鞘少突胶质细胞糖蛋白(MOG)抗体相关疾病:MOG抗体是其特异性指标。脑内病灶多呈斑片状弥漫分布,病灶更大且互相融合,更倾向于分布在小脑中脚、桥脑、中脑以及皮层和丘脑、基底节等灰质核团。脊髓病灶多以颈胸髓受累多见,长度多超过3个椎体节段。但当脊髓圆锥受累或出现不连续的短节段病灶时较具有特征性,有助于与NMOSD进行鉴别。
总之,当患有自身免疫疾病的患者若出现纵向广泛性脊髓炎、视神经炎或具有典型头MRI病变分布模式,应首先考虑NMOSD可能,早期完善血清抗AQP4抗体检测及磁共振检查对全面分析病情、指导治疗有重要意义。
来源:屈明睿,李媛,苗延巍等.系统性红斑狼疮继发视神经脊髓炎谱系疾病1例并文献回顾[J].中国临床医学影像杂志,2023,34(02):151-152.
