
易误诊为海绵状血管瘤的大脑后动脉夹层动脉瘤介入栓塞一例
作者:肖景锐,刘文豪,王长鑫,张照龙,孙成建,刘国平,谢宜兴,赵晓龙,邵黎明,徐锐,青岛大学附属医院市南院
颅内动脉瘤 是由于血流的不断冲击,血管壁向外部膨出造成的,多发生在血管起源或分叉处。发生在大脑后动脉的动脉瘤较少,占颅内动脉瘤的0.7%~2.3%,以夹层动脉瘤多见。大脑后动脉夹层动脉瘤常以蛛网膜下腔出血
是由于血流的不断冲击,血管壁向外部膨出造成的,多发生在血管起源或分叉处。发生在大脑后动脉的动脉瘤较少,占颅内动脉瘤的0.7%~2.3%,以夹层动脉瘤多见。大脑后动脉夹层动脉瘤常以蛛网膜下腔出血 起病,早期可出现肿瘤样占位症状。
起病,早期可出现肿瘤样占位症状。
颅内海绵状血管瘤又称海绵状血管畸形,是一种较为隐匿的先天性血管畸形,作为一种良性病变,其可表现为出血和生长的趋势。大脑后动脉夹层动脉瘤与颅内海绵状血管瘤在影像学表现上存在相似之处。笔者报道1例易误诊为海绵状血管瘤的大脑后动脉远端夹层动脉瘤,并复习相关文献,分享诊治体会。
患者女,32岁,因“头痛 3年余,加重11d”于2020年10月21日入住青岛大学附属医院市南院区介入医学科。患者于3年前无明显诱因出现突发右侧头痛,头痛性质为搏动性,口服氨酚双氢可待因片
3年余,加重11d”于2020年10月21日入住青岛大学附属医院市南院区介入医学科。患者于3年前无明显诱因出现突发右侧头痛,头痛性质为搏动性,口服氨酚双氢可待因片 500mg后可缓解,无恶心、呕吐。入院前11d头痛加重,可忍受,口服氨酚双氢可待因片500mg后未见明显好转,伴视物重影、恶心,无呕吐,无言语不清、意识障碍
500mg后可缓解,无恶心、呕吐。入院前11d头痛加重,可忍受,口服氨酚双氢可待因片500mg后未见明显好转,伴视物重影、恶心,无呕吐,无言语不清、意识障碍 。
。
入院神经系统体格检查:意识清楚、精神可,双侧瞳孔等大同圆,双侧瞳孔对光反射正常,痛、温、触觉 正常,四肢肌力Ⅴ级,病理征未引出。2020年10月19日于我院神经内科门诊就诊时行头部CT平扫
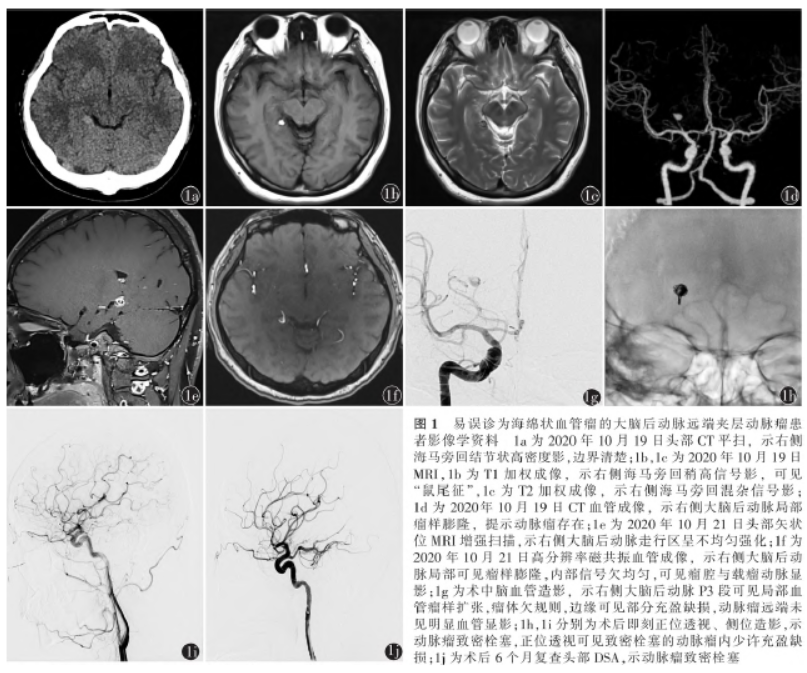
正常,四肢肌力Ⅴ级,病理征未引出。2020年10月19日于我院神经内科门诊就诊时行头部CT平扫 ,可见右侧海马旁回结节状高密度影,边界清楚,提示颅内海绵状血管瘤可能性大(图1a);头部MRIT1加权成像可见右侧海马旁回见结节状高信号,可见“鼠尾征”(图1b),T2加权成像可见混杂信号影(图1c),液体衰减反转恢复(FLAIR)序列呈中央高周围低信号,扩散加权成像(DWI)呈低信号,边界清楚,直径约为9mm,提示海绵状血管瘤伴出血可能大;头部CT血管成像
,可见右侧海马旁回结节状高密度影,边界清楚,提示颅内海绵状血管瘤可能性大(图1a);头部MRIT1加权成像可见右侧海马旁回见结节状高信号,可见“鼠尾征”(图1b),T2加权成像可见混杂信号影(图1c),液体衰减反转恢复(FLAIR)序列呈中央高周围低信号,扩散加权成像(DWI)呈低信号,边界清楚,直径约为9mm,提示海绵状血管瘤伴出血可能大;头部CT血管成像 (CTA)示右侧大脑后动脉局部见瘤样膨隆,提示右侧大脑后动脉瘤(图1d)。
(CTA)示右侧大脑后动脉局部见瘤样膨隆,提示右侧大脑后动脉瘤(图1d)。
2020年10月21日入院后头部MRI增强扫描可见右侧大脑后动脉走行区不均匀强化影(图1e);头部高分辨率磁共振血管成像(high-resolution MR angiography,HRMRA)示右侧大脑后动脉局部可见瘤样膨隆,内部信号欠均匀,可见瘤腔与载瘤动脉显影(图1f)。
2020年10月23日气管插管全身麻醉下行血管内治疗,通过经皮动脉穿刺置鞘技术(Seldinger法)于右侧股动脉置入6F动脉鞘(Terumo公司,日本),使用5F单弯导管(Cordis公司,美国)行DSA,显示右侧大脑后动脉P3段局部血管瘤样扩张,瘤体欠规则,边缘可见部分充盈缺损,远端未见明显血管显影(图1g),考虑夹层动脉瘤部分血栓化,右侧大脑后动脉为胚胎型。
6F导引导管(Cordis公司,美国)在5F125cm单弯导管(Cordis公司,美国)引导下送至右侧颈内动脉岩段,ExcelsiorSL-10微导管(Stryker公司,美国)在Synchro2微导丝(Stryker公司,美国)引导下经后交通动脉送至动脉瘤内,依次填入5mm×10cm、4mm×10cm、2mm×8cmTarget弹簧圈(Stryker公司,美国)及1mm×2cmHydrosoft弹簧圈(Terumo公司,日本)各1枚将动脉瘤致密栓塞,近端大脑后动脉亦闭塞,填塞过程中有轻度阻力感。
术中多次造影均满意,填塞后透视及造影显示动脉瘤栓塞致密,瘤内仍可见少许充盈缺损(图1h,1i)。依次撤出微导丝、微导管。患者麻醉苏醒后自诉头痛减轻,视物模糊较前改善。术后给予加大静脉补液等治疗。患者于2020年10月26日出院,出院时仍存在轻度头痛。术后2周复查,患者自诉头痛明显减轻,头部CT未见明显异常。术后6个月复查,患者头痛症状完全消失,头部DSA示动脉瘤致密栓塞(图1j)。
讨论
颅内海绵状血管瘤是中枢神经系统常见的血管畸形之一,占所有血管畸形的10%~20%。颅内海绵状血管瘤在CT上通常表现为边界清楚的结节状高密度灶,可伴有钙化;MRIT1加权成像为等信号,有出血时则可见混杂信号,由于病灶周围的陈旧性出血、含铁血黄素沉着,T2加权成像多表现为高或者混杂信号,周围环绕低信号,即典型“爆米花”“桑葚”样改变,伴有急性或亚急性出血时,MRI显示为均匀高信号影,病灶周围低信号环随着出血事件发生时间增长而逐渐增宽。
大脑后动脉夹层动脉瘤为大脑后动脉瘤中较常见的类型,多发生于P2段,其典型的MRA表现为“双腔征”、壁内血肿等,DSA多表现为“珠线征”“线样征”等。夹层动脉瘤形成后,瘤壁内表面缺乏完整的血管内皮覆盖,容易导致动脉瘤内血栓形成。血栓性夹层动脉瘤影像学表现常不典型,部分血栓性动脉瘤常表现为CT平扫上的稍高密度影,增强扫描瘤腔部分强化,血栓部分不强化。
若血栓位于动脉瘤腔的周边,CT增强扫描时动脉瘤中心的瘤腔和外层囊壁均有强化,形成中心高密度和外围高密度环,中间隔以等密度带,称为“靶征”;MRIT1、T2加权成像混杂密度影,增强后瘤内部分强化。
完全血栓化动脉瘤CT与MRI的表现则会根据血栓形成时期的不同而表现出不同的特点,CT平扫常为稍高密度影,瘤内及周边可见点状钙化,瘤壁可见蛋壳样弧形钙化,增强扫描仅有瘤壁环状强化,瘤内血栓无强化;MRI表现常无特异性,可表现为动脉瘤内高、低、等或混杂信号,增强扫描时可瘤壁强化,血栓无强化。部分血栓化夹层动脉瘤并不少见,但完全血栓化的夹层动脉瘤较为少见。
Lawton等将血栓性动脉瘤分为同心型、偏心型、分叶型、完全型、管腔型、医源型6型,完全型血栓性动脉瘤仅占所有血栓性动脉瘤的3%。本例患者在CT检查 中表现为结节状高密度影,与颅内海绵状血管瘤的CT影像表现相似;MRI表现为T1高信号,T2混杂信号,这与出血的海绵窦海绵状血管瘤在MRI上表现较相似。
中表现为结节状高密度影,与颅内海绵状血管瘤的CT影像表现相似;MRI表现为T1高信号,T2混杂信号,这与出血的海绵窦海绵状血管瘤在MRI上表现较相似。
DWI序列中颅内海绵状血管瘤通常呈低信号,而本例患者DWI表现也同为低信号,因此需要进一步鉴别。CTA和HRMRA不作为诊断颅内海绵状血管瘤常规手段,因为其在CTA与HRMAR上并不显影,但CTA与HRMRA均能清楚地显示动脉瘤的大小、形态、瘤颈位置以及与周围血管的关系。头部DSA作为诊断颅内动脉瘤的“金标准”,不仅能诊断动脉瘤的存在,还能显示动脉瘤的大小、部位以及与载瘤动脉的关系,对于后续的介入治疗有着重要的作用,但因血流缓慢、血管痉挛等原因,头部DSA多不能发现颅内海绵状血管瘤。
本例患者CT与MR平扫的影像学表现高度提示颅内海绵状血管瘤,但在T1加权成像上,可见“鼠尾征”,提示可能存在动脉瘤,结合CTA表现,考虑为颅内动脉瘤。CT与MR增强扫描不均匀强化的表现,或为瘤内部分血栓化所致,分型可归类为偏心型,DSA与手术过程中的综合表现也证明了上述推论。
本例患者动脉瘤位于大脑后动脉P2段远端近P3段处,此类动脉瘤会对载瘤动脉及其穿支血管的血流动力学产生明显影响,穿支供血区会产生丰富的侧支代偿,因此临床上常采用载瘤动脉闭塞的方法进行治疗;对于颅内海绵状血管瘤,目前常采用显微外科手术切除、立体定向放射治疗及保守治疗。
二者一旦误诊,会对患者后续治疗产生重大影响。本例患者采用单纯弹簧圈栓塞联合载瘤动脉闭塞技术,降低患者发生术后出血事件风险的同时避免了闭塞大脑后动脉出现神经功能受损。综上所述,当颅内夹层动脉瘤内出现部分血栓时,可能会出现与颅内海绵状血管瘤相似的影像学表现,诊断过程中需进一步完善CTA、HRMRA、MRI增强扫描和DSA检查,除外夹层动脉瘤血栓化可能。
来源:肖景锐,刘文豪,王长鑫,张照龙,孙成建,刘国平,谢宜兴,赵晓龙,邵黎明,徐锐.易误诊为海绵状血管瘤的大脑后动脉夹层动脉瘤介入栓塞一例[J].中国脑血管病杂志,2023,20(04):261-263.

