
经皮肾镜取石术并发腹腔间隔室综合征一例
作者:尤来委,王雪霏,郭建荣,海军军医大学附属公利医院麻醉科
经皮肾镜取石术(Percutaneous Nephrolithotomy,PCNL),具有清除结石率高、手术时间短等优点,目前已成为治疗肾结石的首选方案。手术操作的关键步骤是建立安全高效的操作通道,可降低手术并发症的发生率。现本文结合最新文献报道一例术中并发呼吸循环衰竭的PCNL。
1.病历简介
男患,80 岁,身高170 cm,体重76 kg,因“右肾区绞痛”收入院。查体:右侧肋脊角叩击痛,B超显示右肾结石。诊断为“右肾结石”,拟在全麻下行“PCNL”。麻醉管理:入室后常规监测生命体征:体温(Temperature,T)36.2℃、血压(Blood Pressure,BP)163 / 99 mmHg、心率(Heart Rate,HR)89 次/ 分、血氧饱和度(SpO2)95%、呼吸频率(Respiratory Rate,RR)14 次/ 分。
局麻下行左桡动脉穿刺置管用于监测有创动脉压(Arterial Blood Pressure,ABP)、心排血量(Cardiac Output,CO)、每搏变异度指数(Stroke Volume Variation,SVV)和血气分析,右颈内静脉穿刺置管用于输液和监测中心静脉压(Central Venous Pressure,CVP)。
8∶40 麻醉诱导:依次静注咪达唑仑 2mg、依托咪酯
2mg、依托咪酯 15mg、舒芬太尼
15mg、舒芬太尼 35 ug和顺式阿曲库铵
35 ug和顺式阿曲库铵 16mg,可视喉镜下经口气管插管,呼吸参数:潮气量450 ml、吸呼比1∶2、通气频率12 次/分、氧流量2L/min。麻醉维持:持续泵注丙泊酚
16mg,可视喉镜下经口气管插管,呼吸参数:潮气量450 ml、吸呼比1∶2、通气频率12 次/分、氧流量2L/min。麻醉维持:持续泵注丙泊酚 (3-6)mg/(kg·h)、瑞芬太尼
(3-6)mg/(kg·h)、瑞芬太尼 (0.15 - 0.2)ug/(kg·min)、顺式阿曲库铵0.2 ug/(kg·min)。
(0.15 - 0.2)ug/(kg·min)、顺式阿曲库铵0.2 ug/(kg·min)。
维持生命体征:SpO299%、ABP(120 - 140)/(70 - 80)mmHg(1mmHg=0.133 kPa)、HR(60 - 80)次/ 分、气道压(18 - 22)cmH2O(1 cm H2O = 0.098 kPa)、呼末二氧化碳分压(end- tidal carbon dioxide partial pressure,PETCO2)(30 - 40)mmHg、脑电双频指数(bispectral index,BIS)值(45 - 60)。
麻醉成功后先截石位留置F5 输尿管导管,后改为俯卧位。超声引导下,常规取右肾上极入路穿刺,因结石较大且不规则,超声定位困难,多次穿刺成功后行右侧PCNL,采用氯化钠 等渗冲洗液,灌洗流量0.25 L/min,总灌洗量约30000ml。术中灌洗液回收欠佳,术野中冲洗液持续流出,铺单被水浸透,手术床下地面见大量冲洗液,术毕,引流液约20000ml。
等渗冲洗液,灌洗流量0.25 L/min,总灌洗量约30000ml。术中灌洗液回收欠佳,术野中冲洗液持续流出,铺单被水浸透,手术床下地面见大量冲洗液,术毕,引流液约20000ml。
抢救过程:11∶20临近手术结束时,气道压突然从20cmH2O升至30cmH2O,PETCO2降至26mmHg,SpO2 降至93%,在排除麻醉和呼吸回路等因素后,听诊双肺有散在的湿罗音,气道内吸出少量无色液体后双肺呼吸音有所改善。
动脉血气显示:PH 7.343、PaCO2 40.7 mmHg、PaO2 421 mmHg、Hb 11.1g / dl、K+ 3.4mmol/L、乳酸(lactate,Lac)2.1mmol/L。20min后ABP 由120 / 74mm Hg渐降至90 / 67mm Hg,HR由65次/分降至52次/分,减少麻醉药用量并静注麻黄碱 10mg,ABP升至94/70mmHg、HR 54次/分,加用多巴胺
10mg,ABP升至94/70mmHg、HR 54次/分,加用多巴胺 3 ug/(kg·min)泵注后循环功能有所改善。
3 ug/(kg·min)泵注后循环功能有所改善。
12∶00患者HR 猛增至(100- 110)次/分,ABP降至(72 - 80)/(59 - 63)mmHg,CO由3.6 L / min 降到1.8 L/min,SVV从11% 升高到20%,即刻静注去氧肾上腺素 10 ug、多巴胺1mg,病情仍持续恶化,气道压增至53 cmH2O,PETCO2下降至20 mmHg,SpO2降至85%,ABP(55 - 67)/(40 - 50)mm Hg,HR(120 -130)次/分,CO 1.1L/min,SVV升高到26%,CVP由22 cmH2O增至35 cmH2O,改用静脉泵注去甲肾上腺素
10 ug、多巴胺1mg,病情仍持续恶化,气道压增至53 cmH2O,PETCO2下降至20 mmHg,SpO2降至85%,ABP(55 - 67)/(40 - 50)mm Hg,HR(120 -130)次/分,CO 1.1L/min,SVV升高到26%,CVP由22 cmH2O增至35 cmH2O,改用静脉泵注去甲肾上腺素 0.08 ug/(kg·min)、多巴酚丁胺
0.08 ug/(kg·min)、多巴酚丁胺 5 ug/(kg·min)。
5 ug/(kg·min)。
患者体位 改成平卧位后,其腹部明显膨隆,呈蛙状腹、坚如磐石,双侧胸廓饱满,听诊双肺满布湿罗音和水泡音,叩诊呈浊音。急查动脉血气:PH 7.14、PaCO2 72 mmHg、PaO2 90 mmHg、Hb 10.9 g / dl 、K+3.2mmol /L、Lac 5.0mmol /L。
改成平卧位后,其腹部明显膨隆,呈蛙状腹、坚如磐石,双侧胸廓饱满,听诊双肺满布湿罗音和水泡音,叩诊呈浊音。急查动脉血气:PH 7.14、PaCO2 72 mmHg、PaO2 90 mmHg、Hb 10.9 g / dl 、K+3.2mmol /L、Lac 5.0mmol /L。
胸部超声显示:透声良好的液性暗区,肋膈角变钝;腹部超声显示:大量的液性暗区,其内透声好。行膀胱测压和腹腔穿刺 ,证实了腹膜间隔室综合症。超声引导下粗针头穿刺引流,液体如“喷泉般”涌出,引流出液体量约3000 ml,腹部逐渐平软。
,证实了腹膜间隔室综合症。超声引导下粗针头穿刺引流,液体如“喷泉般”涌出,引流出液体量约3000 ml,腹部逐渐平软。
在引流液体的同时给予强心、利尿处理:静注去乙酰毛花苷 0.4mg、呋塞米
0.4mg、呋塞米 20mg,泵注去甲肾上腺素(0.08- 0.18)ug/(kg·min)、多巴酚丁胺(5- 10)ug/(kg·min),输注碳酸氢钠
20mg,泵注去甲肾上腺素(0.08- 0.18)ug/(kg·min)、多巴酚丁胺(5- 10)ug/(kg·min),输注碳酸氢钠 150ml纠正内环境。处理后病情逐渐好转:CO 3.0 L/min、SVV降至19%、SpO2 96%、ABP(110 - 120)/(70 - 80)mm Hg、HR(70- 80)次/分。血气分析显示:pH:7.25、PaCO253mmHg、PaO2 242mmHg、Hb 10.9g/dl、K+ 2.5mmol/L、Lac 3.8mmol /L,术后转入SICU,次日拔除气管导管转回普通病房,于术后5d 康复出院。
150ml纠正内环境。处理后病情逐渐好转:CO 3.0 L/min、SVV降至19%、SpO2 96%、ABP(110 - 120)/(70 - 80)mm Hg、HR(70- 80)次/分。血气分析显示:pH:7.25、PaCO253mmHg、PaO2 242mmHg、Hb 10.9g/dl、K+ 2.5mmol/L、Lac 3.8mmol /L,术后转入SICU,次日拔除气管导管转回普通病房,于术后5d 康复出院。
2.讨论
PCNL因其创伤性小、不良反应少、恢复快等优势,为治疗肾结石主流术式。胸、腹腔积液是PCNL常见并发症,当腹腔积液压力持续维持在20mmHg以上,累及相关器官发生功能损害时,称为腹腔间隔室综合征,它是多器官功能衰竭的重要诱因,尤其高龄体衰患者。据报道,PCNL术中冲洗液腹腔外渗的发生率是7.2%,胸腔积液 的发生率为3%-16%,其发生的病因和机制应受到足够的重视。
的发生率为3%-16%,其发生的病因和机制应受到足够的重视。
本病例中术者力求结石的清除率所导致的手术时间长达140min,以及持续的高压冲洗,增加了灌洗液吸收的几率;术中所构建的皮肾通道不理想且结石为鹿角结石,肾镜与结石接触欠佳,另一方面,为求精准碎石,术者大幅度摆动肾镜,造成了泌尿系统和肾周组织的撕裂伤;此外,皮肾通道不理想,引流不充分,引发了肾周积液。
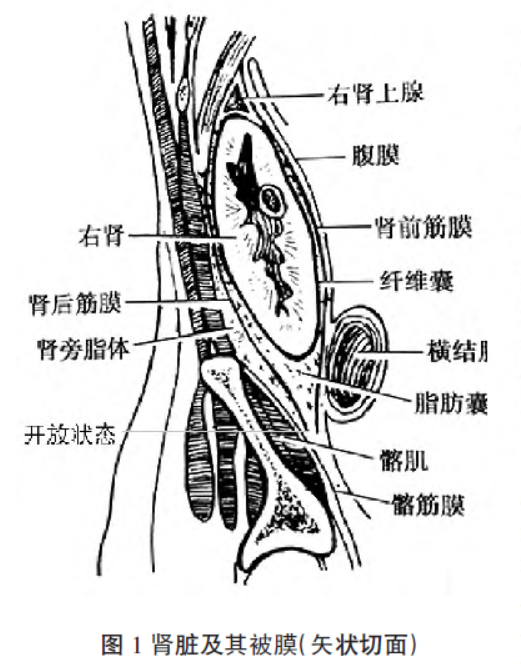
位于腹膜后位的肾周外渗液易引起腹腔积液,甚至导致腹腔间隔室综合征。在解剖层面上,在肾下方,肾前筋膜逐渐变薄并消融在髂窝的腹膜前筋膜中,而肾后筋膜向下至髂嵴与髂筋膜愈合,因此肾前、后筋膜在肾下方并不融合而呈开放状态,与下方的直肠后隙相通(图1)。
从功能上看,研究证明肾周间隙向下呈开放状态,与下方的肾下间隙相通,肾周间隙的积液经肾下间隙扩散到盆外间隙(图2)。目前绝大多数研究认为肾周间隙向下呈开放状态,肾周间隙的积液经过桥隔进入系膜后平面或肾后平面,然后向下进入联合筋膜平面,从而进入盆外间隙(图2d)。
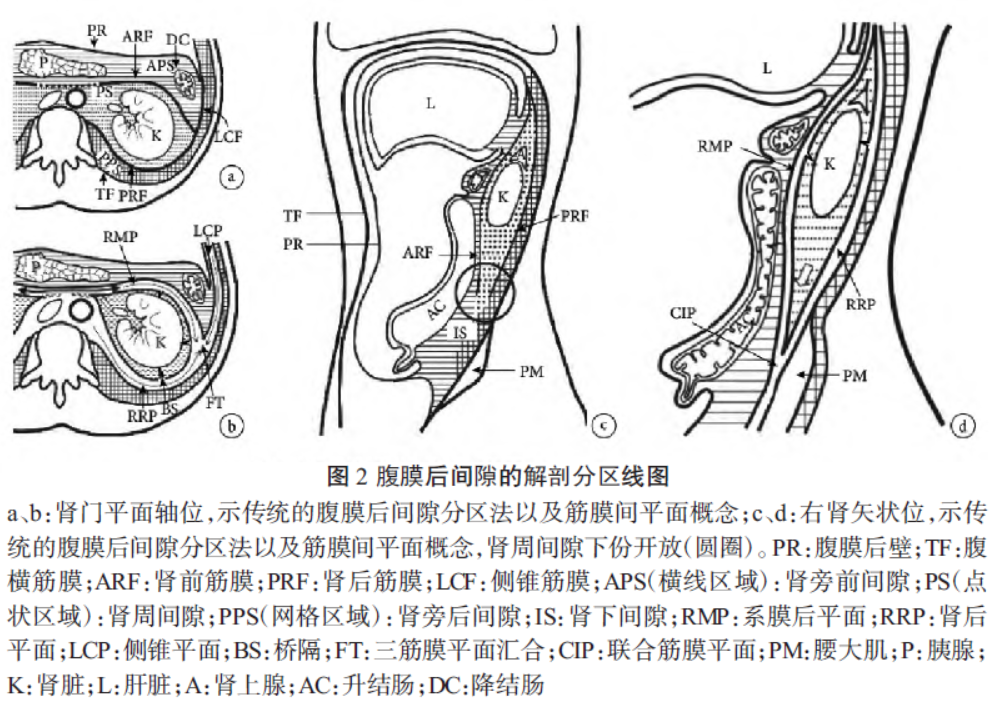
因此,肾周积聚的液体经此开放的通路进入腹腔导致腹腔间隔室综合征。预防并发症的关键因素:熟悉局部解剖、病理生理和手术操作精准轻柔,冲洗时间控制在2h 内,控制冲洗液流量为(150 - 200)ml/min,压力不超过30cm H2O。
术中发生胸腔积液的原因主要是胸膜损伤,本例患者中术者选择上极入路建立皮肾通道时损伤了胸膜。上极入路在临床中较为常见,因为该入路可直接进入上、中、下肾盏以及上段输尿管,然而,该入路恰平齐与11、12 肋,易于损害肺和胸膜,故选择下极入路较为安全。此外,麻醉医生积极配合外科医生调整患者通气,可在呼气末或呼吸机静止时,完成皮肾通路的建立,以尽量降低胸膜损伤的风险。
PCNL引发呼吸循环功能衰竭与手术操作密切相关,故而,术者应熟悉局部解剖及操作精准轻柔。发生后的治疗原则应及时清除腹腔内的灌注液,给予强心、利尿和血管活性药物等对症处理。
来源:尤来委,王雪霏,郭建荣.经皮肾镜取石术并发腹腔间隔室综合征一例[J].新疆医学,2023,53(11):1402-1403+1414.
