
甲状腺癌术后喉水肿行气管切开一例报告
作者:马艳巍,田芳玲,北京市第六医院麻醉科
患者 女,63 岁,因“ 发现甲状腺结节3 年”于2022 年11月18日就诊于北京市第六医院普通外科,诊断为甲状腺肿 物。现病史:患者3年前发现甲状腺结节,局部无疼痛、呼吸困难
物。现病史:患者3年前发现甲状腺结节,局部无疼痛、呼吸困难 、吞咽闲难、声音嘶哑,无多汗、烦躁、失眠
、吞咽闲难、声音嘶哑,无多汗、烦躁、失眠 、消瘦
、消瘦 等症状。
等症状。
不规律复查甲状腺超声及甲状腺功能,后行超声检查示甲状腺右叶上极低回声,0.4 cm × 0.4 cm × 0.5 cm;右叶中下部混合回声,0.7 cm × 0.5 cm;甲状腺右叶下极后方低回声,1.4 cm × 1.0 cm × 1.1 cm;双颈部未见明确异常肿大淋巴结。穿刺示甲状腺右叶上极可疑甲状腺乳头状癌,为进一步手术治疗,收入我院,拟全身麻醉下行甲状腺癌根治术(甲状腺双叶全切,右侧中央组淋巴结清扫)。
既往史:甲状腺功能减低,曾中药治疗。颈椎(颈前入路),肩部肿物及痔疮手术史,有磺胺类药物过敏史,否认其他疾病史。入院查体:身高162 cm,体质量56 kg,HR80 次/min,BP 120/80 mmHg(1 mmHg = 0.133 kPa),RR 18次/min,体温36.5 ℃。神清语利,自主体位 ,查体配合。双侧颈部对称,未见明显凸起,局部无红肿、破溃,双侧甲状腺未触及明显肿物,颈软,气管居中。颈部浅表淋巴结未及肿大,未闻及颈部异常血管杂音
,查体配合。双侧颈部对称,未见明显凸起,局部无红肿、破溃,双侧甲状腺未触及明显肿物,颈软,气管居中。颈部浅表淋巴结未及肿大,未闻及颈部异常血管杂音 。
。
实验室及辅助检查:WBC 略低(3.62 × 109/L),RBC正常(4.31 × 1012/L),Hb正常(130 g/L),EO#略低(0.02 × 109/L)。APTT 略高(37.2 s),INR 值正常(1.03)。T-BIL 略高(22.6 μmol/L),D-BIL 略高(7.4 μmol/L),甲状腺球蛋白 略低(1.14 ng/ml)。ECG示窦性心律,T波改变,HR 69次/min。超声心动图
略低(1.14 ng/ml)。ECG示窦性心律,T波改变,HR 69次/min。超声心动图 示轻度二尖瓣关闭不全
示轻度二尖瓣关闭不全 、轻度三尖瓣关闭不全、轻度肺动脉高压,左室射血分数(left ventricular ejectionfraction, LVEF)69%。肺功能示通气功能、小气道功能
、轻度三尖瓣关闭不全、轻度肺动脉高压,左室射血分数(left ventricular ejectionfraction, LVEF)69%。肺功能示通气功能、小气道功能 及弥散功能均正常。耳鼻喉会诊示双声带光滑,运动对称,闭合佳,双声带运动正常。
及弥散功能均正常。耳鼻喉会诊示双声带光滑,运动对称,闭合佳,双声带运动正常。
1. 麻醉及手术情况
(1)术前评估:美国麻醉医师协会(American Society of Anesthesiologist, ASA)分级Ⅱ级,纽约心脏协会(New York Heart Association, NYHA)心功能Ⅰ级。气道评估未见明显异常。
(2)术前麻醉预案:建立外周静脉通路,常规诱导,气管插管;术中监测体温、无创血压(non-invasiveblood pressure, NIBP)、ECG、SpO2、脑电双频指数(bispectral index, BIS)、呼吸末二氧化碳分压(end tidal carbon dioxide pressure, PETCO2);术中维持内环境、循环稳定;体温保护,关注术中出血量,必要时补充血液制品。
(3)麻醉诱导:入室后开放外周静脉通路,常规监护,给予面罩吸氧;诱导药物给予咪达唑仑 (国药准字:H19990027,规格1 ml:5 mg)2 mg、舒芬太尼
(国药准字:H19990027,规格1 ml:5 mg)2 mg、舒芬太尼 (国药准字:H20054171,规格1 ml:50 μg)10 μg、丙泊酚
(国药准字:H20054171,规格1 ml:50 μg)10 μg、丙泊酚 (国药准字:H20051842,规格20 ml:200 mg)50 mg、依托咪酯
(国药准字:H20051842,规格20 ml:200 mg)50 mg、依托咪酯 (国药准字:H20020511,规格10 ml:20 mg)20 mg,顺式阿曲库铵(国药准字:H20203700,规格5 ml:10 mg)10 mg,辅助通气3 min后,可视喉镜下顺利置入7#加强型气管导管,过程顺利,CormackⅠ级,一次成功,置管深度22 cm,确认导管位置后固定气管导管。调整呼吸机容量控制通气(volume controlventilation, VCV)模式,潮气量(tidal volume, VT)450 ml,呼吸频率(respiratory rate, RR) 12次/min。
(国药准字:H20020511,规格10 ml:20 mg)20 mg,顺式阿曲库铵(国药准字:H20203700,规格5 ml:10 mg)10 mg,辅助通气3 min后,可视喉镜下顺利置入7#加强型气管导管,过程顺利,CormackⅠ级,一次成功,置管深度22 cm,确认导管位置后固定气管导管。调整呼吸机容量控制通气(volume controlventilation, VCV)模式,潮气量(tidal volume, VT)450 ml,呼吸频率(respiratory rate, RR) 12次/min。
(4)麻醉维持:静脉泵注丙泊酚(国药准字:H20133360,规格50 ml:500 mg)5 mg(/ kg·h),瑞芬太尼 (国药准字:20030199,规格2 mg) 0.2 μg(/ kg·min),维持BIS 45~55。
(国药准字:20030199,规格2 mg) 0.2 μg(/ kg·min),维持BIS 45~55。
(5)术中管理及麻醉苏醒:手术过程顺利,手术历时40 min,术中静脉输注晶体液500 ml,胶体液500 ml,术中出血10 ml。术中冰冻示右侧甲状腺可疑乳头状癌。术毕予以新斯的明 1 mg、阿托品
1 mg、阿托品 0.5 mg、氟马西尼
0.5 mg、氟马西尼 5 mg拮抗,患者自主呼吸恢复,SpO2维持 ≥97%,意识清醒后拔除气管导管,无明显不适后护送回病房。
5 mg拮抗,患者自主呼吸恢复,SpO2维持 ≥97%,意识清醒后拔除气管导管,无明显不适后护送回病房。
2. 术后病情变化
(1)术后病房病情变化:患者诉呼吸困难,腹式呼吸,遍布喉鸣音,口唇无发绀 ,鼻导管吸氧下SpO2 99%。未见伤口明显颈部肿胀,无皮下血肿,颈部引流通畅,考虑喉水肿
,鼻导管吸氧下SpO2 99%。未见伤口明显颈部肿胀,无皮下血肿,颈部引流通畅,考虑喉水肿 可能。分别给予布地奈德
可能。分别给予布地奈德 (国药准字:H20203060,规格2 ml:1 mg)1 mg雾化、地塞米松
(国药准字:H20203060,规格2 ml:1 mg)1 mg雾化、地塞米松 (国药准字:H12020515,规格1 ml:5 mg)15 mg和甲泼尼龙
(国药准字:H12020515,规格1 ml:5 mg)15 mg和甲泼尼龙 琥珀酸钠80 mg静脉滴注后症状有所好转。
琥珀酸钠80 mg静脉滴注后症状有所好转。
3 h 后患者剧烈咳嗽 ,诉呼吸困难加重,SpO2 由99% 下降至73%,予面罩给氧后升至88%,但呼吸困难未减轻,并出现口唇发绀、意识不清,遂准备重新气管插管(7.5#)。纤维支气管镜检查
,诉呼吸困难加重,SpO2 由99% 下降至73%,予面罩给氧后升至88%,但呼吸困难未减轻,并出现口唇发绀、意识不清,遂准备重新气管插管(7.5#)。纤维支气管镜检查 示喉头水肿明显,双侧声带运动正常,见图1。后患者家属拒绝气管切开,转至ICU病区继续治疗。转入诊断:喉水肿、喉梗阻Ⅲ度,甲状腺癌根治术后,甲状腺功能减退。
示喉头水肿明显,双侧声带运动正常,见图1。后患者家属拒绝气管切开,转至ICU病区继续治疗。转入诊断:喉水肿、喉梗阻Ⅲ度,甲状腺癌根治术后,甲状腺功能减退。
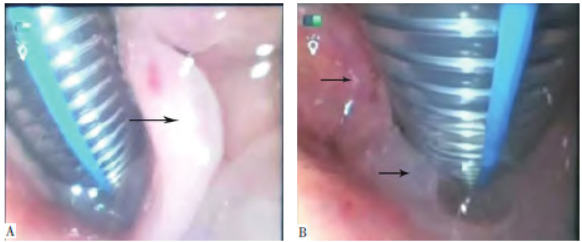
图1 纤维支气管镜下喉部组织表现。A:会厌水肿; B:声门、披裂水肿明显
(2)ICU病情变化:患者镇静状态,保留气管插管,呼吸机辅助通气,心电监护示BP 112/59 mmHg,HR93 次/min,RR 15 次/min,体温36.0 ℃;双侧瞳孔等大等圆,直径约2 mm,对光反射存在;呼吸音稍粗,未闻及干湿啰音;心律齐,腹软,肠鸣音 正常,颈部伤口无菌辅料覆盖,未见渗血渗液。
正常,颈部伤口无菌辅料覆盖,未见渗血渗液。
入科后急查化验示APTT 降低(12.5 s),PT 升高(12.8 s),D- 二聚体(D-Dimer)升高(358.00 ng/ml);酮体(+) mmol/L,pH 升高(8.5);TP 略低(59.6 g/L),T-BIL 略高(22.8 μmol/L),D-BIL 升高(8.5 μmol/L),BUN 略低(2.7 mmol/L),肌酐(酶法)略低(35.5 μmol/L),二氧化碳结合率略低(19.2 mmol/L) ,磷降低( <0.22 mmol/L),球蛋白略低(18.8 g/L),钾降低(3.28 mmol/L);红细胞压积略低(34.7%),淋巴细胞百分比降低(8.5%),单核细胞百分比降低(1.1%),中性粒细胞百分比升高(90.4%),淋巴细胞计数略低(0.60 × 109/L),单核细胞降低(0.08 × 109/L),其余化验未见明显异常。围ICU期血气分析结果无异常。
(3)ICU转病房后病情变化:入科后予以呼吸机辅助通气,多参数监测生命体征变化,予激素抗炎、苯海拉明 抗过敏、肾上腺素
抗过敏、肾上腺素 等局部喷洒减轻喉水肿,并予预防性抗感染、抑酸、静脉营养支持等持续治疗3 d。术后3 d予行漏气试验阴性后拔除气管插管,拔管后约30 min,SpO2 持续下降、喘鸣明显,麻醉可视喉镜下披裂水肿,声门裂窥视欠佳,考虑喉水肿仍未解除,再次行气管插管,开放气道保证通气氧合,并继予激素及局部喷洒治疗及其他对症支持治疗。颈部CT示会厌、双侧声带、室带等广泛增厚,边缘光滑,双侧对称,相应喉腔变窄,见图2。
等局部喷洒减轻喉水肿,并予预防性抗感染、抑酸、静脉营养支持等持续治疗3 d。术后3 d予行漏气试验阴性后拔除气管插管,拔管后约30 min,SpO2 持续下降、喘鸣明显,麻醉可视喉镜下披裂水肿,声门裂窥视欠佳,考虑喉水肿仍未解除,再次行气管插管,开放气道保证通气氧合,并继予激素及局部喷洒治疗及其他对症支持治疗。颈部CT示会厌、双侧声带、室带等广泛增厚,边缘光滑,双侧对称,相应喉腔变窄,见图2。
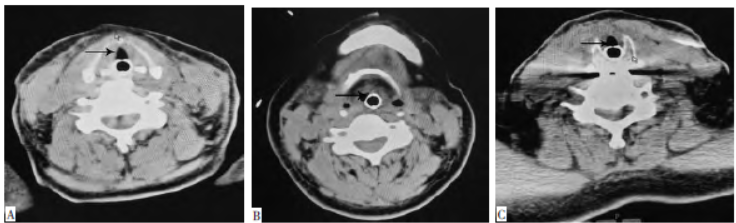
图2 颈部喉腔CT影像学表现。A:喉前庭; B:喉中间腔; C:声门下腔
术后6 d再次行漏气试验失败,绝对漏气量约0 ml,考虑患者应用激素近一周仍未改善。电子喉镜见会厌下部狭窄、声门、劈裂水肿明显,多学科会诊判断无法拔除气管插管,急行床旁气管切开术,手术顺利,术中见气管旁凝血块约100 ml,气管后方凝血块约50 ml。术后予机械通气 、抗感染、激素抗炎等治疗。
、抗感染、激素抗炎等治疗。
3. 术后转归
气管切开后2 d患者外周SpO2 稳定,自主咳嗽咳痰有力,BP和HR平稳,于术后19 d带气管切开套管出院。出院一周后拔除气管切开套管,伤口愈合良好,呼吸恢复正常。
来源:马艳巍,田芳玲.甲状腺癌术后喉水肿行气管切开一例报告[J].北京医学,2024,46(05):436-439.
