
腹壁透明细胞癌1例的影像表现及文献复习
作者:夏海泓,王剑,汤华晓,青岛大学附属威海市立第二医院
腹壁透明细胞癌非常罕见,目前发病机制并不明确,国内病例的报道均为个案报道,基本上来源于腹壁异位子宫内膜的恶变。本文报道1例腹壁腹直肌部位透明细胞癌的病例,结合患者的病理资料,分析本例病变的影像表现,对此病有较深刻的认识,以期提高影像诊断医师的诊断准确率。
1.临床资料
患者,女,54岁,已绝经。因“发现左侧腹壁肿物并疼痛不适1月余”于2021年8月16日入住山东省青岛大学附属威海市立第二医院。患者左下腹近耻骨联合可扪及一实性肿物,大小约5 cm×4 cm,表面质韧,活动度差,局部压痛,无反跳痛。肿瘤标志物 糖类抗原125(CA125)为10.85 U/ml、糖类抗原199(CA199)为9.24 U/ml、糖类抗原153(CA153)为7.34 U/ml。
糖类抗原125(CA125)为10.85 U/ml、糖类抗原199(CA199)为9.24 U/ml、糖类抗原153(CA153)为7.34 U/ml。
患者30年前因“左侧卵巢囊肿蒂扭转”于文登当地医院行“左侧卵巢切除术”。2021年8月19日患者行左侧腹壁肿物切除及补片修补术。术中见:肿物位于左侧腹直肌内,并侵犯腹直肌,大小约5 cm×4 cm×3 cm,质地较硬,活动度差,与周围组织粘连,并累及部分腹膜。超声刀沿肿物周围分离,完整切除肿物及部分腹膜。
1.1影像表现
CT表现:左侧腹直肌内见卵圆形软组织密度影,上下范围较长,密度欠均匀,大小约24 mm×37 mm×48 mm,边缘较清楚。增强扫描动脉期病灶周围部分轻度强化(见图1a),静脉期及延迟期病灶周围部分呈不均匀强化,内见斑片状无强化区,病灶强化程度略高于周围肌肉组织,矢状位及冠状位显示病变长轴与腹直肌走行方向一致(见图1b,1c),左侧腹壁下动脉部分包绕于肿物内。
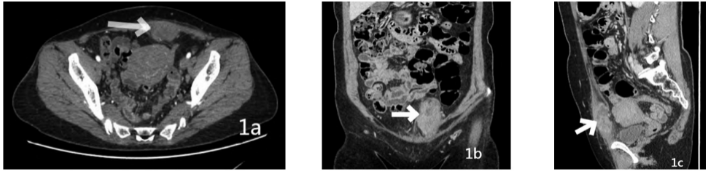
图1 CT表现。注:图1a:左侧腹直肌内见卵圆形软组织密度影,密度欠均匀,大小约24 mm×37 mm×48 mm,边缘较清楚,动脉期病灶边缘轻度强化;图1b:冠状位显示静脉期病灶呈渐进性中度不均匀强化,内见斑片状无强化区,病灶强化程度略高于周围肌肉组织;图1c:矢状位显示病变长轴与腹直肌走行方向一致
子宫体积饱满,内见明显不均匀强化团块影,大小约41 mm×46 mm×37 mm。左侧附件缺如,右侧附件区未见异常强化影。盆腔内未见积液信号及肿大淋巴结。MRI表现:左侧腹直肌内见团块状T1WI呈等信号(见图2a),T2WI呈稍高信号,信号欠均匀,其内见线条状短T2信号(见图2b),浅分叶,大小约24 mm×37 mm×48 mm,边缘较清楚,弥散加权成像(DWI)(b=800)示病灶呈不均匀高信号(见图2c),相应表观弥散系数(ADC)图呈低信号。
子宫前位,黏膜下见类圆形T1WI呈等信号,T2WI呈低信号,大小约41 mm×46 mm×37 mm,边界清晰,相邻宫腔明显受压。左侧附件缺如,右侧附件区未见异常信号。盆腔内未见积液信号及肿大淋巴结。
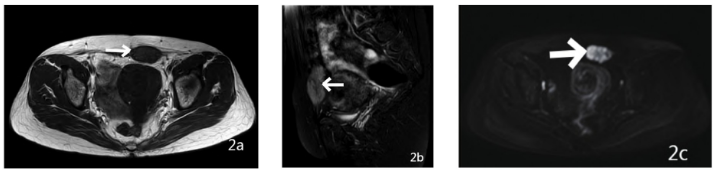
图2 MRI表现。注:图2a:T1WI左侧腹直肌内见团块状等信号,边缘较清晰;图2b:矢状位T2WI脂肪抑制腹直肌内病灶呈稍高信号,信号欠均匀,其内见线条状短T2信号;图2c:DWI序列示左侧腹直肌内病灶呈明显不均匀高信号
1.2 病理检查
1.2.1 肉眼观
灰白色肿物,大小约5.5 cm×4 cm×2.8 cm,切面为灰白色,质稍硬。
1.2.2 镜检
肿瘤细胞具有乳头状结构,呈巢状或裂隙样排列,乳头纤维轴心透明变,部分肿瘤细胞呈鞋钉状,鞋钉样细胞突向囊腔,病变具有实性区和腺管状结构,局部有小囊形成,囊状病变被覆扁平上皮(见图3),部分囊腔内可见嗜酸性红染物,细胞异型不明显。
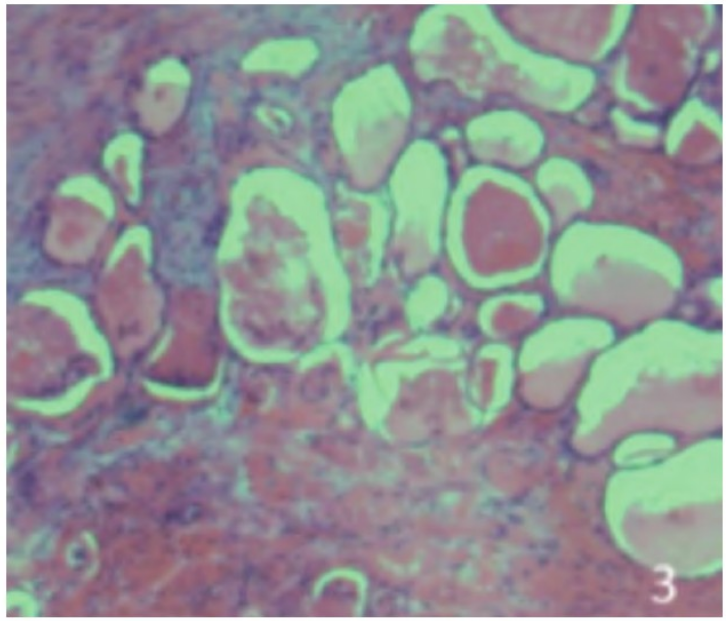
图3 囊状病变被覆扁平上皮
1.2.3 免疫表型
细胞角质蛋白7(CK7)、配对盒基因8(PAX8)、细胞角质蛋白8/18(CK8/18)、新天冬氨酸蛋白酶(NapsinA)和细胞角质蛋白19(CK19)均为阳性;波形蛋白(Vimentin)和人α-甲酰基辅酶A 消旋酶(P504S)呈弱阳性;人体抑癌基因(P53):正常着色;雌激素
消旋酶(P504S)呈弱阳性;人体抑癌基因(P53):正常着色;雌激素 受体(ER)、孕激素
受体(ER)、孕激素 受体(PR)、细胞角质蛋20(CK20)、Wilms肿瘤基因(WT1)、尾型同源盒转录因子2(CDX2)、脑啡肽酶(CD10)、甲状腺转录因子1(TTF1)及视网膜钙结合蛋白(calretinin)均为阴性。腺癌,结合免疫组化符合透明细胞癌,倾向女性生殖系统来源,可能为苗勒氏源性上皮异位后癌变。
受体(PR)、细胞角质蛋20(CK20)、Wilms肿瘤基因(WT1)、尾型同源盒转录因子2(CDX2)、脑啡肽酶(CD10)、甲状腺转录因子1(TTF1)及视网膜钙结合蛋白(calretinin)均为阴性。腺癌,结合免疫组化符合透明细胞癌,倾向女性生殖系统来源,可能为苗勒氏源性上皮异位后癌变。
2.讨论
子宫内膜异位症虽然是良性病变,但是确有与恶性疾病类似的生物学行为,例如复发和恶变。有研究证实,子宫内膜异位症确有恶变成透明细胞癌的可能。子宫内膜异位症恶变 主要发生在卵巢,诊断标准:①在同一卵巢中,子宫内膜异位症和恶性肿瘤并存;②子宫内膜异位症和恶性肿瘤的组织学关系相似;③除外转移性恶性肿瘤;④有良性子宫内膜异位症向恶性过渡的组织形态。
主要发生在卵巢,诊断标准:①在同一卵巢中,子宫内膜异位症和恶性肿瘤并存;②子宫内膜异位症和恶性肿瘤的组织学关系相似;③除外转移性恶性肿瘤;④有良性子宫内膜异位症向恶性过渡的组织形态。
腹壁瘢痕子宫内膜异位症占所有子宫内膜异位症的0.03%~0.40%,然而腹壁子宫内膜异位症的恶变发生率占腹壁瘢痕子宫内膜异位症的1%。腹壁异位的子宫内膜恶变多为个案报道,恶变的子宫内膜异位症以子宫内膜样腺癌居多,第二位的是透明细胞癌,极其罕见的类型为癌肉瘤。
冷金花等报道过1例41岁腹壁子宫内膜异位症患者剖宫产术后复发性腹壁包块的治疗经过,病理从良性子宫内膜组织到非典型子宫内膜异位组织到癌肉瘤的过程,患者15个月后死于肺转移,患者具有剖宫产或开腹手术病史。本次报道的患者有30年前经腹“左侧卵巢切除术”病史。
腹壁子宫内膜异位症恶变为透明细胞癌的病理特征:主要依靠苏木精和伊红(HE)形态学表现,腹壁恶变的透明细胞腺癌和发生在卵巢、子宫颈、子宫内膜等部位的透明细胞腺癌形态学表现类似,可见4种组织学结构:乳头状、实性、管囊状和腺管状。大部分透明细胞腺癌至少有两种组织形态混合,本案中具有这4种组织学结构。肿瘤细胞呈巢状或裂隙样排列,具有乳头状结构,乳头纤维轴心透明变,部分肿瘤细胞呈鞋钉状,鞋钉样细胞突向囊腔,病变具有实性区和腺管状结构,局部有小囊形成,囊状病变被覆扁平上皮,部分囊腔内可见嗜酸性红染物,细胞异型不明显。
腹壁子宫内膜异位症恶变为透明细胞癌的影像学表现:本例患者CT表现:腹直肌内软组织密度肿物,较肌肉密度略低,边缘较清楚,增强扫描病变不均匀强化,内见斑片状略低强化区;MRI表现:腹直肌内T1WI呈等信号,T2WI呈稍高信号,内有线条状短T2信号,DWI(b=800)及相应ADC图示病灶部分弥散受限。张承等报道了1例腹壁子宫内膜异位症恶变为透明细胞癌患者的诊治经过,其中该患者CT影像表现为腹直肌内囊性低密度影,增强扫描无强化。
崔莹莹等报道过1例55岁腹壁透明细胞癌的患者,该患者CT影像表现为腹壁低密度团块影,向内累及腹直肌,病变上下范围较长,增强扫描病变不均匀强化。曾昊等报道过1例腹壁透明细胞癌的患者,MRI检查示下腹壁多发不规则T1长T2异常信号,边界尚清,增强扫描未见明显强化。总结病灶位置位于腹直肌内或腹直肌附近,生长多平行于腹直肌方向,边界较清楚,可以呈实性或囊性,密度较均匀,增强扫描不均匀强化或无强化。
鉴别诊断:
①腹壁切口子宫内膜异位症:多为育龄期妇女,有剖宫产或开腹手术病史,腹壁肿物多位于腹壁手术切口附近,大小随月经周期变化,并伴有肿物经期疼痛。病变为实性或囊实性肿物,呈梭形与腹直肌长轴平行,部分可有出血。增强扫描肿物实性部分中度强化,边缘较清晰。
②腹壁韧带样纤维瘤:与腹壁子宫内膜异位症恶变为透明细胞癌都具有腹部或盆腔手术史;CT多表现为形态欠规则的软组织密度肿物,与肌肉密度相似;MRI T1WI呈等信号,T2WI呈不均匀稍高信号,T2WI压脂像呈不均匀高信号,所有序列可见胶原纤维所形成的内部带状低信号;特征性表现为肿瘤内的带状低信号和筋膜尾征。
③腹直肌血管瘤:腹直肌内结节状或分叶状肿块,密度不均匀,可见脂肪影及静脉石,呈渐进性强化,可见粗大引流静脉。
④腹直肌转移瘤:有肿瘤病史,可以来源于血液转移、邻近组织侵犯或手术中种植转移,多表现为腹直肌无痛性肿块,增强扫描病变边缘强化,中央低密度,可伴有瘤周水肿 带。
带。
由于腹壁透明细胞癌的发病率极低,临床医生及影像医生认识不够。CT及MRI的特点是病灶位于下腹壁腹直肌内或腹直肌附近,生长多平行于腹直肌方向,边界清楚,呈实性或囊性,密度较均匀,增强扫描无强化或不均匀强化。结合临床病史及影像学表现,影像诊断医师应警惕腹壁透明细胞癌的可能,以防误诊。
来源:夏海泓,王剑,汤华晓.腹壁透明细胞癌1例的影像表现及文献复习[J].中国实用医药,2024,19(03):147-149.
