
外伤性颅外多发脑膜瘤1例
作者:向城卫,尹泽,遂宁市中心医院
1. 临床资料
患者,男,64岁,3年前发现左额部、眶部多发肿物,直径较大者约0.5 cm,未引起重视,未前往医院检查和治疗。1年前患者左眶部、额部肿物快速增长,左侧额部两处肿物大小分别约为3.0 cm×0.8 cm、0.5 cm×2.5 cm,眶上约0.8 cm×1.3 cm。患者15年前因车祸致左侧额部损伤,10年前同样因车祸致相同部位损伤,这两次受伤区域与脑膜瘤 发生区域相同。
发生区域相同。
患者为求进一步治疗前往我院眼科就诊,并在超声引导下行额部、眶部包块穿刺活检术提示:脑膜瘤,WHO 1级。随后患者转入神经外科,并行额部、眶部皮下肿瘤切除,术中见肿瘤包膜完整,术后病理组织病检可见梭形细胞增生病变,再行免疫组化证实为脑膜瘤,见图1。

图1 术后病理图片。注:A为经皮穿刺活检(HE染色×100倍);B为术后病检(HE染色×100倍)
免疫组化示肿瘤细胞:①“Q2303277-1”:CK(AE1/AE3)(-),HMB45(-),Melan A(-),S-100(+),SOX-10(-),CD34(-),Ki-67(+,~1%);②“Q2303277-6”:CK(AE1/AE3)(-),EMA(+),PR(+),S100(+),SSTR2(+),Desmin(-),CD34(-),HMB45(-),Melan A(-),SOX-10(-),Ki-67(+,~1%)。同时我院头部CT、MRI检查可见颅骨骨折线,脑组织软化灶,证实了既往外伤的病史,见图2、图3。

图2 头颅MRI检查示额眶部肿物,额叶脑组织可见软化灶
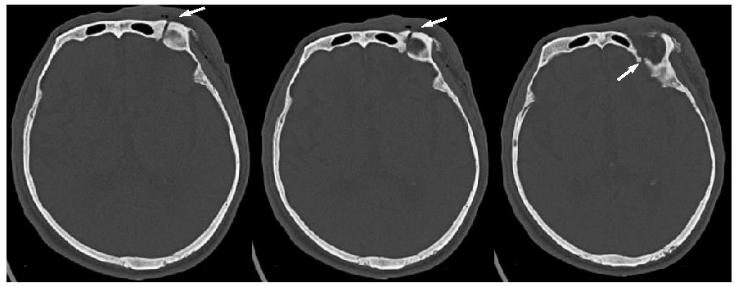
图3 头颅CT示额部骨折线
2. 讨 论
脑膜瘤是常见的颅内肿瘤 ,它由附着于软脑膜和蛛网膜内部的蛛网膜细胞产生,占颅内肿瘤的12%~25%。颅外脑膜瘤分为原发性或继发性脑膜瘤,占所有脑膜瘤的1%~2% ,其中非典型(WHO 2级)和间变性(WHO 3级)脑膜瘤较少见,而良性(WHO 1级)脑膜瘤约占病例的80%,颅外脑膜瘤在头颈部、纵隔、皮肤和软组织的各种解剖部位都有报道。颅外脑膜瘤与颅内脑膜瘤在放射检查、组织学检查方面几乎没有区别。颅外脑膜瘤是罕见的,而多发颅外脑膜瘤更为罕见。
,它由附着于软脑膜和蛛网膜内部的蛛网膜细胞产生,占颅内肿瘤的12%~25%。颅外脑膜瘤分为原发性或继发性脑膜瘤,占所有脑膜瘤的1%~2% ,其中非典型(WHO 2级)和间变性(WHO 3级)脑膜瘤较少见,而良性(WHO 1级)脑膜瘤约占病例的80%,颅外脑膜瘤在头颈部、纵隔、皮肤和软组织的各种解剖部位都有报道。颅外脑膜瘤与颅内脑膜瘤在放射检查、组织学检查方面几乎没有区别。颅外脑膜瘤是罕见的,而多发颅外脑膜瘤更为罕见。
脑膜瘤发生在颅外表现为软组织结节或肿块(颅外脑膜瘤,皮肤脑膜瘤,头皮脑膜瘤或异位脑膜瘤)。然而,颅外变异仅发生在少于2% 的脑膜瘤病例中。因此,这种肿瘤在头皮肿块的鉴别诊断中很容易被忽视。尤其是该病例额部、眶部共3处肿块,更加大了鉴别难度,在没有病理检查 支持的情况下,很难对其做出准确的诊断。
支持的情况下,很难对其做出准确的诊断。
颅外肿瘤的发生可能来自几种机制:(1)从颅骨孔中出现的神经鞘的蛛网膜细胞;(2)胚胎发育期间从颅外位置移位;(3)由于创伤或脑高血压而移位的蛛网膜;(4)未分化的间充质细胞。本例颅外多发脑膜瘤很可能是由创伤引起的,并且脑膜瘤沿着颅骨骨折线生长。
脑膜瘤部位与创伤部位完全在同一部位。且头部外伤后局部肿块持续存在。在创伤后第7年被发现,并且在接下来3年持续增大,肿瘤的形成与骨折引起的硬膜瘢痕或者创伤引起的异位蛛网膜颗粒有关。患者外伤病史往往会被忽略,然而创伤性脑损伤是引起颅外脑膜瘤的主要原因。组织学上,脑膜瘤通常分为不同的亚型,但是颅内和颅外肿瘤之间的组织学没有什么不同。目前手术切除是治疗的首要选择,病理检查是诊断肿瘤性质的金标准。
本病例的诊治经验表明,颅外多发脑膜瘤是罕见的颅外肿瘤,应与脂肪瘤等皮下肿瘤鉴别。肿瘤部位的颅脑外伤病史可以认为是重要的鉴别外伤史,提示要考虑颅外脑膜瘤的诊断。
来源:向城卫,尹泽.外伤性颅外多发脑膜瘤1例[J].四川医学,2024,45(04):453-454.

