
坐骨直肠窝恶性外周神经鞘膜瘤1例并文献复习
作者:高博聪,袁涛,全冠民,河北医科大学第二医院医学影像科
恶性外周神经鞘膜瘤(malignant peripheral nervesheath tumor, MPNST)是一种来自周围神经的恶性软组织肿瘤,较罕见,约占软组织肉瘤 的5%,多位于四肢等部位,位于坐骨直肠窝的报道少见。本文对1 例经手术病理证实的坐骨直肠窝MPNST 病人的临床资料及影像表现进行分析,以提高医生对该病的影像诊断水平。
的5%,多位于四肢等部位,位于坐骨直肠窝的报道少见。本文对1 例经手术病理证实的坐骨直肠窝MPNST 病人的临床资料及影像表现进行分析,以提高医生对该病的影像诊断水平。
1.临床资料
病人男,68 岁,因左侧肛周无痛性肿物10 余天就诊,行盆腔CT 及MRI 检查发现左侧坐骨直肠窝肿物。肛门指检 示肛门左侧肿物,质韧,活动度欠佳,与前列腺关系较密切,退指指套无染血。粪隐血试验
示肛门左侧肿物,质韧,活动度欠佳,与前列腺关系较密切,退指指套无染血。粪隐血试验 弱阳性,粪便钙
弱阳性,粪便钙 卫蛋白65.7 μg/g(正常范围0~50 μg/g)。常规实验室检查(-),胸部CT 检查(-)。
卫蛋白65.7 μg/g(正常范围0~50 μg/g)。常规实验室检查(-),胸部CT 检查(-)。
2.影像表现
2.1 CT
盆腔CT 显示左侧坐骨直肠窝等与低密度混杂的袋状肿物,以较低密度为主,内见条状分隔及斑片状实性成分;肿物边界较清楚,10.9 cm×4.4 cm×4.3 cm 大小,累及左侧肛提肌,肛管、直肠及前列腺轻度移位;增强扫描呈不均匀强化,低密度区平扫CT 值12 HU,增强扫描动脉期、静脉期、平衡期CT 值分别为27、23、28 HU;等密度区平扫CT值42 HU,增强扫描动脉期、静脉期、平衡期CT 值分别为79、72、67 HU(图1 A、B)。
2.2 MRI
盆腔MRI 显示上述坐骨直肠窝肿物为T1WI 等信号;抑脂T2WI 高低混杂信号,其中低信号区呈岛屿状或偏心靶状,可见束征;DWI 呈局部斑片状高信号,相应区域ADC 图为低信号,ADC 值1.29×10-3 mm2/s(图1 C-F);增强扫描表现为颗粒状、片絮状或瓤状,呈不均匀渐进性强化(图1 G、H),强化曲线呈“平台型”,冠状面增强扫描显示肿物上缘条状影(图1 I)。
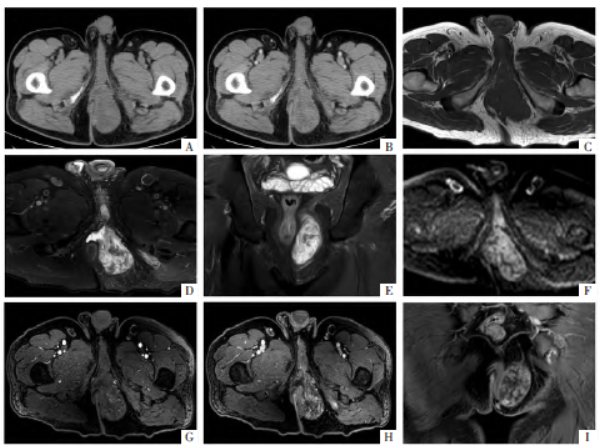
图1 坐骨直肠窝MPNST CT和MRI影像表现。A、B图分别为盆腔CT平扫 及增强静脉期横断面影像,病变呈袋状等、低密度,不均匀强化。C-F 图分别为横断面T1WI 及T2WI 抑脂、冠状面T2WI抑脂、DWI图,病变呈T1WI等信号、T2WI高、低混杂信号,可见“靶征”及“束征”;DWI 呈局部斑片状高信号。G、H 图为横断面动态增强早期及静脉期T1WI影像,病变呈渐进性强化。I图,冠状面增强T1WI显示肿物上缘“神经出入征”。
及增强静脉期横断面影像,病变呈袋状等、低密度,不均匀强化。C-F 图分别为横断面T1WI 及T2WI 抑脂、冠状面T2WI抑脂、DWI图,病变呈T1WI等信号、T2WI高、低混杂信号,可见“靶征”及“束征”;DWI 呈局部斑片状高信号。G、H 图为横断面动态增强早期及静脉期T1WI影像,病变呈渐进性强化。I图,冠状面增强T1WI显示肿物上缘“神经出入征”。
3.手术与病理
病人入院后行盆腔肿瘤切除术。术中见肿物位于左侧会阴部皮下,囊实性,包膜完整,肿物穿过左侧肛提肌向上延伸,呈不规则分叶状,大小10 cm×5 cm×5 cm。病理学检查:光镜显示瘤细胞呈多形性(图2A),多为排列紧密、条束状的梭形细胞,弥漫性分布或旋涡状排列。免疫组织化学染色(图2B):CD117(-)、CD34(-)、Desmin(+)、DOG1(-)、EMA(-)、MyoD1(-)、Myogenin(-)、S-100(-)、SMA(部分+)、SMMS-1(-)、SOX-10(极少数+)、Vimentin(+)、β -catenin(-)、Ki -67(+5%)。病理诊断:MPNST。
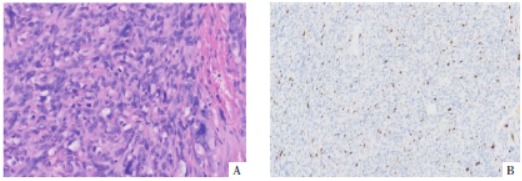
图2 MPNST病理图。A图,光镜显示瘤细胞呈梭形(HE,×100),部分为瘤巨细胞,胞核较大、深染,且不规则,可见多形核,瘤细胞呈密集漩涡状排列。B图,Ki-67 免疫组织化学染色阳性。
4.讨论
MPNST 发病率约0.001%,好发于成年人,20~50 岁多见,无明显性别差异。MPNST 罕见于坐骨直肠窝。WHO 第5 版软组织肿瘤分类中,MPNST 属于周围神经鞘来源的恶性肿瘤。MPNST 起源类型包括:(1)Ⅰ型神经纤维瘤病(neurofibromatosis type 1,NF1)恶变,约占50%,NF1 恶变的MPNST 病例发病年龄较小;(2)散发型,来源于外周神经干,约占40%;(3)局部放疗后继发肉瘤变,约占10%。本例为散发型。
4.1 临床及病理特点
MPNST 临床表现无特异性,约70%表现为无痛性肿块,其他表现有疼痛、运动及感觉障碍。本例仅表现为肛周无痛性肿物。MPNST 目前一般首选手术切除,放化疗作用尚不确定。该病预后不良,最常转移至肺。
本例胸部CT检查 未见肺转移。组织学上MPNST 也可分为Antoni A 区(束状型)和Antoni B 区(网状型),与神经鞘瘤类似。镜下MPNST 主要由密集的梭形细胞组成,核分裂象易见,瘤内可见出血及坏死;分化差者定性诊断困难,需与纤维肉瘤、未分化多形性肉瘤等鉴别。
未见肺转移。组织学上MPNST 也可分为Antoni A 区(束状型)和Antoni B 区(网状型),与神经鞘瘤类似。镜下MPNST 主要由密集的梭形细胞组成,核分裂象易见,瘤内可见出血及坏死;分化差者定性诊断困难,需与纤维肉瘤、未分化多形性肉瘤等鉴别。
MPNST 无特异性免疫组化标志物,50%~80%病例瘤细胞可表达S-100 蛋白,30%表达SOX-10,Vimentin 一般为阳性,CD34 部分阳性。本例符合MPNST 组织病理表现,Vimentin(+)、SOX-10(极少数+),但S-100(-)与CD34(-),可能提示预后较差。
4.2 影像诊断特征
4.2.1 形态学特点
MPNST病变通常较大(>5 cm),多为不规则形或分叶状,部分见不完整包膜或假包膜,可见瘤周水肿 ,常侵犯邻近脂肪和肌肉,挤压、侵犯周边器官组织,也可包绕、侵及相邻血管。本例肿瘤较大,不规则,囊性成分较多,但未见明显瘤周水肿。
,常侵犯邻近脂肪和肌肉,挤压、侵犯周边器官组织,也可包绕、侵及相邻血管。本例肿瘤较大,不规则,囊性成分较多,但未见明显瘤周水肿。
4.2.2 CT 表现
无特异性,常不均匀,呈中、低密度,不均匀斑片状、网格状强化。本例肿瘤呈颗粒状、斑片状或絮状不均匀及明显强化,符合MPNST肿瘤异质性明显的特点。
4.2.3 MRI 表现
大部分呈T1WI 等或低信号,T2WI 等、稍高或混杂高信号。动态增强曲线多为平台型,增强早期呈不均匀轻中度或明显强化,可见不规则无明显强化区,延迟期强化范围扩大,呈环形不规则、斑片状、结节样强化。下列征象有助于MPNST 诊断。
(1)不典型靶征:即T2WI 上病变高信号背景下的中心或偏心性低信号,形态不规则,周边有毛刺,边缘粗糙,抑脂影像为著。(2)神经出入征:为肿瘤推移或包绕神经,神经正常结构消失,呈结节样、团块样或串珠样增粗。(3)束征:表现为T2WI 高信号区多个条状或带状低信号灶。本例可见不典型靶征、束征和神经出入征。
DWI 常表现为不同程度点片状高信号,ADC 图上呈稍低信号,提示病变为恶性。Yun 等发现MPNST 的ADC 值明显低于神经鞘瘤。本例ADC 值低于肌肉,符合恶性肿瘤特点。综上所述,当软组织肿瘤出现不典型“靶征”、“神经出入征”、“束征”及其他恶性征象时有利于本病诊断。
4.3 鉴别诊断
坐骨直肠窝MPNST 少见,本例MPNST 需与以下肿瘤鉴别:(1)侵袭性血管黏液瘤,男性罕见,好发于30~40 岁女性;会阴最常见,其次是盆腔和阴道;其T2WI 及增强扫描特征为“分层状”或“旋涡状”外观,且CT 多为较均匀稍低密度。(2)孤立性纤维瘤,肿物一般较大而边界清楚,密度较均匀,瘤内较少出血;T1WI 多呈等低信号,T2WI 及抑脂像呈高低混杂信号;CT 及MRI 增强呈不均匀“快进慢出型”强化,可见“蚯蚓钻土”征。(3)未分化多形性肉瘤,CT 多呈不均匀的稍低密度;T1WI 呈稍低信号,T2WI 呈混杂高信号伴低信号分隔,增强后呈不均匀渐进性强化,可见瘤内血管影,瘤内分隔、边缘包膜明显强化。
来源:高博聪,袁涛,全冠民.坐骨直肠窝恶性外周神经鞘膜瘤1例并文献复习[J].国际医学放射学杂志,2024,47(01):116-119.
