
去骨瓣减压术后腰椎穿刺诱发反常性脑疝1例并文献复习
作者:王亮,李峰峰,王东元,滕州市中心人民医院神经外科
颅脑外伤或急性脑卒中 时,去骨瓣减压术是挽救生命的重要手段,但去骨瓣术后可能出现各种并发症,包括皮瓣塌陷综合征(sinking skin flapsyndrome,SSFS)、硬膜下积液、脑积水
时,去骨瓣减压术是挽救生命的重要手段,但去骨瓣术后可能出现各种并发症,包括皮瓣塌陷综合征(sinking skin flapsyndrome,SSFS)、硬膜下积液、脑积水 等。其中反常性脑疝
等。其中反常性脑疝 (paradoxical herniation,PH)是罕见并发症,一般在术后脑水肿消退后出现,腰椎穿刺术
(paradoxical herniation,PH)是罕见并发症,一般在术后脑水肿消退后出现,腰椎穿刺术 可诱发其发生。
可诱发其发生。
该并发症又被称为低颅压性脑疝,是神经外科急症,若不及时发现和处理可威胁生命。本院神经外科曾收治1 例脑外伤去骨瓣减压术后行腰椎穿刺后出现PH 的病例,结合该病例特点,分析PH 出现时间、成因及诊治要点,并结合文献做一总结。
1. 病历摘要(图1)
女,45 岁;因“车祸伤后神志模糊2h”于2023 年4 月5 日凌晨急诊入院ICU。入院查体:神志模糊,精神差,表情痛苦。枕部头皮裂伤急诊予清创缝合。双瞳孔等大等圆,直径3.0mm,对光反射灵敏。心率快齐。腹部平坦 ,腹软,全腹压痛,局部反跳痛,肝脾肋下未触及;肝肾区叩击痛查体不配合,四肢均可活动。
,腹软,全腹压痛,局部反跳痛,肝脾肋下未触及;肝肾区叩击痛查体不配合,四肢均可活动。
入院时CT 示:脾破裂、腹腔积血、创伤性蛛网膜下腔出血 、硬膜下血肿、枕骨骨折
、硬膜下血肿、枕骨骨折 、头皮裂伤。颅脑CT 无开颅手术指征。患者脾破裂、失血性休克
、头皮裂伤。颅脑CT 无开颅手术指征。患者脾破裂、失血性休克 ,当日急诊全麻下行剖腹探查
,当日急诊全麻下行剖腹探查 术,术中行脾切除+胰尾修补术。术后当日下午患者意识状态
术,术中行脾切除+胰尾修补术。术后当日下午患者意识状态 较前转差,浅昏迷状态,左侧瞳孔散大至5.0mm;复查颅脑CT 示左侧脑挫裂伤、硬膜下血肿较前增多,中线移位,有急诊手术指征。
较前转差,浅昏迷状态,左侧瞳孔散大至5.0mm;复查颅脑CT 示左侧脑挫裂伤、硬膜下血肿较前增多,中线移位,有急诊手术指征。
全麻下行“左额颞硬膜下血肿+脑挫裂伤清除+去骨瓣减压术”;术后左侧瞳孔较术前缩小,术后复查CT 示血肿清除满意。术后1 周患者撤呼吸机拔除气管插管,转神经外科普通病房继续脱水降颅压、抗感染、雾化祛痰及补液对症治疗。患者病情渐好转,意识清醒,进食流质饮食,左上睑闭合及上抬不能,遗留左侧动眼神经麻痹 。多次复查头部CT 示颅内脑挫裂伤较前吸收,脑水肿较前好转。
。多次复查头部CT 示颅内脑挫裂伤较前吸收,脑水肿较前好转。
患者术后27d 后出现多日间断高热,每日体温最高超过39℃,伴腹泻 。血常规
。血常规 :WBC 22.68×109,中性粒细胞18.38×109,CRP 63.1mg/L。查体:颈抵抗阳性,考虑肺部感染,肠炎
:WBC 22.68×109,中性粒细胞18.38×109,CRP 63.1mg/L。查体:颈抵抗阳性,考虑肺部感染,肠炎 或颅内感染待排。为进一步明确诊断行腰椎穿刺留取脑脊液检查,于5 月8 日床旁行腰椎穿刺术,见淡黄色透明脑脊液流出,流速缓慢,测得压力较低70mmH2O,缓慢放液约8ml,留取少量中段脑脊液送检。
或颅内感染待排。为进一步明确诊断行腰椎穿刺留取脑脊液检查,于5 月8 日床旁行腰椎穿刺术,见淡黄色透明脑脊液流出,流速缓慢,测得压力较低70mmH2O,缓慢放液约8ml,留取少量中段脑脊液送检。
术中患者无不适,术后嘱患者去枕平卧4~6h。脑脊液检查结果不支持颅内感染。次日患者自诉头颈部疼痛,后逐渐出现意识障碍 ,神志模糊,烦躁不安,不能遵嘱活动,患者减压窗塌陷明显,双侧瞳孔直径3.5mm,对光反射均迟钝。复查头部CT 示左侧减压窗塌陷明显,脑室缩小,基底池显示不清,中线右偏,考虑为PH。
,神志模糊,烦躁不安,不能遵嘱活动,患者减压窗塌陷明显,双侧瞳孔直径3.5mm,对光反射均迟钝。复查头部CT 示左侧减压窗塌陷明显,脑室缩小,基底池显示不清,中线右偏,考虑为PH。
患者躁动、不配合头低足高仰卧体位 ,使患者尽量卧床,给予大量补液(每日3500~4000ml),经治疗患者在2d内症状逐渐减轻,神志转清,减压窗张力
,使患者尽量卧床,给予大量补液(每日3500~4000ml),经治疗患者在2d内症状逐渐减轻,神志转清,减压窗张力 逐渐恢复至腰椎穿刺前水平,躁动症状消失,可遵嘱活动,头颈痛症状逐渐消失。后患者发热
逐渐恢复至腰椎穿刺前水平,躁动症状消失,可遵嘱活动,头颈痛症状逐渐消失。后患者发热 诊断为肠道感染,予甲硝唑
诊断为肠道感染,予甲硝唑 抗感染治疗,发热症状消失,于5 月28 日出院休养。患者出院1 个月后复查颅脑CT示中线居中,脑室形态正常。患者因个人原因未行颅骨修补术,术后半年复查颅脑MRI 示颅内情况平稳。
抗感染治疗,发热症状消失,于5 月28 日出院休养。患者出院1 个月后复查颅脑CT示中线居中,脑室形态正常。患者因个人原因未行颅骨修补术,术后半年复查颅脑MRI 示颅内情况平稳。
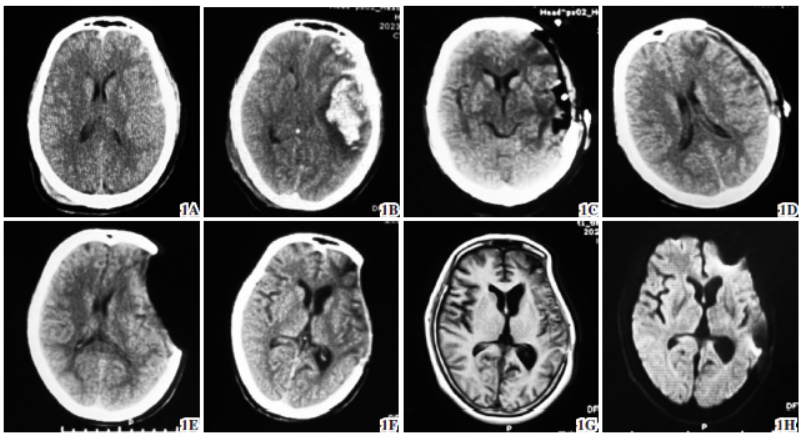
图1 腰椎穿刺术后继发PH 。1A 入院时CT示少量硬膜下血肿、蛛网膜下腔出血,1B 当日发生脑疝,复查CT示左额颞叶多发脑挫裂伤,中线向右移位,1C 术后6h 复查CT示血肿清除满意,中线居中,1D 术后6d 复查CT示颅内恢复情况可,1E 腰椎穿刺后患者意识状态转差,复查CT示减压窗明显塌陷,中线向右移位,提示PH ,1F 经治疗好转,出院1 个月后随访复查CT示脑室及减压窗形态可,1G、1H 术后半年行颅脑MRI 复查,颅内情况平稳
2. 讨论
去骨瓣减压术是治疗颅脑外伤、脑出血 、颈内动脉闭塞性脑卒中等急症的重要手术方式,手术目的在于降低颅内压,阻止脑疝形成及进展,挽救患者生命,但手术也伴随着相关并发症,例如硬膜下积液、脑积水、PH 等,这些并发症可能造成患者术后遗留严重残疾。
、颈内动脉闭塞性脑卒中等急症的重要手术方式,手术目的在于降低颅内压,阻止脑疝形成及进展,挽救患者生命,但手术也伴随着相关并发症,例如硬膜下积液、脑积水、PH 等,这些并发症可能造成患者术后遗留严重残疾。
PH 是去骨瓣减压术后较罕见的一种并发症,由SCHWAB 等于1998 年提出,是指去骨瓣减压术后因大气压高于颅内压,加之重力使颅内内容物塌陷,最终可导致脑实质疝过小脑幕切迹或枕骨大孔的现象。颅骨骨瓣缺失改变脑内容物与颅腔平衡,导致颅内压发生明显变化,其中大气压力是关键影响因素。
研究表明:在颅骨大面积缺损患者中,腰椎垂直位置的脑脊液压力 大于颅骨完整的患者,颅骨成形术后,腰椎脑脊液压力恢复到正常水平。这是大气压力被传递到颅腔,导致皮瓣塌陷到颅骨缺损的内部。患者常有局灶性神经功能缺损、精神状态改变、瞳孔变化、脑干激惹症状和自主神经功能紊乱。
大于颅骨完整的患者,颅骨成形术后,腰椎脑脊液压力恢复到正常水平。这是大气压力被传递到颅腔,导致皮瓣塌陷到颅骨缺损的内部。患者常有局灶性神经功能缺损、精神状态改变、瞳孔变化、脑干激惹症状和自主神经功能紊乱。
PH 诊断主要依赖于临床表现及神经影像学检查,皮瓣凹陷是重要体征。CT示为术区颅骨缺损伴头皮凹陷,脑沟消失和中线向相反方向移位,因此也称为“悖论性疝”,如不能及时发现与治疗,可能导致患者昏迷甚至死亡。对于较大颅骨缺损,腰椎穿刺术脑室外引流术、脑室-腹腔分流术等可导致脑脊液减少的操作,会加剧大气和颅骨之间的负压梯度诱发PH。
PH 可在脑脊液引流等操作后立即发生,也可延迟数小时或数天后发生。此时过度通气或应用利尿剂后会使病情加重。近年也有输注甘露醇 及高压氧治疗后出现PH的报道。SSFS 是去骨瓣减压术后较少见并发症,发生在大约10%去骨瓣减压术后,PH 一般由SSFS 进展而来。
及高压氧治疗后出现PH的报道。SSFS 是去骨瓣减压术后较少见并发症,发生在大约10%去骨瓣减压术后,PH 一般由SSFS 进展而来。
1977 年,YAMAURA和MAKINO首次提出,在去除大面积颅骨骨瓣后皮瓣出现凹形畸形时,会发生与原发病无关的神经功能恶化,而颅骨成形术会逆转这种不利现象,因此引入SSFS 的概念。SSFS 往往发生在术后几周到几个月,也有颅脑损伤 术后立即发生SSFS 的报道。症状包括颅骨缺损处头皮凹陷,可伴有直立性头痛
术后立即发生SSFS 的报道。症状包括颅骨缺损处头皮凹陷,可伴有直立性头痛 、瞳孔改变、运动障碍、认知能力下降或癫痫
、瞳孔改变、运动障碍、认知能力下降或癫痫 等神经系统症状。
等神经系统症状。
SSFS 通常在头低足高位时减轻,直立位症状加重。但并非所有皮瓣凹陷患者均会发生SSFS。SSFS 的CT 典型表现为颅骨缺损处脑实质凹陷,同侧脑室受压,包括第三脑室在内的中线结构向对侧移位。研究提示:相比皮瓣凹陷,SSFS 患者CT 示第三脑室体积明显变小,可作为诊断SSFS 的一个影像学征象。
SSFS 发生原因尚不明确,一般认为是由大气压-颅内压梯度增加导致皮瓣向内移位造成。机制可能是大气压和大脑重力作用超过颅内压引起脑组织塌陷、脑缺血 ,引起脑干受压,脑脊液动力学变化也与SSFS 发生、发展有关。DI RIENZO等研究表明颅骨缺损非常大、大面积脑损伤、颅骨缺损内侧边界距离中线<2cm 和脑脊液循环紊乱与SSFS 有统计学相关性。
,引起脑干受压,脑脊液动力学变化也与SSFS 发生、发展有关。DI RIENZO等研究表明颅骨缺损非常大、大面积脑损伤、颅骨缺损内侧边界距离中线<2cm 和脑脊液循环紊乱与SSFS 有统计学相关性。
去骨瓣减压术可引起局部脑血流量减少和代谢改变,导致神经功能障碍。神经外科突发神经系统症状恶化多由于颅高压引起,干预措施为高渗脱水降颅压治疗和过度通气。这些常见措施会加剧PH或SSFS,并可能导致不可逆脑损伤。去骨瓣减压术后如果患者出现新的神经系统症状或原有症状加重,如头痛、恶心、脑神经麻痹、局灶性神经功能缺损或精神改变,应检查颅骨缺损处皮瓣张力,进行紧急颅脑CT 评估,以排除过度引流或出血事件的可能性。
如果CT 显示脑室系统缩小和基底池显示不清、皮瓣凹陷及中线向颅骨缺损处对侧移位,则可确诊PH或SSFS。诊断明确后治疗措施是提高颅内压,如停止高渗治疗和脑脊液引流,仰卧头低足高位,大量静脉输液或硬膜下注入适度生理盐水升高颅内压。
大多数患者可通过及时治疗完全康复。早期颅骨修补成形是SSFS 或PH可靠解决方案,使“开放”颅骨恢复到原来“封闭”状态,纠正脑脊液循环障碍。颅骨修补成形后脑血流量增加,表明脑血流减少可能是PH或SSFS 发生的一个因素。颅骨修补术后脑灌注较术前明显改善。颅骨修补术的理想时机尚不清楚,GOEDEMANS 等研究表明:早期(3 个月内)行颅骨修补术的并发症更高,尤其是术前存在脑脊液循环异常(脑积水、硬膜下积液)的患者。
亦有证据表明:术后3 个月内早期颅骨修补术可改善同侧脑血流量和神经系统预后,并且PH 或SSFS 可能会使病情突然加重,或是在等待手术期间延缓神经系统恢复,如无明显禁忌证,诊断明确后应尽早行颅骨修补术。COURVILLE 等使用一种负压辅助闭合装置,使用塑形石膏板将头皮重新定位至生理位置,以暂时改善症状,这对于短期不能进行颅骨重建的患者或提供一种快速有效的临时治疗方法。
本病例是腰椎穿刺后诱发的PH。回溯病史,腰椎穿刺是因患者高热多日,查体颈部抵抗感;但患者颅脑术后时间较长,且伴有腹泻,考虑肠道感染可能性更大,后期治疗也验证这一推断;腰椎穿刺对治疗无益,反而加重患者痛苦,患者出现神经系统症状时未及时复查CT 做出相应处理,所幸经治疗患者完全康复,本团队从中吸取宝贵经验教训。此病例腰椎穿刺测颅内压力较低,流速缓慢,放液量少,与颅骨缺损处头皮塌陷程度不符,因此考虑在腰椎穿刺时引起脑脊液渗漏,导致脑脊液持续减少引发PH。
考虑颅骨缺损患者可能再次出现SSFS或PH,本团队建议患者手术后3 个月行颅骨修补术,该例患者因个人原因未行手术治疗,出院半年后随访,患者未出现新的神经系统症状。在临床工作中,临床医生应加强对PH的识别,对于去骨瓣减压术后患者,尤其是术后2 周后,行腰椎穿刺应慎重。皮瓣明显塌陷的患者腰椎穿刺前可复查颅脑CT 明确颅内情况,操作后出现神经系统症状加重,应及时复查颅脑CT,诊断一般并不困难。治疗上应及时采取头低足高卧位,停止脑脊液引流,并立即补液扩容治疗,尽早行颅骨修补术。
来源:王亮,李峰峰,王东元. 去骨瓣减压术后腰椎穿刺诱发反常性脑疝1例并文献复习[J]. 中国微侵袭神经外科杂志,2024,28(5):297-300.
