
Kounis综合征导致急性非阻塞性心肌梗死1例
作者:尹唯思,刘 全等,吉林大学中日联谊医院心血管内科,吉林大学白求恩第一医院心血管内科
Kounis综合征(Kounis Syndrome,KS)又称过敏性心肌缺血综合征,一般为变态过敏反应导致的血管痉挛性疾病[1] ,临床表现一般为典型的急性冠状动脉综合征(Acute coronary syndrome,ACS)。本文报道1例Kounis综合征患者,由过敏反应及应激后导致急性广泛前壁心肌梗死,即非冠状动脉阻塞性心肌梗死(Myocardial infarction with no ob-structive coronary atherosclerosis,MINOCA),病程中出现心源性休克及三度房室传导阻滞 ,疾病变化快,过程较为凶险,最终经由对症治疗及多方寻踪后,患者预后良好。
,疾病变化快,过程较为凶险,最终经由对症治疗及多方寻踪后,患者预后良好。
1 临床资料
患者为50岁男性,因“劳累后胸骨后疼痛3天,加重4小时”入院。患者于5天前野外徒步被土蜂蛰伤,腹部及四肢可见多处皮疹 。3天前参加50米急速跑比赛,急速跑后出现胸骨后闷痛症状,休息后稍减轻但不能完全缓解,就诊于社区诊所,点滴青霉素
。3天前参加50米急速跑比赛,急速跑后出现胸骨后闷痛症状,休息后稍减轻但不能完全缓解,就诊于社区诊所,点滴青霉素 、改善循环及扩血管药物(具体不详)后,症状未见明显缓解。患者连续三天于当地诊所点滴青霉素治疗,4小时前患者无明显诱因再次出现胸痛
、改善循环及扩血管药物(具体不详)后,症状未见明显缓解。患者连续三天于当地诊所点滴青霉素治疗,4小时前患者无明显诱因再次出现胸痛 ,为胸骨后闷痛,向肩背部放散痛,持续不能缓解,伴有呼吸困难
,为胸骨后闷痛,向肩背部放散痛,持续不能缓解,伴有呼吸困难 ,急诊入院时心电监护提示心率112次/分,血压95/60mmHg。心电图
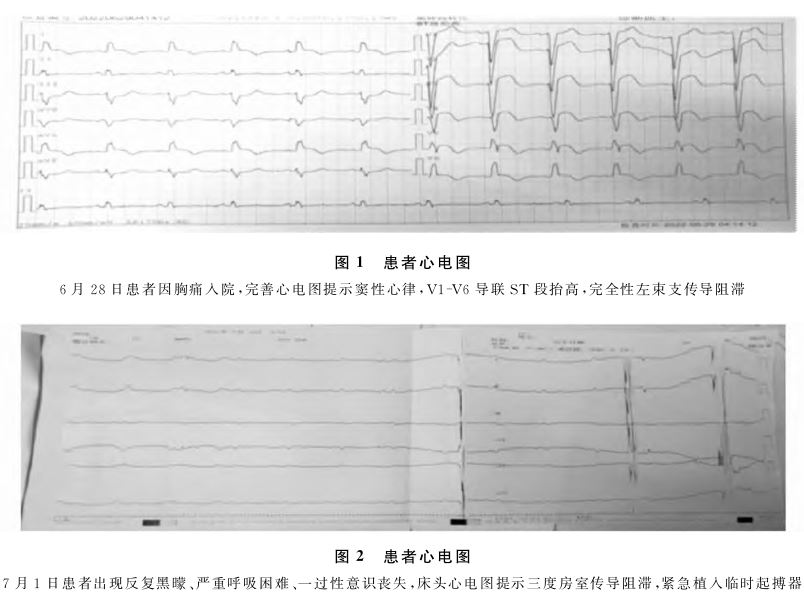
,急诊入院时心电监护提示心率112次/分,血压95/60mmHg。心电图 (图1)检查提示窦性心律,V1~V6导联ST段抬高,完全性左束支传导阻滞。血清肌钙蛋白
(图1)检查提示窦性心律,V1~V6导联ST段抬高,完全性左束支传导阻滞。血清肌钙蛋白 I 13.62ng/mL。血清肌酸激酶
I 13.62ng/mL。血清肌酸激酶 同工酶96.49ng/mL。床头心脏彩超示:左室壁运动不协调,前壁、前间隔运动减弱,三尖瓣中度关闭不全,左室射血分数(LVEF)55.4%。肺部CT提示间质性肺水肿
同工酶96.49ng/mL。床头心脏彩超示:左室壁运动不协调,前壁、前间隔运动减弱,三尖瓣中度关闭不全,左室射血分数(LVEF)55.4%。肺部CT提示间质性肺水肿 ,双侧大量胸腔积液
,双侧大量胸腔积液 。脑钠肽7 660.00pg/mL。结合病史及相关检查,考虑广泛前壁心肌梗死可能性大,建议ECMO(ExtracorporealMembrane Oxygenatio)左室辅助装置预备,行冠状动脉造影
。脑钠肽7 660.00pg/mL。结合病史及相关检查,考虑广泛前壁心肌梗死可能性大,建议ECMO(ExtracorporealMembrane Oxygenatio)左室辅助装置预备,行冠状动脉造影 检查,患者家属因经济原因表示拒绝EC-MO辅助下的冠脉造影检查
检查,患者家属因经济原因表示拒绝EC-MO辅助下的冠脉造影检查 ,紧急给予右侧胸腔穿刺引流,稳定斑块、抗血小板聚集、利尿、抗感染等对症治疗。拟稳定心衰症状后完善冠状动脉造影检查,入院后第3天上午,患者出现反复黑曚,突发血压下降至70/35mmHg,心率降至40次/分,患者出现严重呼吸困难、一过性意识丧失,查体口唇发绀
,紧急给予右侧胸腔穿刺引流,稳定斑块、抗血小板聚集、利尿、抗感染等对症治疗。拟稳定心衰症状后完善冠状动脉造影检查,入院后第3天上午,患者出现反复黑曚,突发血压下降至70/35mmHg,心率降至40次/分,患者出现严重呼吸困难、一过性意识丧失,查体口唇发绀 、四肢厥冷,立即给予心肺复苏、阿托品
、四肢厥冷,立即给予心肺复苏、阿托品 、去甲肾上腺素
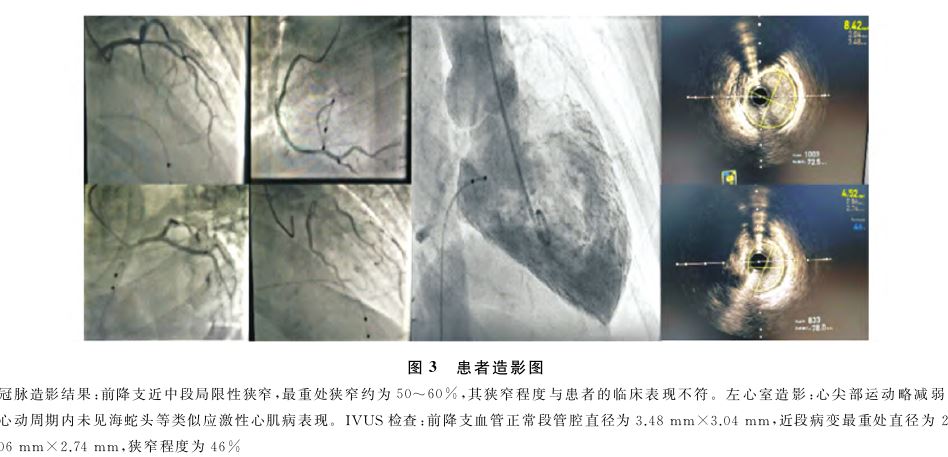
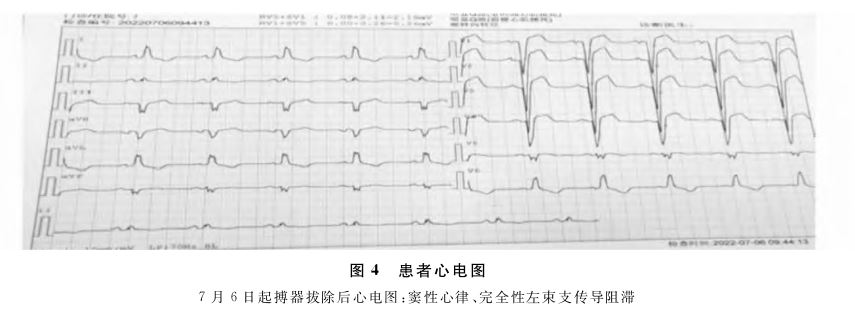
、去甲肾上腺素 、血管活性药物维持血压,患者意识恢复,紧急行心电图检查提示三度房室传导阻滞(图2),置入临时起搏器后患者意识恢复。维持1天后患者生命体征平稳,冠脉造影检查(图3)后提示前降支近中段局限性狭窄,最重处狭窄约为50%~60%。其余血管未见明显狭窄,前向血流(TIMI)3级。左心室造影未见异常,无海蛇头及其他类似应激性心肌病的左室搏动形态(图3),结合造影结果考虑应激性心肌病可能性小,血管内超声
、血管活性药物维持血压,患者意识恢复,紧急行心电图检查提示三度房室传导阻滞(图2),置入临时起搏器后患者意识恢复。维持1天后患者生命体征平稳,冠脉造影检查(图3)后提示前降支近中段局限性狭窄,最重处狭窄约为50%~60%。其余血管未见明显狭窄,前向血流(TIMI)3级。左心室造影未见异常,无海蛇头及其他类似应激性心肌病的左室搏动形态(图3),结合造影结果考虑应激性心肌病可能性小,血管内超声 (intravenous ultra-sound,IVUS)检查(图3)提示前降支血管正常段管腔直径为3.48mm×3.04mm,近段病变最重处直径为2.06mm×2.74mm,狭窄程度为46%。拔除临时起搏器,心电图(图4)提示窦性心律、完全性左束支传导阻滞。术后第3天彩超复查提示仍有大量胸腔积液,继续给予胸腔积液引流。结合相关病史,患者不除外心肌炎
(intravenous ultra-sound,IVUS)检查(图3)提示前降支血管正常段管腔直径为3.48mm×3.04mm,近段病变最重处直径为2.06mm×2.74mm,狭窄程度为46%。拔除临时起搏器,心电图(图4)提示窦性心律、完全性左束支传导阻滞。术后第3天彩超复查提示仍有大量胸腔积液,继续给予胸腔积液引流。结合相关病史,患者不除外心肌炎 及应激性心肌病。心脏核磁检查提示心肌梗死,LVEF为47%,心输出量(CO)为5.0L/min,舒张早期血流速度(EDV)为145mL,心肌首过灌注中左室侧壁中远段、室间隔、下壁远段及心尖部见内膜下条状低灌注,左室前壁、侧壁中远段、室间隔、下壁远段及心尖部急性期心肌梗死。结合核磁结果考虑患者MINOCA诊断的可能性大,患者心肌梗死后出现大面积微循环障碍,影响房室结传导造成一过性三度房室传导阻滞。结合患者既往被土蜂蛰后体表出现大量皮疹,既往否认心脏病史及冠心病相关高危因素,患者发热
及应激性心肌病。心脏核磁检查提示心肌梗死,LVEF为47%,心输出量(CO)为5.0L/min,舒张早期血流速度(EDV)为145mL,心肌首过灌注中左室侧壁中远段、室间隔、下壁远段及心尖部见内膜下条状低灌注,左室前壁、侧壁中远段、室间隔、下壁远段及心尖部急性期心肌梗死。结合核磁结果考虑患者MINOCA诊断的可能性大,患者心肌梗死后出现大面积微循环障碍,影响房室结传导造成一过性三度房室传导阻滞。结合患者既往被土蜂蛰后体表出现大量皮疹,既往否认心脏病史及冠心病相关高危因素,患者发热 后就诊于当地诊所应用氨苄青霉素的病史,反复出现胸痛症状,辅助检查结果可排除应激性心肌病及心肌炎诊断,综合考虑患者为Kounis综合征导致的MINOCA,即2型心肌梗死诊断可能性大。每日应用甲泼尼龙
后就诊于当地诊所应用氨苄青霉素的病史,反复出现胸痛症状,辅助检查结果可排除应激性心肌病及心肌炎诊断,综合考虑患者为Kounis综合征导致的MINOCA,即2型心肌梗死诊断可能性大。每日应用甲泼尼龙 激素80mg治疗炎症反应,继续给予抗感染、营养心肌、改善循环、抗心室重构治疗,术后第4天患者生命体征趋于平稳,心电提示患者恢复窦性心律,拔除临时起搏器。复查心肌损伤标志物
激素80mg治疗炎症反应,继续给予抗感染、营养心肌、改善循环、抗心室重构治疗,术后第4天患者生命体征趋于平稳,心电提示患者恢复窦性心律,拔除临时起搏器。复查心肌损伤标志物 ,血清心肌肌钙蛋白逐渐降低,术后第5天患者双侧胸腔积液引流量较少,复查彩超提示残余少量胸腔积液,胸腔引流管
,血清心肌肌钙蛋白逐渐降低,术后第5天患者双侧胸腔积液引流量较少,复查彩超提示残余少量胸腔积液,胸腔引流管 拔除。复查心脏彩超,提示EF为57.9%。术后第7天,患者生命体征趋于平稳,状态良好出院。
拔除。复查心脏彩超,提示EF为57.9%。术后第7天,患者生命体征趋于平稳,状态良好出院。
2 讨论
Kounis综合征是指过敏损伤而出现的急性冠脉综合征,1991年被首次报道,其发病机制尚有待研究,考虑与过敏反应中肥大细胞激活释放的炎症介质相关[2] 。Kounis综合征的诊治目前尚无临床指南,流行病学暂时没有居民普遍及大样本的统计数据公布,但根据HELBLING等[3] 的一项回顾性研究估计KS的发病率为每年每100 000居民7.9~9.6例,由于漏诊、未识别和未确诊病例,推测Kou-nis综合征的发病例并不低。根据2019年欧美心脏病学会(ESC/AHA)提出的定义和诊断标准,MINOCA是一项排除性诊断,排除缺血因素后,排除心肌炎、败血症、肺栓塞等可能使肌钙蛋白升高的疾病,结合冠脉造影提示血管的最重狭窄程度小于50%,但仍出现肌钙蛋白明显升高伴有典型的胸痛症状的心肌梗死[4-6] 。应激性心肌病是一种由于患者躯体或心理导致的应激状态下心肌收缩功能出现障碍,左心室的心肌出现底部膨隆,颈部狭窄类似章鱼头的形态,引发患者胸痛、呼吸困难等一系列症状的临床综合征,早期有明显的心电图类似缺血的改变,除合并冠脉痉挛因素外,与急性心肌梗死的早期临床表现需要严格的鉴别[7] 。本例为Kounis综合征相关的非阻塞性心肌梗死导致三度房室传导阻滞患者,在疾病诊治过程中对心肌炎及应激性心肌病进行鉴别,为临床诊疗Kounis综合征患者提供一定的经验和思考。
激活肥大细胞脱颗粒是Kounis综合征发病的主要机制,心脏组织及体循环中释放的炎症介质,包括组胺、血小板活化因子 、细胞因子和中性蛋白酶以及类胰蛋白酶、糜蛋白酶
、细胞因子和中性蛋白酶以及类胰蛋白酶、糜蛋白酶 和组织蛋白酶D等,以直接或间接的形式导致冠脉血管收缩、血小板活化、斑块破裂或激活凝血级联系统[8] 。可分为三种类型:血管痉挛性心绞痛(Ⅰ型)、急性冠状动脉血栓形成(Ⅱ型)和支架内血栓形成(Ⅲ型)[9] 。在诊断和治疗过程中,也要基于分型进行对症治疗[10] 。Kounis综合征的诱发因素包括β-内酰胺类药物、蜜蜂蜇伤等能够触发变态过敏反应,导致嗜酸性粒细胞增多,肥大细胞脱颗粒分泌炎症介质及氧化产物,造成心肌损害[11-12] 。心肌炎在心肌活检中可发现淋巴细胞和巨细胞,而在Kounis综合征中,这些炎症细胞存在于冠状动脉内膜、中膜和外膜中[13] 。
和组织蛋白酶D等,以直接或间接的形式导致冠脉血管收缩、血小板活化、斑块破裂或激活凝血级联系统[8] 。可分为三种类型:血管痉挛性心绞痛(Ⅰ型)、急性冠状动脉血栓形成(Ⅱ型)和支架内血栓形成(Ⅲ型)[9] 。在诊断和治疗过程中,也要基于分型进行对症治疗[10] 。Kounis综合征的诱发因素包括β-内酰胺类药物、蜜蜂蜇伤等能够触发变态过敏反应,导致嗜酸性粒细胞增多,肥大细胞脱颗粒分泌炎症介质及氧化产物,造成心肌损害[11-12] 。心肌炎在心肌活检中可发现淋巴细胞和巨细胞,而在Kounis综合征中,这些炎症细胞存在于冠状动脉内膜、中膜和外膜中[13] 。
Kounis综合征的诊断目前没有明确的指南规定,对于过敏患者,出现心电图ST段抬高或压低的缺血改变或急性冠脉综合征的动态改变,合并急性胸痛症状,可能是Kounis综合征造成心肌损伤甚至急性心肌梗死,实验室检查包括IgE、嗜酸性粒细胞升高,肌钙蛋白阳性等[14-15] 。应用类固醇类激素药物后部分患者症状可缓解[16] 。临床鉴别诊断应排除应激性心肌病、心肌炎、缺血型心肌病等,诊断结合病史、病因及诱因和临床表现、相关检查进行。Kounis综合征的治疗要基于过敏反应的类型[17-19] ,治疗药物有以下几类,静脉类固醇、硝酸甘油 、H1受体阻滞剂、H2受体阻滞剂。因为过敏反应的治疗可能会加重心肌损害(例如抗H1药物可导致低血压,冠状动脉低灌流肾上腺素可增加心肌耗氧量)[20] 。同时治疗心肌损伤及过敏反应才有效[21] 。
、H1受体阻滞剂、H2受体阻滞剂。因为过敏反应的治疗可能会加重心肌损害(例如抗H1药物可导致低血压,冠状动脉低灌流肾上腺素可增加心肌耗氧量)[20] 。同时治疗心肌损伤及过敏反应才有效[21] 。
结合本例患者,重点的鉴别诊断点在于分辨应激性心肌病及Kounis综合征导致的微循环障碍造成的2型心肌梗死[22] ,即供需失衡造成的心肌坏死。主要的鉴别手段是根据核磁结果,核磁结果提示左心室前壁、侧壁中远段、室间隔、下壁及心尖部的大面积心肌梗死,与冠状动脉造影结果不符,因此考虑为微循环或供需失衡造成的大面积心肌坏死,结合患者的心脏核磁结果和左心室造影可排除应激性心肌病诊断[23-25] ,实验室检查结果提示心肌酶轻度升高,患者虽有感染病史,但结合上述实验室及核磁结果,患者可排除心肌炎诊断。患者既往被土蜂蛰伤的病史、血常规 可见嗜酸性粒细胞升高,应用青霉素类药物后出现炎症反应,导致大面积的心肌坏死,因此Kounis综合征导致的急性心肌梗死可明确诊断。
可见嗜酸性粒细胞升高,应用青霉素类药物后出现炎症反应,导致大面积的心肌坏死,因此Kounis综合征导致的急性心肌梗死可明确诊断。
综上所述,急诊室遇到既往有或没有明确过敏史的患者在出现急性冠脉综合征时,在明确为急性心肌梗死之前,都不应该忽略对于Kounis综合征的诊治。本例患者的治疗过程中,在针对急性冠脉综合征及心源性休克及时有效的对症治疗时,同时持续应用抗过敏药物,也是患者能够逐渐恢复转危为安的关键。在治疗过程中,没有进行IgE及过敏相关标志物的完善是诊断过程中的不足,对于患者的长期预后仍有待于进一步追踪。
参考文献略。
来源:尹唯思,刘全.Kounis综合征导致急性非阻塞性心肌梗死1例[J].中国实验诊断学,2024,28(10):1230-1233.
