
BACE联合PD-1抑制剂成功转化治疗晚期非小细胞肺癌1例
作者:沙天宇,宁厚法,潍坊医学院医学影像学院
患者男,68岁。突发胸痛 伴胸闷、咳嗽
伴胸闷、咳嗽 急诊收入院。胸部强化CT显示右肺上叶靠近肺门肿块影,大小约6.3 cm×6.0 cm,呈轻度不均匀强化,分期为cT4N1Mx(图1)。查体及一般情况无异常。手术探查病灶下缘包绕肺动脉无法直接行根治性切除,术后给予紫杉醇
急诊收入院。胸部强化CT显示右肺上叶靠近肺门肿块影,大小约6.3 cm×6.0 cm,呈轻度不均匀强化,分期为cT4N1Mx(图1)。查体及一般情况无异常。手术探查病灶下缘包绕肺动脉无法直接行根治性切除,术后给予紫杉醇 脂质体化疗,替雷利珠单抗
脂质体化疗,替雷利珠单抗 维持治疗。
维持治疗。
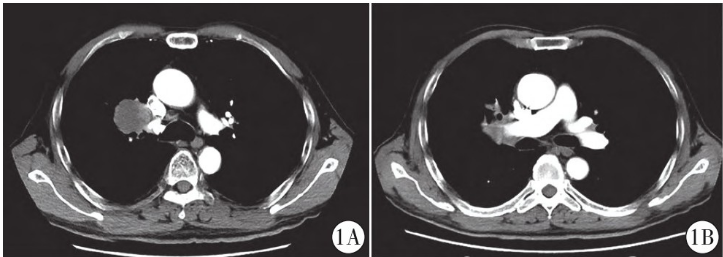
图1 CT增强扫描。图1A,1B分别为轴位动脉期显示右肺上叶肿块,呈不均匀轻度强化,下缘包绕肺动脉。
并行支气管动脉化疗性栓塞治疗,取右侧股动脉为穿刺点,用2%利多卡因 5 ml局麻成功后,用Seldinger穿刺技术穿刺右侧股动脉,引入5F动脉鞘,引入超滑导丝及C导管送至右侧支气管动脉,造影可见右肺门处团块状肿瘤染色区,由右侧支气管动脉分支供血,未见脊髓动脉显影(图2A)。遂经导管缓慢灌注甲泼尼龙
5 ml局麻成功后,用Seldinger穿刺技术穿刺右侧股动脉,引入5F动脉鞘,引入超滑导丝及C导管送至右侧支气管动脉,造影可见右肺门处团块状肿瘤染色区,由右侧支气管动脉分支供血,未见脊髓动脉显影(图2A)。遂经导管缓慢灌注甲泼尼龙 80 mg、托烷司琼
80 mg、托烷司琼 3 mg、顺铂
3 mg、顺铂 120 mg后以300~500μm微球栓塞,术后造影可见右肺门处染色区消失(图2B)。
120 mg后以300~500μm微球栓塞,术后造影可见右肺门处染色区消失(图2B)。
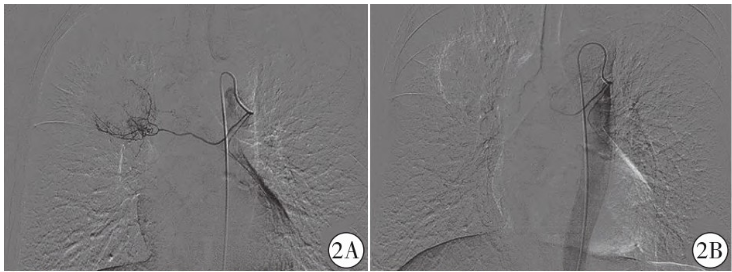
图2 介入治疗术中支气管动脉造影。图2A右肺门处团块状肿瘤染色区,由右侧支气管动脉的分支供血;图2B BACE术后右肺门处染色区消失。
介入治疗1.5个月后胸部CT增强扫描显示右上肺肿物体积明显缩小,大小约4.3 cm×4.0 cm,边缘毛糙(图3),经会诊确认适合手术切除。逐开胸手术行右肺上叶肺癌根治性切除+粘连烙断术。术中见肿物大小4.5 cm×4.0 cm×4.0 cm,癌组织侵及支气管,未侵及肺被膜,切除组织送病理检查 。显示支气管断端未查见癌累及,肺门周围淋巴结2枚,均未查见癌转移(0/2);术后病理诊断(右肺上叶)非角化型鳞状细胞癌
。显示支气管断端未查见癌累及,肺门周围淋巴结2枚,均未查见癌转移(0/2);术后病理诊断(右肺上叶)非角化型鳞状细胞癌 (图4),病理分期pT2N0Mx,淋巴结均无转移。患者出院后给予替雷利珠单抗单药维持治疗,随访1年未出现复发或转移。
(图4),病理分期pT2N0Mx,淋巴结均无转移。患者出院后给予替雷利珠单抗单药维持治疗,随访1年未出现复发或转移。
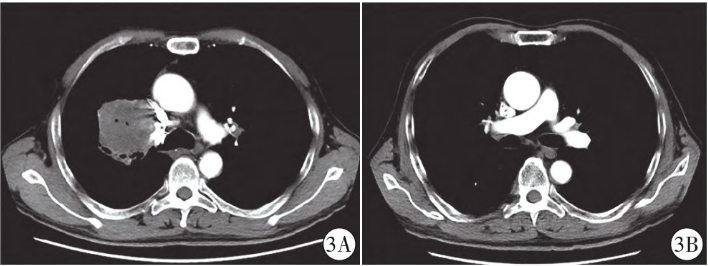
图3 介入治疗1.5月后胸部CT增强扫描。图3A动脉期显示右肺上叶肿块轻度不均匀强化,较前明显缩小;图3B显示肿块下缘与肺动脉分离。
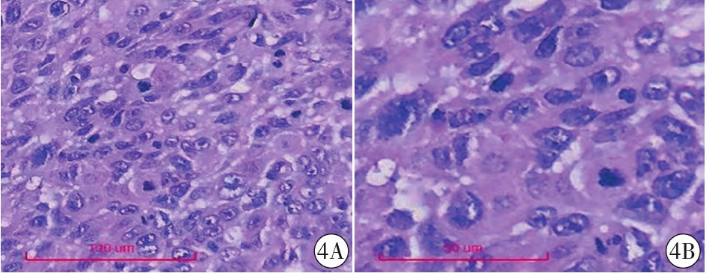
图4 病理图。 图4A,4B分别为术后病理HE染色(×200、×400),细胞学显示为非角化型鳞状细胞癌。
讨论
目前认为无法一期切除的肿瘤经过多学科系统治疗后使其转化为可切除,统称为肿瘤的转化治疗。文献报道发现基于放化疗、靶向或免疫治疗等多种手段组合应用的转化治疗在晚期消化系统肿瘤中取得较好的治疗效果,但由于对药物的敏感性及耐药性等原因,不可切除的局部晚期NSCLC对于靶向治疗、免疫治疗效果欠佳。
介入治疗可以达到比较好的治疗效果,但能够成功实现转化,获得二次手术切除的机会较少。经支气管动脉化疗栓塞(bronchial artery chemoembolization,BACE)作为肺癌的主要介入治疗方法之一,通过导管直接向肿瘤供血动脉注入药物后将其栓塞。
本例BACE术后仅1.5个月肿瘤T分期由T4降至T2,且无明显全身毒性反应,最终使患者获得二次解剖性手术切除机会,成功实现转化治疗。这与林川等的研究一致,说明BACE术后给予药物治疗短期内可以取得更好的治疗效果。
细胞程序性死亡受体1(PD-1)是一种主要表达在T细胞表面的抑制性受体,具有负向调节免疫的功能。恶性肿瘤细胞能够大量表达PD-L1分子,通过结合T细胞表面的PD-1受体,抑制T细胞活性,逃避免疫系统的识别和攻击。
本例手术后使用替雷利珠单药维持治疗效果良好。替雷利珠通过阻断PD-1结合PD-L1,使肿瘤免疫逃逸机制失效,恢复机体自身免疫抗癌功能,可以在术后起到良好的维持效果。BACE独特的治疗方式使其对局部晚期肺癌有较好的转化治疗效果,可以有效提高手术率,同时提示在考虑BACE作为治疗方式时应严格把握适应证,以便更有利的改善患者的预后。
来源:沙天宇,宁厚法.BACE联合PD-1抑制剂成功转化治疗晚期非小细胞肺癌1例[J].医学影像学杂志,2024,34(02):174-175.
