
B型夹层行覆膜支架手术真腔开通后缺血再灌注损伤1例
作者:刘彪,王彤彤,黄维勤,武汉亚心总医院麻醉科
主动脉夹层 (aortic dissection,AD)是以主动脉中层破裂,血液进入内膜与中膜,使主动脉壁被剥离形成真假腔的一种危急重症,临床多采用Stanford分型将AD 分为A 型和B 型,累及升主动脉的AD为A 型,而起源于降主动脉但未累及升主动脉的AD 为B 型。主动脉夹层患者救治不及时,病死率极高,主动脉腔内隔绝术(thoracic endovascular aortic repair,TEVAR) 可大大降低病死率。
(aortic dissection,AD)是以主动脉中层破裂,血液进入内膜与中膜,使主动脉壁被剥离形成真假腔的一种危急重症,临床多采用Stanford分型将AD 分为A 型和B 型,累及升主动脉的AD为A 型,而起源于降主动脉但未累及升主动脉的AD 为B 型。主动脉夹层患者救治不及时,病死率极高,主动脉腔内隔绝术(thoracic endovascular aortic repair,TEVAR) 可大大降低病死率。
随着TEVAR 技术的发展,其特有并发症报道逐渐增多,如内漏、截瘫、器官灌注不良等,这类并发症即使及时救治,仍会影响患者生活质量,给患者家庭带来沉重负担。现将我院收治的1 例B 型主动脉夹层术后缺血性再灌注损伤的病例救治经过及反思报道如下。
1. 病例资料
患者,男,55 岁,170 cm,95 kg,因“胸背痛5 h余”入院。患者5 h 前无明显诱因出现胸背痛,呈撕裂样痛,持续无缓解,伴出汗,当地医院就诊,CT 怀疑主动脉夹层,给予镇痛等治疗转入我院,收入ICU。查体:体温36.3 ℃,脉搏 53 次/ 分,呼吸16次/ 分,血压177/89 mmHg,神志清楚,腹部膨隆,双下肢明显花斑。
53 次/ 分,呼吸16次/ 分,血压177/89 mmHg,神志清楚,腹部膨隆,双下肢明显花斑。
CT 血管造影 (computed tomography angiography,CTA)提示主动脉夹层(Stanford B 型),累及左锁骨下动脉、腹腔干、肠系膜上下动脉、双肾动脉(其中肠系膜上、下动脉节段性显影差,考虑闭塞);左肾周间隙、腹膜后及左侧盆壁筋膜内大量渗出(积血可能性大);左肾多发斑片状弱强化影,考虑梗死(图1~2)。
(computed tomography angiography,CTA)提示主动脉夹层(Stanford B 型),累及左锁骨下动脉、腹腔干、肠系膜上下动脉、双肾动脉(其中肠系膜上、下动脉节段性显影差,考虑闭塞);左肾周间隙、腹膜后及左侧盆壁筋膜内大量渗出(积血可能性大);左肾多发斑片状弱强化影,考虑梗死(图1~2)。
拟行急诊手术。患者带有创动脉压(右桡动脉)入室,神志清,循环稳定。过床后监测ABP 125/60 mmHg,HR 60次/ 分,SpO2 100%,面罩吸氧,浓度100%,氧流量5L/ min,给予瑞马唑仑 5 mg,环泊酚
5 mg,环泊酚 25 mg,罗库溴铵
25 mg,罗库溴铵 100 mg,舒芬太尼
100 mg,舒芬太尼 50 μg 诱导,5 min 后可视喉镜引导下插入气管导管,听诊双肺呼吸音对称,固定气管导管,麻醉机参数设定如下:潮气量450 mL,呼吸频率15 次,吸呼比1 ∶ 2,呼气末正压5 cmH2O,氧浓度60%,氧流量2 L/ min,七氟烷
50 μg 诱导,5 min 后可视喉镜引导下插入气管导管,听诊双肺呼吸音对称,固定气管导管,麻醉机参数设定如下:潮气量450 mL,呼吸频率15 次,吸呼比1 ∶ 2,呼气末正压5 cmH2O,氧浓度60%,氧流量2 L/ min,七氟烷 浓度1%。
浓度1%。
插管完成行超声引导下中心静脉穿刺置管,中心静脉压力正常。因累及左锁骨下动脉,应术者要求行左桡动脉穿刺,同时监测左侧桡动脉血压,以便于观察支架释放时是否遮挡左锁骨下动脉。
麻醉操作完成后,中心静脉接静脉麻醉药(丙泊酚 300 mg/ h,瑞芬太尼
300 mg/ h,瑞芬太尼 800 μg/ h,间羟胺
800 μg/ h,间羟胺 3 mg/ h,胰岛素
3 mg/ h,胰岛素 16 U/ h),外科消毒铺巾开始手术,手术历时160 min,输液1550 mL,其中晶体1250 mL,胶体300mL,尿量
16 U/ h),外科消毒铺巾开始手术,手术历时160 min,输液1550 mL,其中晶体1250 mL,胶体300mL,尿量 180 mL,术中循环稳定,手术顺利,真腔开放良好(图3~4),期间血气分析共计5 次(见表1),内环境经静脉用药:速尿、碳酸氢钠
180 mL,术中循环稳定,手术顺利,真腔开放良好(图3~4),期间血气分析共计5 次(见表1),内环境经静脉用药:速尿、碳酸氢钠 、高糖胰岛素等积极处理改善不佳,术后带管返回ICU 行连续肾脏替代疗法( continuous renal replacement therapy,CRRT),34 min 后心电监护提示室颤、血压下降,立即抢救,随后2 h 内多次室颤,需大剂量血管活性药物维持循环,乳酸持续升高,血钾逐渐降低趋于正常,因乳酸清除不佳,于14:30 行双重CRRT 血液滤过
、高糖胰岛素等积极处理改善不佳,术后带管返回ICU 行连续肾脏替代疗法( continuous renal replacement therapy,CRRT),34 min 后心电监护提示室颤、血压下降,立即抢救,随后2 h 内多次室颤,需大剂量血管活性药物维持循环,乳酸持续升高,血钾逐渐降低趋于正常,因乳酸清除不佳,于14:30 行双重CRRT 血液滤过 治疗(图5)。
治疗(图5)。
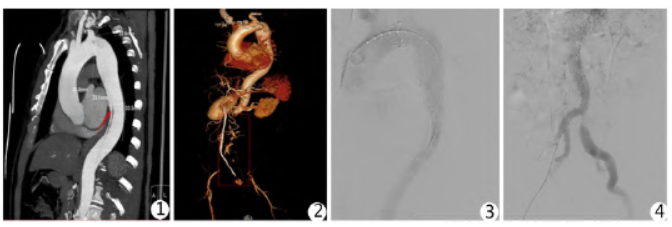
图1 箭头所指为“真腔”;图2 大血管CT 三维重建,红色方框为肾下段腹主动脉部分,基本无显影;图3 术后胸主动脉造影;图4 术后腹主动脉造影
表1 患者术中血气分析变化
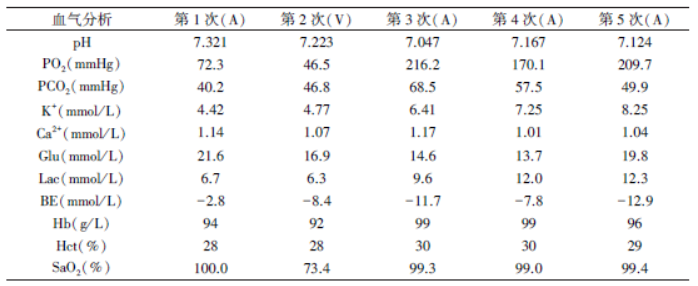
注:A:代表动脉血,V:代表静脉血;第1 次为入室麻醉前,第2 次为静脉泵入胰岛素后(静脉血),第3 次为假腔开放后5min,第4 次为使用碳酸氢钠、速尿、氯化钙 后,第5 次为出室前
后,第5 次为出室前
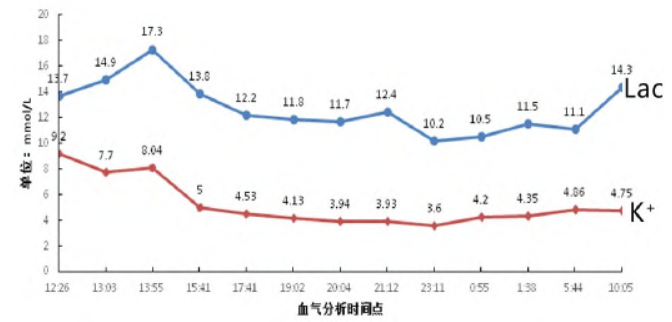
图5 患者ICU 中血钾及乳酸变化趋势图
2. 讨论
本例患者通过大血管CTA 可以看到肾下段腹主动脉真腔由于假腔的压迫基本闭塞,结合病史,肠道及下肢缺血时间近9 h,返回ICU 后因高乳酸血症及高钾血症 致心脏骤停
致心脏骤停 ,最终因缺血性再灌注损伤,病情危重放弃治疗。术前已知缺血时间长,存在高乳酸血症,但并未进行相关处理。通过内环境趋势图可见该患者即使行双重CRRT 治疗,乳酸依旧维持在较高水平,清除困难。
,最终因缺血性再灌注损伤,病情危重放弃治疗。术前已知缺血时间长,存在高乳酸血症,但并未进行相关处理。通过内环境趋势图可见该患者即使行双重CRRT 治疗,乳酸依旧维持在较高水平,清除困难。
乳酸主要通过肝脏的糖异生、三羧酸循环和肾脏分泌排出等三条途径以一近乎恒定的速率代谢和清除,一旦乳酸的生成速度超过消除速度,即可导致乳酸蓄积,严重的乳酸中毒 是内脏缺血最为主要的指征。高钾血症的临床症状通常为心电图
是内脏缺血最为主要的指征。高钾血症的临床症状通常为心电图 改变,如T 波高尖,随后室速,并可进展为心室颤动或停搏。
改变,如T 波高尖,随后室速,并可进展为心室颤动或停搏。
缺血再灌注损伤(ischemia reperfusion injury,IRI)是指组织器官因初始缺血、缺氧和三磷酸腺苷 (adenosine triphosphate,ATP)耗竭而发生损伤,随后在再灌注时恢复供氧和血流进一步导致的器官损伤。IRI 病理生理改变包括氧化应激、钙失衡、线粒体损伤、过度炎性反应、内质网应激和程序性细胞死亡等,它们互为因果,形成恶性循环。
(adenosine triphosphate,ATP)耗竭而发生损伤,随后在再灌注时恢复供氧和血流进一步导致的器官损伤。IRI 病理生理改变包括氧化应激、钙失衡、线粒体损伤、过度炎性反应、内质网应激和程序性细胞死亡等,它们互为因果,形成恶性循环。
虽然近年来对缺血再灌注损伤发生机制及治疗取得了一定进展,但对于急性主动脉夹层所致的严重缺血再灌注损伤仍然没有行之有效的治疗方法,通过回顾本病例术前、术中相关处理并查阅文献,总结如下方法或许可改善此类患者预后。
术前诊断高乳酸血症时即积极行血液滤过、抗氧化及抗炎治疗;手术开始佐以远端主动脉灌注(如左房-股动脉或腋动脉-股动脉旁路等)联合脑脊髓引流术可减轻肾与脑神经和脊髓损伤 ;此外硬膜外冷却(epiduralcooling)与控制性再灌注术(control reperfusion),即用一种能进行氧交换与热交换的体外泵,在30 s 内以生理性压力逐步增加流量的方式,对被隔离的器官或肢体进行灌注,可同时加上去白细胞过滤术,并以组织保护液+自由基清除剂等非渗透性等渗液体进行灌注,如此也是两种很好的保护策略;另外,开放真腔时建议先废去下肢缺血期含内源性毒素的淤血100~150 mL,不失为一种选择。
;此外硬膜外冷却(epiduralcooling)与控制性再灌注术(control reperfusion),即用一种能进行氧交换与热交换的体外泵,在30 s 内以生理性压力逐步增加流量的方式,对被隔离的器官或肢体进行灌注,可同时加上去白细胞过滤术,并以组织保护液+自由基清除剂等非渗透性等渗液体进行灌注,如此也是两种很好的保护策略;另外,开放真腔时建议先废去下肢缺血期含内源性毒素的淤血100~150 mL,不失为一种选择。
目前针对IRI的治疗多聚焦于临床表现的缓解,未来研究应更多探索机制层面的干预,比如基因治疗及干细胞治疗。希望通过此复杂病例引起广大临床医师思考,通过深入理解其机制,及时有效地实施干预措施以改善此类患者预后。
来源:刘彪,王彤彤,黄维勤.B型夹层行覆膜支架手术真腔开通后缺血再灌注损伤1例[J].湖北医药学院学报,2024,43(06):683-685.
