
原发性心脏淋巴瘤累及脑组织1例及文献复习
作者:刘婷,田彭雨,汤良科,向亚郎,刘诗瑶,彭越,杜国波,川北医学院附属医院
1. 临床资料
患者,女,59岁,因“活动后胸闷、气紧伴颜面水肿 2+月”于2021年1月30日入院。既往史无特殊,体格检查及心电图
2+月”于2021年1月30日入院。既往史无特殊,体格检查及心电图 无明显异常。实验室检查:乳酸脱氢酶334 U/L,血浆D-二聚体
无明显异常。实验室检查:乳酸脱氢酶334 U/L,血浆D-二聚体 3.57 μg/ml, 脑钠肽前体615.4 pg/ml。心脏彩超:右房内可见大小约72 mm×44 mm的不规则团块影(图1 A),可见轻微活动度(考虑血栓?肿瘤黏液瘤?),三尖瓣轻度反流、轻度狭窄,少量心包积液。
3.57 μg/ml, 脑钠肽前体615.4 pg/ml。心脏彩超:右房内可见大小约72 mm×44 mm的不规则团块影(图1 A),可见轻微活动度(考虑血栓?肿瘤黏液瘤?),三尖瓣轻度反流、轻度狭窄,少量心包积液。
胸部增强CT:右心房及上腔静脉内可见斑片状、团块状充盈缺损影(图1 B、1 C)。于2021年2月5日行右房肿瘤切除术,术中见肿瘤大小约8 cm×4 cm, 位于上腔静脉及右心房交界处,向下至右房下部并侵透右房壁,向上延伸至上腔静脉内达左右头臂静脉汇合处下方,上腔静脉内肿瘤尾端有血栓形成。
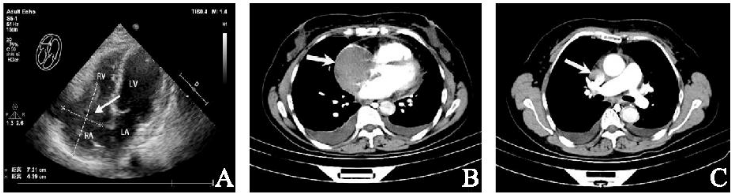
图1 术前影像学检查。注:A:经胸超声心动图示右心房72 mm×44 mm的不规则团块影(箭头)(十字准线表示尺寸测量值);B:胸部CT示右心房占位(箭头);C:胸部CTA示上腔静脉充盈缺损(箭头)
术后病理检查 :右心房弥漫大B细胞淋巴瘤
:右心房弥漫大B细胞淋巴瘤 ,非生发中心源性,侵袭性(图2 A)。免疫组化:CD20(+)(图2 B)、CK(-)、CD5(-)、BCL-2(+)、BCL-6(+)、KI-67(+,约90%)、MUM-1(+)、P53(+,弥漫阳性)、CD3(-)、CD10(-)、C-myc(+,弱阳性,30%)、原位杂交:EBER1/2(-)。结合患者影像学资料、术后病理检查及免疫组化,临床诊断为右心房弥漫大B细胞淋巴瘤术后IE期IPI2。
,非生发中心源性,侵袭性(图2 A)。免疫组化:CD20(+)(图2 B)、CK(-)、CD5(-)、BCL-2(+)、BCL-6(+)、KI-67(+,约90%)、MUM-1(+)、P53(+,弥漫阳性)、CD3(-)、CD10(-)、C-myc(+,弱阳性,30%)、原位杂交:EBER1/2(-)。结合患者影像学资料、术后病理检查及免疫组化,临床诊断为右心房弥漫大B细胞淋巴瘤术后IE期IPI2。
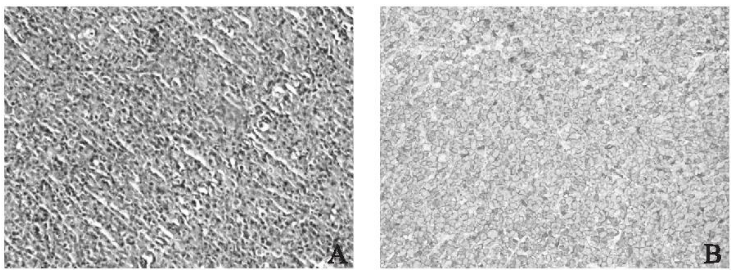
图2 术后病理图片。注:A:右心房组织可见肿瘤细胞呈弥漫分布,异型性明显,核分裂象多见(HE×200);B:免疫组化示肿瘤细胞CD20阳性(×400)
术后返院进一步治疗,心电图示房颤 ,骨髓细胞学示三系增生,未见异型淋巴细胞浸润。头颈部、胸部、全腹增强CT未见淋巴瘤浸润转移。经多学科会诊后建议术后化疗,予以8R+6-8CHOP方案化疗(利妥昔单抗
,骨髓细胞学示三系增生,未见异型淋巴细胞浸润。头颈部、胸部、全腹增强CT未见淋巴瘤浸润转移。经多学科会诊后建议术后化疗,予以8R+6-8CHOP方案化疗(利妥昔单抗 500 mg d0+环磷酰胺
500 mg d0+环磷酰胺 1 g d1+表柔比星
1 g d1+表柔比星 100 mg d1 +长春新碱
100 mg d1 +长春新碱 1.9 mg d1+泼尼松
1.9 mg d1+泼尼松 100 mg d1~5)。经3周期化疗后相关影像学检查疗效评价部分缓解(图3 B),但患者后续未返院继续化疗。
100 mg d1~5)。经3周期化疗后相关影像学检查疗效评价部分缓解(图3 B),但患者后续未返院继续化疗。
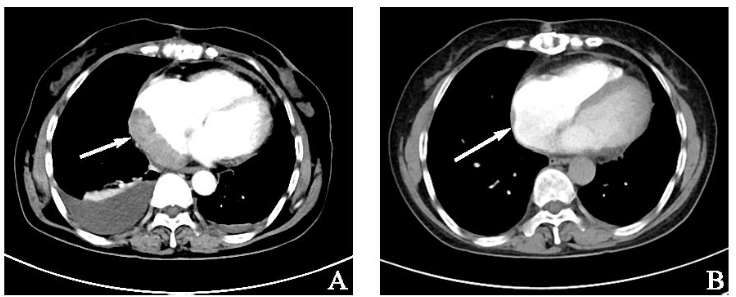
图3 术后及化疗后影像学检查。注:A:术后45 d胸部CT(2021年3月20日);B:化疗3周期后胸部CT(2021年6月6日)
2023年2月,患者无明显诱因出现左侧肢体乏力,院外头颅CT示:右侧额顶叶占位结节伴周围明显水肿,为进一步治疗入我院。查体:左上肢、左下肢肌力4级,余肢体肌力及四肢肌张力 正常。头颅MRI:右侧额叶异常信号结节,伴周围大片水肿带,结合病史考虑多系脑转移瘤
正常。头颅MRI:右侧额叶异常信号结节,伴周围大片水肿带,结合病史考虑多系脑转移瘤 或其他(图4 C)。
或其他(图4 C)。
PET-CT示:右心房术后改变,右心房壁局部可见一稍高密度结节影,大小约1.0 cm×0.7 cm, SUVmax=6.9(图4 A),右侧半卵圆中心可见一椭圆形稍高密度结节影,大小约2.1 cm×1.6 cm, 边缘模糊,SUVmax=32.6(图4 B),其余全身未见明显转移灶。骨髓细胞学检查未见淋巴瘤浸润。经多学科会诊后综合考虑为右心房淋巴瘤术后复发累及脑组织,予以R+CHOP(利妥昔单抗600 mg d0+环磷酰胺1.1 g d1+多柔比星 60 mg d1+长春新碱2 mg d1+泼尼松100 mg d1~5)方案化疗,并针对头颅病灶行全脑放疗:IMRT 95%P-GTV 40 Gy/20 Fx, 95%PTV 36 Gy/20 Fx。现患者一般情况良好,远期疗效需后期继续随访。
60 mg d1+长春新碱2 mg d1+泼尼松100 mg d1~5)方案化疗,并针对头颅病灶行全脑放疗:IMRT 95%P-GTV 40 Gy/20 Fx, 95%PTV 36 Gy/20 Fx。现患者一般情况良好,远期疗效需后期继续随访。
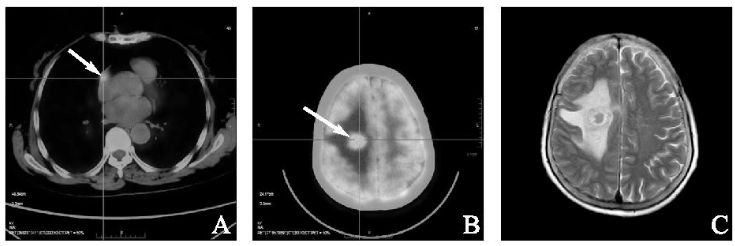
图4 术后2年影像学检查。注:A:PET-CT示右房壁1.0 cm×0.7 cm高密度结节影(箭头);B:PET-CT示颅内2.1 cm×1.6 cm高密度结节影(箭头);C:头颅增强MRI示右侧额叶结节状异常信号影伴周围大片状水肿带
2. 讨 论
原发性心脏肿瘤很少见,尸检报告发病率为0.001%~0.03%,又进一步分为良性和恶性,原发性心脏良性肿瘤占75%,包括黏液瘤(50%)、纤维瘤、横纹肌瘤、脂肪瘤等,恶性肿瘤占25%,包括血管肉瘤(30%)、纤维肉瘤 、横纹肌肉瘤、淋巴瘤等。原发性心脏淋巴瘤(primary cardiac lymphoma, PCL)是一种罕见的心脏恶性肿瘤,临床表现缺乏特异性,侵袭性高,预后差,现国内外有关PCL的病例多以个案形式报道。PCL是一种发生在心脏或(和)心包极为罕见的非霍奇金淋巴瘤
、横纹肌肉瘤、淋巴瘤等。原发性心脏淋巴瘤(primary cardiac lymphoma, PCL)是一种罕见的心脏恶性肿瘤,临床表现缺乏特异性,侵袭性高,预后差,现国内外有关PCL的病例多以个案形式报道。PCL是一种发生在心脏或(和)心包极为罕见的非霍奇金淋巴瘤 ,发病率占原发性心脏肿瘤的1.3%,所有结外淋巴瘤的0.5%。
,发病率占原发性心脏肿瘤的1.3%,所有结外淋巴瘤的0.5%。
目前PCL发病机制尚不明确,多见于男性和免疫功能低下的患者,诊断时中位年龄63岁。PCL可以侵犯心脏的任何部位,多发于右心,以右心房最常见,可延伸至左心、房间隔、上腔静脉及其他心脏结构。PCL临床表现无特异性,常表现为呼吸困难 、胸闷、胸痛
、胸闷、胸痛 、颜面部及双下肢水肿、心包积液、心力衰竭
、颜面部及双下肢水肿、心包积液、心力衰竭 等,淋巴瘤B症状少见,可引起各种心律失常
等,淋巴瘤B症状少见,可引起各种心律失常 如房性心律失常、房室传导阻滞
如房性心律失常、房室传导阻滞 、室性心律失常等,部分病例可见栓塞、上腔静脉阻塞综合征。
、室性心律失常等,部分病例可见栓塞、上腔静脉阻塞综合征。
相关报告显示在免疫功能正常的PCL中,弥漫性大B细胞淋巴瘤为最常见的病理类型,而在免疫功能低下的患者中,小无裂淋巴瘤或免疫母细胞淋巴瘤更常见。本例患者为免疫功能正常的中年女性,以活动后胸闷、气紧伴颜面水肿为首发症状就诊,伴有上腔静脉血栓形成是PCL的罕见表现,病理类型为弥漫大B细胞淋巴瘤,与文献报道基本一致。
由于PCL临床表现缺乏特异性,因此常出现误诊及延误治疗的情况,早期识别和治疗对于改善生存率至关重要。多模态影像学检查是诊断PCL的关键,包括经胸超声心动图(TTE)、经食管超声心动图(TEE) 、胸部CT、心脏磁共振(CMR)和正电子发射计算机断层显像
、胸部CT、心脏磁共振(CMR)和正电子发射计算机断层显像 (PET-CT)。超声心动图是心脏肿瘤的首选诊断方法,可明确肿瘤的位置、大小、活动度,TEE灵敏度优于TTE。
(PET-CT)。超声心动图是心脏肿瘤的首选诊断方法,可明确肿瘤的位置、大小、活动度,TEE灵敏度优于TTE。
CMR具有出色的组织表征、更高的空间分辨率、多平面成像能力,能更准确地识别肿瘤良恶性及肿瘤与周围组织的关系。PET-CT可以无创检测肿瘤的全身浸润和代谢情况,在初步诊断和分期、评估疗效、监测术后肿瘤复发和转移方面有重要意义。但最终诊断PCL的金标准仍取决于穿刺或手术切除组织病理活检。
目前针对PCL的治疗尚无统一的共识,未经治疗的PCL生存率不足1个月,通过适当的治疗生存率可延长至5年。治疗方式主要有化疗、免疫治疗、放疗、手术,化疗是最有效的治疗方法,常用CHOP、R-CHOP方案,手术及放疗效果不佳。有文献称手术切除PCL仅作为应急策略,当肿瘤导致血流动力学损害或微创手术不足以提供诊断时才实施。
本例患者肿瘤病灶范围大,伴有上腔静脉梗阻及心包积液,故行手术切除明确诊断、解除肿瘤压迫、改善心脏功能,术后予以R-CHOP方案化疗3周期后未继续化疗,2年后出现PCL复发累及脑组织,体现了PCL侵袭性高、预后差的特点。PCL术后复发累及中枢神经系统十分罕见,因此后续非常有必要进行回顾性和前瞻性研究,进一步分析此类患者的发病率、临床特点及结局。
来源:刘婷,田彭雨,汤良科,等.原发性心脏淋巴瘤累及脑组织1例及文献复习[J].四川医学,2024,45(06):688-690.
