
数字化咬合功能分析指导下的全口精准咬合重建1例
作者:郭艳玲,甘肃卫生职业学院医学技术学院;李嘉鑫,刘欣然 ,岳源,王敏,郝亮,四川大学华西口腔医院修复科;魏娜,四川大学华西口腔医院种植科
,岳源,王敏,郝亮,四川大学华西口腔医院修复科;魏娜,四川大学华西口腔医院种植科
咬合重建是一种咬合改良方法,是指利用各种修复方法重新建立均匀稳定的上下牙列咬合状态以消除因异常引起的咀嚼系统紊乱,恢复口颌系统的正常功能,包括重建颌位关系与正常的关系,恢复合适的垂直距离,使之与颞下颌关节和咀嚼肌功能取得高度协调。
其可应用于因各种疾病导致正中关系丧失的患者,包括牙列缺损、牙齿重度磨损、垂直距离过低、各类错畸形等。目前大多数修复医师进行咬合重建所运用的修复手段还较为传统,包括简单的蜡记录和简单架,其仅传递了上下颌咬合关系与下颌的静态位置特征,不能记录下颌在做功能运动时髁突在关节窝内的运动过程,忽略了下颌动态运动在咬合重建中维持口颌系统功能的重要作用。
数字化咬合功能分析主要是基于影像学检查、数字化面弓测量以寻找并确定下颌位置,同时分析下颌运动轨迹获得下颌运动的切导斜度、前伸髁导斜度等前牙引导和髁突引导相关参数数据,再根据其进行咬合重建的修复体设计及调整。根据患者的个性化下颌运动数据分析设计修复体,极大提升了咬合重建过程中对于咬合恢复的准确程度,降低了技术敏感性,使得咬合重建的临床操作更加高效,同时对于恢复下颌运动参与的口颌系统功能协调有着极大的作用。
本文结合1例病例,介绍一种借助数字化咬合功能分析指导咬合重建的修复体设计与调整的方法,为更加高效与准确地咬合重建提供技术指导。
1. 病例报告
1.1 病例资料
患者郭某某,男性,57岁,2018年4月以“全口多颗牙缺失20+年”为主诉就诊。检查:颌面部外形基本对称,最大自由开口度三横指,开口型不偏斜,前伸及左右侧方运动自由、无限制,双侧颞下颌关节区扪诊双侧关节动度一致、无异常。16牙、17牙、24-26牙、36牙、37牙、44-46牙缺失,15牙残根,47牙伸长,18牙、48牙垂直阻生,27牙可见烤瓷冠修复体。上前牙切端磨损3b级、腭面磨损2级、唇面磨损0级,下前牙切端磨损2级、唇舌面磨损0级,垂直距离降低(图1)。
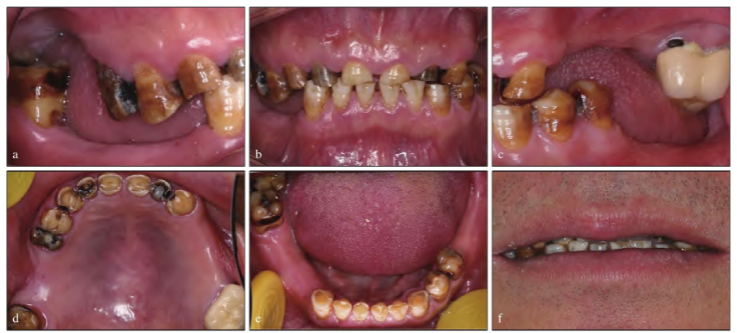
图1 术前照片。a:全牙列右侧面咬合;b:全牙列正面咬合;c:全牙列左侧面咬合;d:上颌全牙弓;e:下颌全牙弓;f:口唇休息位。
锥形束CT (cone beam computed tomography,CBCT)示22牙已行根管充填,根充欠佳,根尖周低密度影;12牙已行根管充填,根充尚可;15牙残根,已行根管充填,根尖可见吸收;11、13、23牙磨损近髓;27牙可见冠修复体影像,根尖周低密度影;14牙、47牙牙冠远中低密度影近髓,根尖周牙周膜间隙增宽(图2a)。双侧颞下颌关节轻微不对称,左侧颞下颌关节前间隙略大,双侧髁突无明显形态改变,盘髁关系无明显异常(图2b~e)。
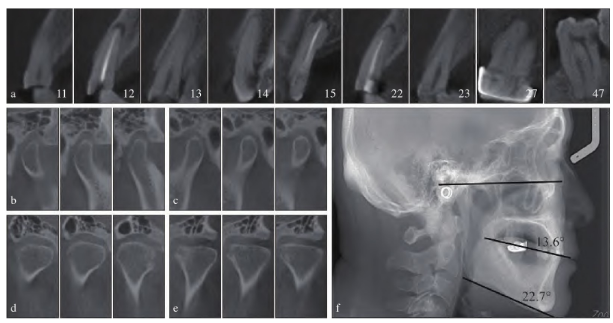
图2 术前影像学检查。a:11-15牙、22牙、23牙、27牙、47牙CBCT影像;b:右侧颞下颌关节CBCT矢状面;c:左侧颞下颌关节CBCT矢状面;d:右侧颞下颌关节CBCT冠状面;e:左侧颞下颌关节CBCT冠状面;f:头影测量侧位片。
1.2 诊断
1)牙列缺损;2)前牙重度磨损;3)27牙慢性根尖周炎;4)22牙根管治疗后疾病、慢性根尖周炎;5)12牙牙体缺损;6)15牙残根;7)14牙、47牙深龋。
1.3 治疗计划
1)咬合板治疗升高咬合垂直距离;2)拔除15牙残根,行15牙、17牙、25牙、26牙、36牙、37牙、44牙、46牙种植手术;3)行11牙、13牙、14牙、23牙、27牙、47牙根管治疗及22牙根管再治疗;4)借助数字化咬合功能分析,在下颌运动数据的指导下进行修复体个性化设计制作诊断蜡型;5)临时修复,并根据临时修复后的运动数据对修复体进行调整;6)最终修复以实现精准咬合重建,恢复患者上下牙列完整性及口颌系统正常功能。
1.4 治疗过程
1.4.1 术前数字化咬合功能分析
在治疗开始前,通过数字化咬合功能分析获取患者下颌运动的相关参数,可用于发现患者目前口颌系统问题及指导后续方案设计。根据CBCT测量可获得患者前伸髁道斜度,右侧前伸髁道斜度34.68°,左侧前伸髁道斜度25.42°。头影测量侧位片以眶耳平面为参考平面测量的患者平面角13.6°,下颌平面角22.7°(图2f)。然后,利用数字化面弓描记下颌运动轨迹。由于患者前牙重度磨损,丧失前牙引导,故以哥特式弓代替牙引导进行电子面弓测量(图3a~e)。
得出的结果分别从矢状面、冠状面、水平面上呈现患者下颌运动轨迹和左右侧髁突的相关运动参数以及牙引导数据。从运动轨迹可知,患者双侧髁突运动轨迹不对称且存在抖动,表明关节状态不稳定。切导斜度为0°,无切牙引导。左侧尖导斜度12.5°,右侧尖导斜度-11.5°;左侧髁导斜度37.1°,右侧髁导斜度50.5°,尖导斜度与髁导斜度不匹配(图3f)。
1.4.2 咬合板治疗
由于患者垂直距离降低,第一阶段即利用咬合板治疗抬高垂直距离以获取足够的修复空间。通过面弓及咬合记录转移上下颌位置关系至架。综合考虑患者的最适下颌位以及垂直距离,在架上调整了上下颌的相对位置,并通过升高3 mm切导针高度以获取足够修复空间,使用咬合硅橡胶记录此时的上下颌位置关系。
将咬合记录放入患者口内试戴,患者垂直距离升高,面中1/3与面下1/3一致,上下颌无偏斜,鼻唇沟正常,患者感觉无明显异常。在此基础上制作出的咬合板通过面调磨,将咬合点调整到均匀一致,嘱患者坚持戴用(图4)。戴用期间反复复诊调磨,消除早接触点,保持良好的上下颌关系。在戴咬合板期间,患者拔除了15牙残根,且完成了15牙、17牙、25牙、26牙、36牙、37牙、44牙、46牙的种植手术以及11牙、13牙、14牙、23牙、27牙、47牙的根管治疗和22牙的根管再治疗。
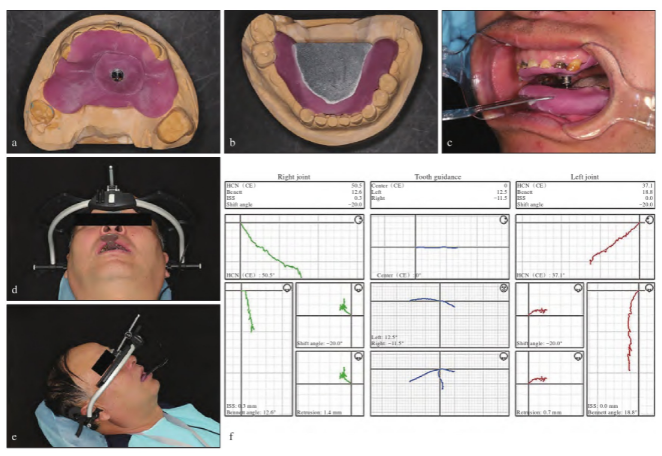
图3 术前数字化面弓测量。a:哥特式弓描记针;b:哥特式弓描记板;c:哥特式弓口内描记;d:佩戴数字化面弓正面照;e:佩戴数字化面弓侧面照;f:术前数字化面弓测量结果。

图4 咬合板。a:咬合板右侧面观;b:咬合板正面观;c:咬合板左侧面观。
1.4.3 诊断蜡型制作及临时修复
咬合板戴用3月后,患者完全适应新的颌位关系以及咬合垂直距离,口颌系统功能良好,即进行咬合重建治疗第二阶段——临时修复。根据术前数字化咬合功能分析数据,进行下颌运动分析并在此基础上进行诊断蜡型的设计。设计切导斜度为38°~41.5°,左侧尖导斜度58°,右侧尖导斜度47°,前伸髁导斜度保持不变。根据设计的数据在研究模型上进行诊断蜡型的制作以恢复后牙的缺失、前牙的磨损以及异常的曲线,并检查咬合关系是否协调、前伸及侧方运动时后牙有无干扰(图5a~c)。
患者口内,对余留牙进行分段分次的基牙初预备,并根据诊断蜡型制作mock-up以制作临时修复体,患者对修复体形态满意。调磨咬合,从而达到均匀稳定的全牙列咬合接触以及良好的下颌运动,即下颌前伸运动时以切牙为引导,后牙分离;侧方运动时以尖牙为引导,后牙无干扰(图5d~h)。再次使用数字化面弓进行下颌运动分析,切导斜度43.9°,左侧尖导斜度45.5°,右侧尖导斜度27.4°;左侧前伸髁导斜度22.6°,右侧前伸髁导斜度36.9°。患者双侧前伸髁导斜度仍不对称,其可能是由解剖关系引起。患者切导斜度恢复,双侧尖导斜度与非工作侧的前伸髁导斜度相匹配(图6)。
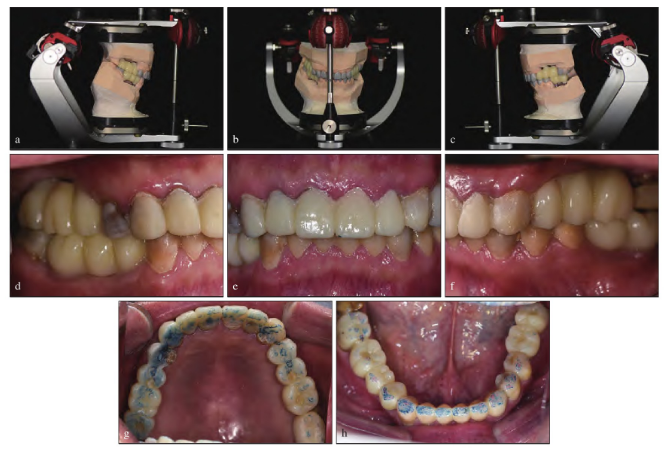
图5 诊断蜡型及临时修复照片。a:诊断蜡型右侧面观;b:诊断蜡型正面观;c:诊断蜡型左侧面观;d:临时修复右侧面观;e:临时修复正面观;f:临时修复左侧面观;g:临时修复上颌全牙弓;h:临时修复下颌全牙弓。
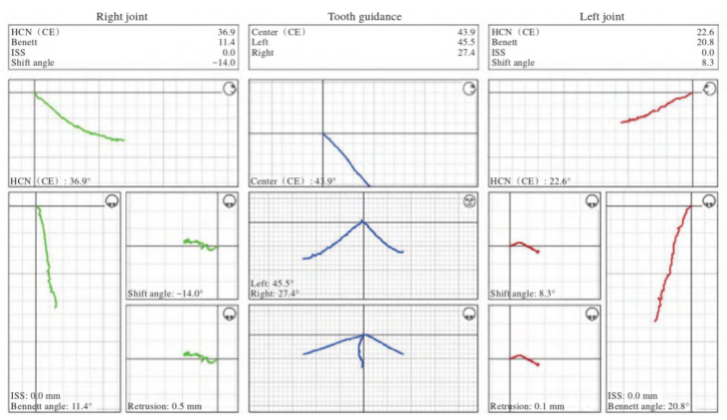
图6 临时修复后数字化面弓测量
1.4.4 最终冠修复
临时修复3月后,患者口颌系统适应,咬合稳定,牙周组织未见明显异常,即进行最终修复。为保持咬合稳定,采用分段分次的方式分别对左右侧及前牙区进行精细牙体预备以及最终冠修复,并对咬合进行反复调磨。最终修复后,患者正中位达到均匀稳定的咬合接触,无早接触;曲线正常,下颌运动无干扰,前伸运动以切牙引导,后牙分离;侧方运动以尖牙引导(图7a~f)。
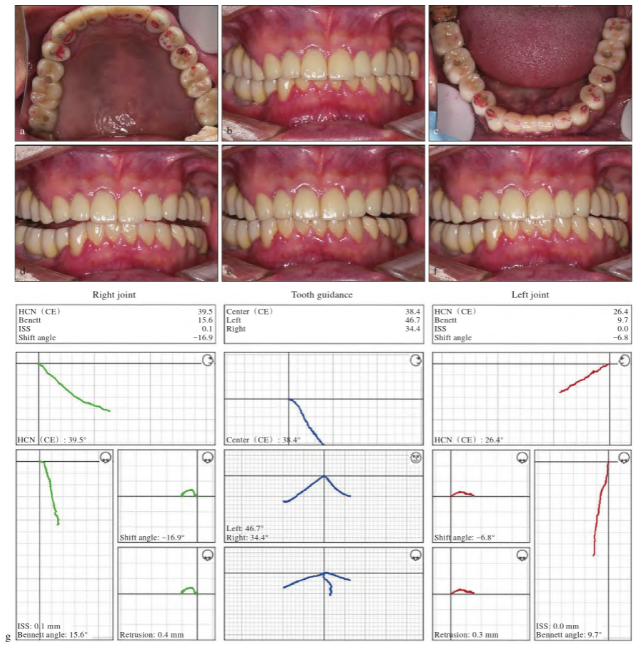
图7 最终修复后口内照及数字化面弓测量。a:上颌全牙弓;b:全牙列正面咬合;c:下颌全牙弓;d:下颌前伸运动;e:下颌右侧方运动;f:下颌左侧方运动;g:数字化面弓测量结果。
再次进行数字化咬合功能分析,结果显示,患者切导斜度38.4°,左侧尖导斜度46.7°,右侧尖导斜度34.4°,左侧前伸髁导斜度26.4°,右侧前伸髁导斜度39.5°(图7g)。患者面部对称,关节状态改善,咬合功能无异常,咬合重建成功(图8)。
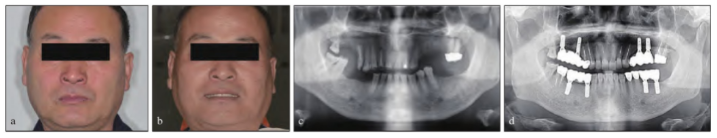
图8 修复前后正面照及曲面断层片。a:修复前正面照;b:修复后正面照;c:修复前曲面断层片;d:修复后曲面断层片。
1.4.5 复查
戴牙2年后复查,牙冠边缘适应性良好,牙周组织健康,咬合接触均匀。数字化咬合功能分析结果显示下颌功能运动恢复良好,切导斜度37.1°,左侧尖导斜度40.7°,右侧尖导斜度33.3°,左侧前伸髁导斜度22.0°,右侧前伸髁导斜度33.3°,尖导斜度与对侧前伸髁导斜度相匹配(图9)。
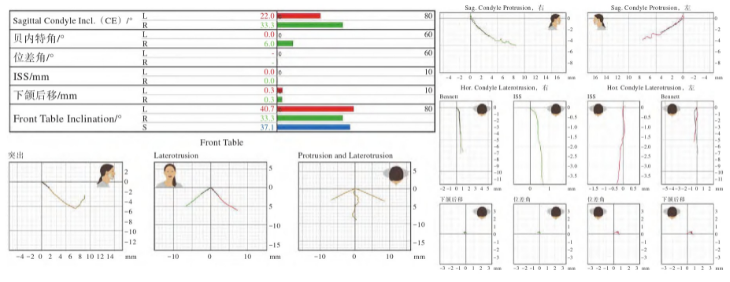
图9 2年后数字化面弓测量结果
2. 讨论
咬合重建操作中,确定正确的颌位关系是至关重要的一步,是咬合重建成功与否的决定性因素之一。颌位关系包括水平向关系和垂直向关系,即寻找最适下颌位并恢复丧失的垂直距离,恢复良好且舒适的颞下颌关节和咀嚼肌功能,获取修复体空间。目前对于改变患者颌位或升高患者的垂直距离多采用传统方法手法定位下颌位置的方式,其准确性多依靠医师经验,且技术敏感性高,在临床上无法实现大范围的推广,致使咬合重建应用有所局限,部分患者无法得到有效治疗,错失治疗时机,牙齿磨损越发加重。
同时,平面的确定、后牙咬合面形态、前牙引导等咬合相关因素,也是咬合重建中极其重要的环节,而其记录与测量也还是采用较为传统的方式,采用蜡记录,然后转移至架上再进行调整。这过程中的设计参数、调整量、后牙分离等,完全凭借技师经验,对技师要求高。
相较于传统的咬合重建而言,对这位患者进行的咬合重建采用了数字化咬合功能分析。从首次就诊开始,利用CBCT评估患者双侧颞下颌关节状态,再辅以头影测量侧位片,可获取患者静态下颌运动相关参数,即生理性前伸髁道斜度、平面、下颌平面角等。然后借助数字化面弓进行测量以获取患者真实的个性化的下颌运动轨迹和动态的下颌运动相关参数,包括前伸髁导斜度、Bennett角、迅即侧移、切导斜度和尖导斜度等。
下颌运动的静态参数与动态参数相结合,医师可以据此进行颌位关系和垂直距离的准确定位,并根据设计原则对修复体相关参数进行精准设计。技师即可根据已有的设计参数进行诊断蜡型和修复体的精确制作与调整,在患者口内也可实现预先的咬合数据设计。
在本病例中,根据数字化咬合功能分析,能辅助判断患者目前存在的口颌系统问题,即双侧前伸髁道斜度不一致、髁突后退、下颌平面角较小易磨损前牙、双侧髁突运动不对称、关节不稳定、无切牙引导、尖导斜度与髁导斜度不匹配。首先根据CBCT、侧位片及下颌运动相关数据精准确定颌位关系,调整双侧髁突前移至最适下颌位且双侧关节动度一致、确定咬合垂直距离。然后,根据相关参数,对诊断蜡型进行了设计。诊断蜡型设计的基本原则在于前牙引导与髁突引导相匹配。
下颌前伸运动是以切牙为引导的髁突的滑动运动,切导斜度应与前伸髁导斜度相匹配,故此时根据测得的双侧前伸髁导斜度的平均值并考虑患者的面型(下颌平面角22.7°),设计切导斜度为38°~41.5°。下颌的侧方运动是以尖牙为支点的非工作侧髁突的前伸运动,故设计时尖导斜度要与对侧的前伸髁导斜度相匹配。由于患者前牙磨损严重,故设计左侧尖导58°,右侧尖导47°。在这些数据的指导下制作了诊断蜡型并通过临时修复体恢复到了患者口内,患者后牙区实现有效分离。
患者修复前中后的3次下颌运动分析数据可以看到,患者的下颌运动各项参数逐渐向着预先对患者制定的设计方案靠拢,从最初的各项参数异常,到后期趋近于一个正常值,数字化咬合功能分析在其中起着十分重要的作用。
术前,通过数字化咬合功能分析可评估患者口颌系统问题并获取下颌运动相关数据,有针对性地、更加有效地进行修复体的设计;在术中,再次测量患者的下颌运动数据,可以衡量目前修复体与预先设计方案之间的偏离,也可发现先前方案的不足,从而根据测量数据有针对性地加以调整;最终修复后再次测量患者的功能运动参数数据,可以验证修复是否按照设计方案有效进行。
4次下颌运动分析结果中的前伸髁导斜度有较大差距,其一是由于改变了患者的切牙引导,故数字化面弓测得的前伸髁导斜度会发生一定改变。其二是由于下颌运动分析是借助数字化面弓实现,而在数字化面弓使用过程中参考平面为人为确定,故所得数据是一个相对值,会随实际选定参考平面的位置变化而变化。这也是目前数字化咬合功能分析的一个不足之处。但也可通过对比每次测量数据中各个参数之间的相对变化判断下颌的运动状态。或者固定一个稳定且易定位的参考平面,从而减少各次测量数据之间的误差,方便前后记录和比较。
综上所述,通过数字化咬合功能分析对颞下颌关节评估、咬合关系记录及对下颌运动数据分析,可以将颌位关系及下颌运动过程进行量化,使得颌位关系的确定和下颌运动的实时数据的获取更加直观、高效、全面、准确,将患者各个修复阶段动态的咬合特征精准记录并进行个性化设计,在大大提高咬合重建修复体准确度的同时,能够极大程度上降低技术敏感性,减少了临床操作时间,实现咬合重建的大范围推广,为更多牙齿磨损或牙列缺损需要进行咬合重建的患者提供医疗服务。
来源:郭艳玲,李嘉鑫,刘欣然,等.数字化咬合功能分析指导下的全口精准咬合重建1例[J].华西口腔医学杂志,2024,42(03):394-402.
