
颅内-颅内血管搭桥术在基底动脉复杂动脉瘤中的应用
作者:高恺明,佟小光,天津市环湖医院神经外科复合脑血管外科病区
近年来,颅内-颅内血管搭桥术逐渐成为处理特定部位颅内动脉瘤 的可靠手段,甚至在某些情况下可替代经典颅外-颅内血管搭桥术。Lawton教授将其视作第一代颞浅动脉-大脑中动脉(STA-MCA)搭桥术和第二代高流量颅外-颅内血管搭桥术之后的第三代脑血管搭桥术。颅内-颅内血管搭桥术在前循环动脉瘤治疗中的应用较多,很少应用于位于基底动脉(BA)的复杂动脉瘤。
的可靠手段,甚至在某些情况下可替代经典颅外-颅内血管搭桥术。Lawton教授将其视作第一代颞浅动脉-大脑中动脉(STA-MCA)搭桥术和第二代高流量颅外-颅内血管搭桥术之后的第三代脑血管搭桥术。颅内-颅内血管搭桥术在前循环动脉瘤治疗中的应用较多,很少应用于位于基底动脉(BA)的复杂动脉瘤。
基底动脉动脉瘤的处理非常危险且极具挑战性,当应用搭桥结合载瘤动脉闭塞的方法时,因为搭桥后血流动力学改变,基底动脉极易因血栓形成或穿支闭塞而带来严重后果。因此,替代整个基底动脉上部供血且产生足够强的逆向血流需要高流量血管搭桥术。颈外动脉(ECA)作为供体动脉已经在临床得以广泛应用,而以颈内动脉(ICA)岩骨段和床突段、大脑中动脉(MCA)、椎动脉(VA)V3段及颌内动脉(IMA)为代表的颅内或邻近区域来源供体动脉也日益受到临床重视。
本研究介绍天津市环湖医院采用颅内-颅内高流量血管搭桥术治疗基底动脉复杂动脉瘤的经验,并与现有的多种搭桥术式进行比较,以为临床处理基底动脉复杂动脉瘤提供搭桥术式的参考。
1.研究对象
1.1 纳入标准
(1)经DSA证实为基底动脉动脉瘤。(2)传统开颅夹闭或介入栓塞无法处理的动脉瘤。(3)均行颅内-颅内血管搭桥术。(4)所有患者及其家属均对手术方案知情并签署知情同意书。
1.2 排除标准
(1)术前经CT或MRI显示动脉瘤腔完全闭塞的血栓性动脉瘤。(2)感染性动脉瘤或外伤性假性动脉瘤。
1.3 一般资料
纳入2017年4月至2023年4月在天津市环湖医院神经外科住院治疗的基底动脉动脉瘤患者共6例,其中男性4例,女性2例;年龄45~65岁,平均55.67岁;3例为椎基底延长扩张型动脉瘤,1例为基底动脉上段动脉瘤合并近端基底动脉重度狭窄,2例为基底动脉巨大型夹层动脉瘤;5例为破裂动脉瘤,Hunt-Hess分级Ⅴ级1例、Ⅳ级1例、Ⅲ级2例、Ⅱ级1例,余1例为未破裂动脉瘤,既往存在蛛网膜下腔出血 (SAH)史。
(SAH)史。
2.研究方法
2.1 手术方法
(1)术前准备:术前所有患者均采用多普勒超声、脑血管造影 和头部MRI评价动脉瘤形态及相应侧支循环情况;CT灌注成像(CTP)或灌注成像(PWI)评估载瘤动脉远端组织血供及充盈情况。术前手外科医师负责评估前臂血供和桡动脉(RA)情况,并在术中负责桡动脉获取及处理。(2)手术操作步骤:根据术前脑血流评估及可获得的桡动脉长度,综合考虑后选择手术适应证和手术方式。
和头部MRI评价动脉瘤形态及相应侧支循环情况;CT灌注成像(CTP)或灌注成像(PWI)评估载瘤动脉远端组织血供及充盈情况。术前手外科医师负责评估前臂血供和桡动脉(RA)情况,并在术中负责桡动脉获取及处理。(2)手术操作步骤:根据术前脑血流评估及可获得的桡动脉长度,综合考虑后选择手术适应证和手术方式。
1)ICA岩骨段-RA-大脑后动脉(PCA)搭桥术(图1)。经由扩大的中颅底入路开颅,骨窗下缘平中颅底,离断脑膜中动脉,剥离中颅底硬脑膜以充分显露Glasscock三角骨质,高速磨钻磨除骨质,显露颈内动脉岩骨段,硬膜内分开侧裂,向后上牵拉和抬起颞叶,形成颞极通道,通过此通道在小脑幕缘找到同侧大脑后动脉P2段,分离备用,分别行ICA岩骨段-RA吻合和RA-PCA吻合。吻合成功后以术中吲哚菁绿 荧光血管造影术(ICGA)和多普勒超声确认桥血管通畅性。
荧光血管造影术(ICGA)和多普勒超声确认桥血管通畅性。
2)V3-RA-PCA搭桥术(图2)。经由功能性岩骨入路开颅,分层翻开枕后肌群,在枕下三角显露椎动脉V3段备用,枕下开颅,磨钻磨除部分乳突 以充分显露横窦及乙状窦缘,经由小脑上通道显露同侧大脑后动脉P2段,分别行V3-RA吻合和RA-P2吻合,术中采用ICGA确认桥血管通畅后,在V3-RA吻合口远端闭塞椎动脉。
以充分显露横窦及乙状窦缘,经由小脑上通道显露同侧大脑后动脉P2段,分别行V3-RA吻合和RA-P2吻合,术中采用ICGA确认桥血管通畅后,在V3-RA吻合口远端闭塞椎动脉。
3)M2-RA-P2搭桥术。经由扩大中颅底入路开颅,骨窗下缘平中颅底,硬膜内分开侧裂,显露大脑中动脉M2段备用,向后上牵拉和抬起颞叶,形成颞极通道,通过此通道在小脑幕缘找到同侧大脑后动脉P2段,分离备用,分别行M2-RA吻合和RA-P2吻合。吻合成功后以术中ICGA和多普勒超声确认桥血管通畅性。
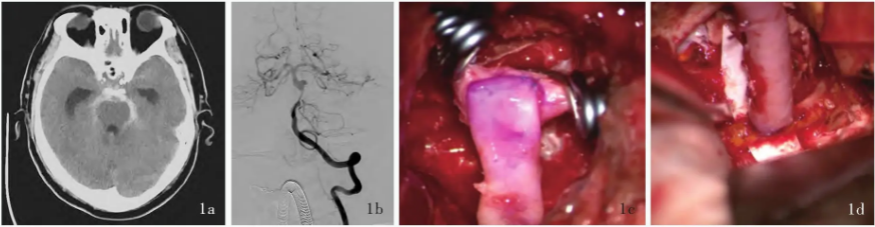
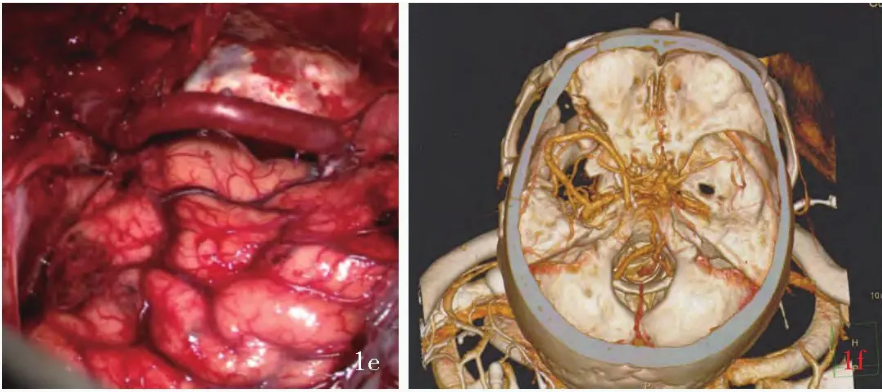
图1男性患者,63岁,因突发头痛 伴恶心、呕吐
伴恶心、呕吐 6 h,于2017年8月28日入院。CT诊断蛛网膜下腔出血(Hunt-Hess分级Ⅲ级),DSA提示基底动脉上段动脉瘤伴近端基底动脉重度狭窄,遂行ICA岩骨段-RA-P2搭桥术联合动脉瘤夹闭术。手术前后影像学及术中所见1a入院时横断面CT显示侧裂池及环池高密度影,考虑蛛网膜下腔出血(Hunt-Hess分级Ⅲ级)1b术前DSA显示基底动脉上段动脉瘤合并近端重度狭窄1c术中完成ICA岩骨段-RA吻合1d完成RA-P2吻合1e完成ICA岩骨段-RA-P2搭桥1f术后CTA三维容积重建显示,动脉瘤未显影,ICA岩骨段-RA-P2搭桥血流通畅,血管结构良好
6 h,于2017年8月28日入院。CT诊断蛛网膜下腔出血(Hunt-Hess分级Ⅲ级),DSA提示基底动脉上段动脉瘤伴近端基底动脉重度狭窄,遂行ICA岩骨段-RA-P2搭桥术联合动脉瘤夹闭术。手术前后影像学及术中所见1a入院时横断面CT显示侧裂池及环池高密度影,考虑蛛网膜下腔出血(Hunt-Hess分级Ⅲ级)1b术前DSA显示基底动脉上段动脉瘤合并近端重度狭窄1c术中完成ICA岩骨段-RA吻合1d完成RA-P2吻合1e完成ICA岩骨段-RA-P2搭桥1f术后CTA三维容积重建显示,动脉瘤未显影,ICA岩骨段-RA-P2搭桥血流通畅,血管结构良好
2.2 术后治疗及预后评价
术后即刻复查DSA以确认桥血管通畅性以及动脉瘤情况。术后1周予以阿司匹林 100 mg/d口服,持续1年。术后随访每6个月以CTA或DSA评估桥血管通畅性和动脉瘤变化。分别于出院时、术后3个月和1年采用改良Rankin量表(mRS)评估神经功能预后,其中0~3分为预后良好,即神经功能正常或轻残,生活可自理;4~5分为预后不良,即神经功能重残,生活完全不能自理;6分为死亡。
100 mg/d口服,持续1年。术后随访每6个月以CTA或DSA评估桥血管通畅性和动脉瘤变化。分别于出院时、术后3个月和1年采用改良Rankin量表(mRS)评估神经功能预后,其中0~3分为预后良好,即神经功能正常或轻残,生活可自理;4~5分为预后不良,即神经功能重残,生活完全不能自理;6分为死亡。
3.结果
本组6例患者均采用颅内-颅内血管搭桥术,主要包括ICA岩骨段-RA-PCA搭桥术联合动脉瘤夹闭术(1例,图1)、V3-RA-PCA搭桥术联合动脉瘤孤立术(4例,图2)、M2-RA-P2搭桥术联合动脉瘤孤立术(1例)。所有患者手术均顺利完成。术后即刻复查影像学提示桥血管通畅,动脉瘤不显影,基底动脉上段显影良好。4例患者预后良好,出院时mRS评分0~3分,随访1年仍预后良好;1例术前即为重症蛛网膜下腔出血(Hunt-Hess分级Ⅳ级),虽手术顺利,动脉瘤得以控制,但预后欠佳(出院时mRS评分4分),术后3个月和1年随访时mRS评分均未见明显降低;1例基底动脉干巨大型动脉瘤患者,术前存在蛛网膜下腔出血(Hunt-Hess分级Ⅴ级),手术顺利重建后循环并处理动脉瘤,但因术前病情较严重,经全力抢救,仍于术后1周死亡。
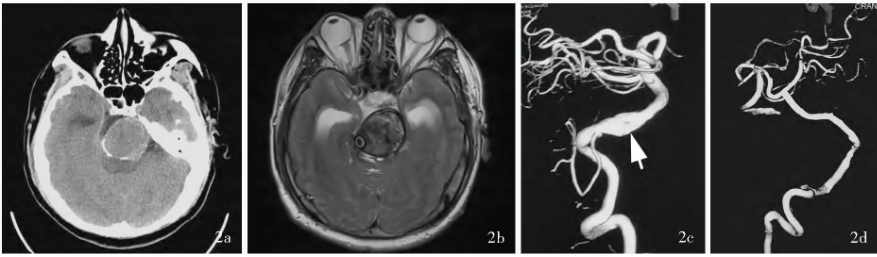
图2男性患者,52岁,因吞咽障碍伴间断肢体无力2个月,于2017年4月25日入院,既往有蛛网膜下腔出血史(13年前)。DSA提示基底动脉巨大型夹层动脉瘤,遂行V3-RA-P2搭桥术联合动脉瘤孤立术。手术前后影像学所见2a术前横断面CT显示后颅窝巨大等密度影,考虑巨大型基底动脉动脉瘤2b术前横断面T2WI显示,基底动脉巨大型夹层动脉瘤伴血栓形成,脑干受压后移2c术前DSA三维容积重建可见基底动脉巨大型夹层动脉瘤(箭头所示)2d术后1周复查DSA三维容积重建可见桥血管通畅,载瘤动脉闭塞,动脉瘤几乎不显影
来源:高恺明,佟小光.颅内-颅内血管搭桥术在基底动脉复杂动脉瘤中的应用[J].中国现代神经疾病杂志,2024,24(08):619-624.
