
左氧氟沙星治疗口腔颌面部间隙感染致过敏性休克1例
作者:郭志刚,杨建森,贾天祺,郑利光,北京大学口腔医学院·口腔医院;房秀梅,北京中医药大学东直门医院
口腔颌面部间隙感染(oral and maxillofacial space infection, OMSI)作为口腔颌面部常见病和多发病,由于治疗无序、欠规范、不及时,且相关研究发展滞后,呈现重症感染增多、耐药菌感染增多等特点,常因急症就诊和收治,又因特殊解剖结构特点,一旦感染控制不及时,会导致气道阻塞、纵隔炎、坏死性筋膜炎、脑脓肿 、颌骨骨髓炎
、颌骨骨髓炎 等一系列严重并发症,致死风险增加。
等一系列严重并发症,致死风险增加。
OMSI多为需氧菌和厌氧菌混合感染,第三代喹诺酮类广谱抗菌药物对革兰阳性菌、革兰阴性菌、支原体等均有效,已被广泛用于临床,对OMSI治疗具有重要意义,尤其在头孢类药物过敏 或无效时。但近年来不良反应逐渐增多也使得治疗时间延长、患者生活质量降低等,严重不良反应还会影响疾病进程,甚至危害生命,需要临床予以重视和及时干预。过敏性休克
或无效时。但近年来不良反应逐渐增多也使得治疗时间延长、患者生活质量降低等,严重不良反应还会影响疾病进程,甚至危害生命,需要临床予以重视和及时干预。过敏性休克 作为该类药物罕见且最严重不良反应之一,发生迅速、危害较大,既与药品特性相关,也与个体差异、是否合理用药等有关,本文就1例OMSI患者使用左氧氟沙星后发生疑似过敏性休克的病例进行分析,为临床医师、药师等医务人员快速辨别药品不良反应和确定应对方案提供参考,以保障患者合理用药。
作为该类药物罕见且最严重不良反应之一,发生迅速、危害较大,既与药品特性相关,也与个体差异、是否合理用药等有关,本文就1例OMSI患者使用左氧氟沙星后发生疑似过敏性休克的病例进行分析,为临床医师、药师等医务人员快速辨别药品不良反应和确定应对方案提供参考,以保障患者合理用药。
1. 资料与方法
患者, 女, 81 岁,主诉“牙痛后左侧面部肿胀疼痛3 d”, 无发热 ,无张口受限,无吞咽困难
,无张口受限,无吞咽困难 ,自行口服头孢类药物(具体不详)和替硝唑
,自行口服头孢类药物(具体不详)和替硝唑 1 d, 症状无明显改善后就诊。检查显示:左眼睑不肿,眼球运动正常,左侧颊部红肿明显,局部皮温无明显升高、压痛。左上第一磨牙Ⅱ度松动,冠完整,叩痛明显,牙龈红肿,龈颊沟无红肿,可扪及波动感,可及大量溢脓。血常规
1 d, 症状无明显改善后就诊。检查显示:左眼睑不肿,眼球运动正常,左侧颊部红肿明显,局部皮温无明显升高、压痛。左上第一磨牙Ⅱ度松动,冠完整,叩痛明显,牙龈红肿,龈颊沟无红肿,可扪及波动感,可及大量溢脓。血常规 检查显示:白细胞计数9.18×109·L-1,中性粒细胞百分比72.3%。
检查显示:白细胞计数9.18×109·L-1,中性粒细胞百分比72.3%。
诊断为OMSI,予以切开引流、抗感染对症治疗,考虑患者自行使用头孢类药物无效,药物方案选择左氧氟沙星氯化钠注射液 (0.5 g, qd, 静脉滴注)、甲硝唑氯化钠注射液
(0.5 g, qd, 静脉滴注)、甲硝唑氯化钠注射液 (0.5 g, qd, 静脉滴注)。
(0.5 g, qd, 静脉滴注)。
患者首先输注左氧氟沙星, 10 min后出现头晕、出冷汗、心前区不适、视物不清,随后恶心、呕吐 2 次,左侧腕部皮肤沿静脉走形方向发红,输液侧手腕、前臂等处散在红疹(图 1)。立即停药并请临床药师会诊,首次血压未测出, 1 min后血压显示80/60 mmHg, 心率66 次/min。 20 min后血压88/62 mmHg, 心率64 次/min。鉴于血压有所回升,会诊建议立即进入复苏室心电监护, 35 min后血压回升至135/71 mmHg, 心率58 次/min, 血氧饱和度100%,窦性心律,予乳酸钠
2 次,左侧腕部皮肤沿静脉走形方向发红,输液侧手腕、前臂等处散在红疹(图 1)。立即停药并请临床药师会诊,首次血压未测出, 1 min后血压显示80/60 mmHg, 心率66 次/min。 20 min后血压88/62 mmHg, 心率64 次/min。鉴于血压有所回升,会诊建议立即进入复苏室心电监护, 35 min后血压回升至135/71 mmHg, 心率58 次/min, 血氧饱和度100%,窦性心律,予乳酸钠 林格液500 mL治疗,并继而使用甲硝唑。之后,病情逐渐平稳,血压于用药后2.5 h恢复至123/63 mmHg, 心率为62 次/min, 患者无不适后离开。
林格液500 mL治疗,并继而使用甲硝唑。之后,病情逐渐平稳,血压于用药后2.5 h恢复至123/63 mmHg, 心率为62 次/min, 患者无不适后离开。
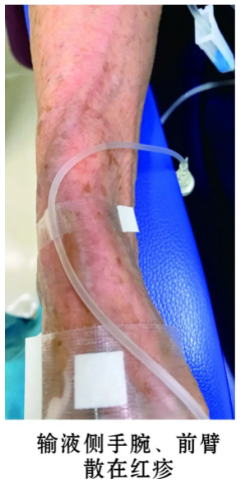
图 1 不良反应症状
用药后第2 天复查,患者自诉疼痛缓解。检查显示:左眼睑肿胀,面部不对称,左侧大于右侧,左侧颌面部肿胀明显,局部皮肤较周围红,局部皮温升高,肿胀部位张力 不大,有压痛,左上颌后牙龈颊沟处无波动感,左侧颌面部及下颌下区皮肤无凹陷性水肿
不大,有压痛,左上颌后牙龈颊沟处无波动感,左侧颌面部及下颌下区皮肤无凹陷性水肿 ,叩痛减轻。
,叩痛减轻。
2. 讨 论
本例患者在仅使用左氧氟沙星后发生了过敏性休克,使用药品不良反应关联性评价方法进行分析: (1)症状发生于用药后10 min, 时间关系合理,与相关研究一致;(2)过敏性休克为说明书中已知严重不良反应; (3)停药后,症状逐渐好转; (4)未再次使用该药,无法得知再次使用后反应; (5)患者发生症状时,仅使用了左氧氟沙星,合并用药的作用、患者病情的进展、其他治疗的影响不能解释症状发生。故关联性评价结果为“很可能”。
左氧氟沙星一般不良反应停药后即可自行缓解,必要时可不停药,症状较重立即停药并干预,本例患者发生了过敏性休克,立即停药合理。过敏性休克作为最严重不良反应之一,可累及多个器官,发生机制与患者遗传等有关,一般发生在用药后30 min内,根据《严重过敏反应急救指南》推荐意见等,发生过敏性休克后,需迅速解除过敏原、平卧,若有呕吐则保持患者头部偏向一侧并清除异物以防误吸致窒息,并对心脏、血压、呼吸、血氧饱和度进行监护。
根据症状,本例患者属于Ⅱ级严重过敏反应,对于Ⅱ级及以上严重过敏反应,应尽早肌内注射肾上腺素 (首选),本例未使用肾上腺素且无相关证据,存在不规范之处。同时,若存在其他相关症状,可根据需要加用H1受体拮抗剂、吸入短效β2受体激动剂、糖皮质激素
(首选),本例未使用肾上腺素且无相关证据,存在不规范之处。同时,若存在其他相关症状,可根据需要加用H1受体拮抗剂、吸入短效β2受体激动剂、糖皮质激素 ,还需备好多巴胺
,还需备好多巴胺 、异丙嗪
、异丙嗪 等药物。
等药物。
参照《口腔颌面部间隙感染诊疗专家共识》,推荐非重症OMSI患者初始经验性用药可选择头孢类联合硝基咪唑类抗菌药物,由于患者存在感染,不应直接停用抗感染方案,因此继续使用甲硝唑治疗合理。另外,初始经验性用药仅甲硝唑是不够的,尽管患者口服头孢类药物无效,仍可尝试联用二代头孢注射剂型或升级为三代头孢,或者联用其他抗需氧菌药物。基于此,本例患者首选左氧氟沙星不合理,喹诺酮类药物在我国耐药率高、不良反应发生率高,并不建议在OMSI中作为首选药物,必须使用时需合理选择用法用量、密切监测不良反应和药物相互作用、关注特殊人群。
肾功能不全患者应慎用左氧氟沙星,当肌酐清除率小于50 mL/min时,需要调整给药剂量,否则会造成药物蓄积加大不良反应发生概率,本例患者81 岁,肾功能减退可能性较大,应避免使用左氧氟沙星,必须使用时应调整给药剂量并监测肾功能。基于此,本例中患者相关症状是否由于短时间内药物输注浓度过大或药物蓄积造成值得考虑,因为左氧氟沙星输注速度过快也会导致低血压,且超出个体耐受时,也会产生恶心、呕吐和头晕症状,应避免空腹给药。
皮疹 作为过敏反应的重要指征,也需要注意与输液性静脉炎进行区分,左氧氟沙星偏酸性,浓度越高、输注越快,越容易刺激血管形成静脉炎,导致输液部位呈现皮肤泛红、水肿、条索状物及不同程度疼痛等,故尽量选择较粗的外周血管静滴,输液速度可从10~15 滴/min开始逐渐调整至30~40 滴/min左右。另外,皮疹症状较重或全身发生反应时
作为过敏反应的重要指征,也需要注意与输液性静脉炎进行区分,左氧氟沙星偏酸性,浓度越高、输注越快,越容易刺激血管形成静脉炎,导致输液部位呈现皮肤泛红、水肿、条索状物及不同程度疼痛等,故尽量选择较粗的外周血管静滴,输液速度可从10~15 滴/min开始逐渐调整至30~40 滴/min左右。另外,皮疹症状较重或全身发生反应时 ,可使用抗过敏治疗(地塞米松
,可使用抗过敏治疗(地塞米松 和甲强龙
和甲强龙 等激素、葡萄糖酸钙
等激素、葡萄糖酸钙 、马来酸氯苯那敏
、马来酸氯苯那敏 等组胺H1受体拮抗剂等药物)干预。
等组胺H1受体拮抗剂等药物)干预。
综上, OMSI大多为需氧菌和厌氧菌混合感染,治疗中病原菌检测和药敏试验 往往滞后于治疗进程常需要初始经验性用药,选择广谱抗菌药物或联合用药,一般首选β内酰胺类药物联合硝基咪唑类药物。氟喹诺酮类药物作为广谱抗菌药物,在确定首选药物过敏或无效时可作为补充,但需要合理用药(尤其是特殊人群和风险人群)、关注药品不良反应发生,合理选择剂量和输液速度。不良反应发生时,临床药师需尽快帮助临床医务人员辨析可疑药物,并结合病程确定干预方案,敦促患者及时复查。
往往滞后于治疗进程常需要初始经验性用药,选择广谱抗菌药物或联合用药,一般首选β内酰胺类药物联合硝基咪唑类药物。氟喹诺酮类药物作为广谱抗菌药物,在确定首选药物过敏或无效时可作为补充,但需要合理用药(尤其是特殊人群和风险人群)、关注药品不良反应发生,合理选择剂量和输液速度。不良反应发生时,临床药师需尽快帮助临床医务人员辨析可疑药物,并结合病程确定干预方案,敦促患者及时复查。
来源:郭志刚,房秀梅,杨建森,等.左氧氟沙星治疗口腔颌面部间隙感染致过敏性休克1例[J].实用口腔医学杂志,2024,40(04):584-586.
