
胆汁淤积性黄疸的罕见原因|病例学习
医脉通编译整理,未经授权请勿转载。
导语
甲巯咪唑 是一种常用于治疗甲状腺功能亢进的药物,通常耐受性良好,但也可能存在严重不良反应。本文报道了一例因甲巯咪唑引发的胆汁淤积性黄疸
是一种常用于治疗甲状腺功能亢进的药物,通常耐受性良好,但也可能存在严重不良反应。本文报道了一例因甲巯咪唑引发的胆汁淤积性黄疸 的罕见病例,以供临床医生参考。
的罕见病例,以供临床医生参考。
病例资料
患者为27岁女性,既往无明显病史,根据提示性临床症状和实验室检查确诊为格雷夫斯病(Graves’disease,GD)。患者慢性疲劳、阵发性心悸 2个月。体格检查显示心率为102次/分,窦性心动过速,伴眼球突出
2个月。体格检查显示心率为102次/分,窦性心动过速,伴眼球突出 。实验室检查显示:促甲状腺激素(TSH)水平显著降低(0.002 mU/L),游离甲状腺素(FT4)
。实验室检查显示:促甲状腺激素(TSH)水平显著降低(0.002 mU/L),游离甲状腺素(FT4) 水平升高(30.08 pmol/L)。
水平升高(30.08 pmol/L)。
治疗前评估,包括肝功能检查 ,未见异常。患者每日分别以120 mg和20mg剂量服用普萘洛尔
,未见异常。患者每日分别以120 mg和20mg剂量服用普萘洛尔 和甲巯咪唑。开始治疗13天后,患者出现严重的瘙痒和皮肤黏膜黄疸。肝脏检查显示细胞溶解,谷草转氨酶(AST)95 U/L,丙氨酸
和甲巯咪唑。开始治疗13天后,患者出现严重的瘙痒和皮肤黏膜黄疸。肝脏检查显示细胞溶解,谷草转氨酶(AST)95 U/L,丙氨酸 转氨酶(ALT)117 U/L),γ-谷氨酰转肽酶(GGT)103 U/L,碱性磷酸酶(ALP)759 U/L,以结合型胆红素增高为主(总胆红素/直接胆红素为412/400 μmol/L)。
转氨酶(ALT)117 U/L),γ-谷氨酰转肽酶(GGT)103 U/L,碱性磷酸酶(ALP)759 U/L,以结合型胆红素增高为主(总胆红素/直接胆红素为412/400 μmol/L)。
因此,停用甲巯咪唑,并开始使用熊去氧胆酸 (13 mg/kg/d)及泼尼松
(13 mg/kg/d)及泼尼松 (1 mg/kg/d)治疗。患者瘙痒和黄疸明显减轻,实验室检查显示转氨酶水平逐渐下降,但胆汁淤积指标加重。甲状腺功能复查显示TSH水平轻度升高(0.01 mU/L),FT4水平下降但仍高于正常范围(25 pmol/L)。全面病因学评估,包括病毒血清学检查、免疫学检查及胆道磁共振成像
(1 mg/kg/d)治疗。患者瘙痒和黄疸明显减轻,实验室检查显示转氨酶水平逐渐下降,但胆汁淤积指标加重。甲状腺功能复查显示TSH水平轻度升高(0.01 mU/L),FT4水平下降但仍高于正常范围(25 pmol/L)。全面病因学评估,包括病毒血清学检查、免疫学检查及胆道磁共振成像 ,结果均为阴性。由于胆汁淤积持续存在,怀疑合并血清阴性原发性胆汁性胆管炎
,结果均为阴性。由于胆汁淤积持续存在,怀疑合并血清阴性原发性胆汁性胆管炎 (PBC),但随后经肝活检排除。肝活检病理显示:门静脉周围及门静脉周围纤维化,特征为少见的间隔,门静脉间隙可见淋巴细胞和浆细胞
(PBC),但随后经肝活检排除。肝活检病理显示:门静脉周围及门静脉周围纤维化,特征为少见的间隔,门静脉间隙可见淋巴细胞和浆细胞 浸润。这种浸润导致肝细胞坏死,限制性板形成界面性肝炎。这种病理表现可能与自身免疫性肝炎
浸润。这种浸润导致肝细胞坏死,限制性板形成界面性肝炎。这种病理表现可能与自身免疫性肝炎 或药物性肝损伤
或药物性肝损伤 相符(图1)。在多学科合作下,逐渐停止皮质类固醇治疗。并用氢化可的松
相符(图1)。在多学科合作下,逐渐停止皮质类固醇治疗。并用氢化可的松 (30 mg/d)开始治疗,后适时行放射性碘
(30 mg/d)开始治疗,后适时行放射性碘 治疗后,患者胆汁淤积参数及肝功能检查逐渐改善并恢复正常。
治疗后,患者胆汁淤积参数及肝功能检查逐渐改善并恢复正常。
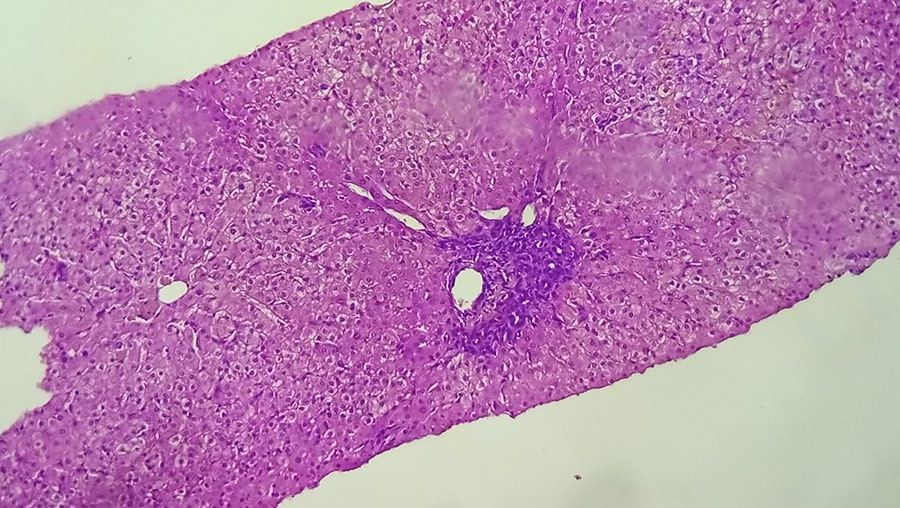
图1
病例讨论
甲巯咪唑是治疗甲状腺功能亢进症 的常用药物,其肝毒性罕见,发生率约为0.1%至0.2%。文献回顾显示,亚洲患者更多为女性。甲巯咪唑引发胆汁淤积性肝损害的致病机制尚未明确,可能机制包括:门脉系统相对缺氧导致肝细胞变性、坏死;个体差异,用药后患者出现胆汁代谢异常,例如吉尔伯特综合征和Dubin-Johnson综合征;甲巯咪唑代谢过程中产生的多种活性物质通过多种途径损害肝细胞及肝细胞间质,如肝细胞色素P450酶;或对药物潜在过敏反应。
的常用药物,其肝毒性罕见,发生率约为0.1%至0.2%。文献回顾显示,亚洲患者更多为女性。甲巯咪唑引发胆汁淤积性肝损害的致病机制尚未明确,可能机制包括:门脉系统相对缺氧导致肝细胞变性、坏死;个体差异,用药后患者出现胆汁代谢异常,例如吉尔伯特综合征和Dubin-Johnson综合征;甲巯咪唑代谢过程中产生的多种活性物质通过多种途径损害肝细胞及肝细胞间质,如肝细胞色素P450酶;或对药物潜在过敏反应。
本例患者在治疗后第13天出现肝损伤,符合文献报道的早期发病特点,通常在治疗开始后的30天内出现。对于甲巯咪唑引发的胆汁淤积性黄疸,应及时停用甲巯咪唑,或对肝损伤情况进行评估后予以保肝、降酶、退黄等干预。本例停用甲巯咪唑,开始皮质类固醇治疗,并通过放射性碘治疗,以改善患者胆汁淤积和甲亢的症状。
甲巯咪唑导致的严重胆汁淤积性黄疸,虽然罕见,但易发生严重后果,需加以重视。虽然目前没有足够证据支持各指南推荐服用甲巯咪唑的患者进行常规监测肝功能,但在治疗前应进行肝功能检测和评估,治疗初期对肝功能进行间断检测有利于预防和早期发现甲巯咪唑肝损伤。治疗过程中如果患者出现食欲不振、腹胀、乏力、眼黄、尿黄等肝损伤常见临床表现时及时进行检测。
参考文献:
1. Nefzi AM, Cherif D, Dabbebi H,et al. Methimazole-Induced Cholestatic Jaundice: A Rare Case and Literature Review. J Investig Med High Impact Case Rep. 2025 Jan-Dec;13:23247096251317285.
2. 黄倩,方坚,阮梅,等.抗甲状腺药物所致肝损伤的研究进展[J].药物评价研究,2024,47(05):927-932.
3. 陈蕊华,丁晓颖,赵立,等.甲巯咪唑导致严重胆汁淤积性黄疸的临床应对[J].世界临床药物,2022,43(11):1502-1506.
4. 谢星星,范玲,叶云,等.24例甲巯咪唑致胆汁淤积性肝损伤文献分析[J].中国现代应用药学,2018,35(12):1894-1897.
