
盐酸托烷司琼致严重不良反应1例
作者:傅润乔,北京德尔康尼 骨科医院麻醉科;王立红,北京市垂杨柳医院麻醉科
骨科医院麻醉科;王立红,北京市垂杨柳医院麻醉科
1. 患者资料
患者,女,37 岁,体质量73 kg,因“停经52 d,阴道少量出血4 d,下腹痛2 d”急诊入院,入院诊断“异位妊娠 ”。入院后血压(BP)、心电图
”。入院后血压(BP)、心电图 (ECG)、胸片、血常规
(ECG)、胸片、血常规 及生化检验均正常;拟急诊全麻下行“腹腔镜
及生化检验均正常;拟急诊全麻下行“腹腔镜 下异位妊娠终止术”。术前禁食8 h,禁饮4 h。签署知情同意书后当日10:45 入手术室,输乳酸林格液。
下异位妊娠终止术”。术前禁食8 h,禁饮4 h。签署知情同意书后当日10:45 入手术室,输乳酸林格液。
监护显示BP(袖带)143 /82 mmHg,心率(HR)103 次/min,脉搏 血氧饱和度(SpO2)100%,呼吸频率(RR)16 次/min。11:00 静脉注射盐酸托烷司琼
血氧饱和度(SpO2)100%,呼吸频率(RR)16 次/min。11:00 静脉注射盐酸托烷司琼 (海南灵康制药有限公司,批号:180302112)5 mg,1 min 后患者相继出现摇头、烦躁、呻吟、逐渐意识模糊、语言不清、睁眼困难,随后颈胸部出现大片红疹,BP165 /94 mmHg,HR 144 次/min。考虑速发过敏反应,立即面罩辅助并间断加压给氧(8 L /min)、静脉注射地塞米松
(海南灵康制药有限公司,批号:180302112)5 mg,1 min 后患者相继出现摇头、烦躁、呻吟、逐渐意识模糊、语言不清、睁眼困难,随后颈胸部出现大片红疹,BP165 /94 mmHg,HR 144 次/min。考虑速发过敏反应,立即面罩辅助并间断加压给氧(8 L /min)、静脉注射地塞米松 10 mg。11:05 患者呼之不应、口吐白沫,听诊双肺散在哮鸣音和喉咽部痰鸣音,BP 175 /100 mmHg、HR145 次/min 左右,SpO2逐渐下降至92%(图1)。
10 mg。11:05 患者呼之不应、口吐白沫,听诊双肺散在哮鸣音和喉咽部痰鸣音,BP 175 /100 mmHg、HR145 次/min 左右,SpO2逐渐下降至92%(图1)。
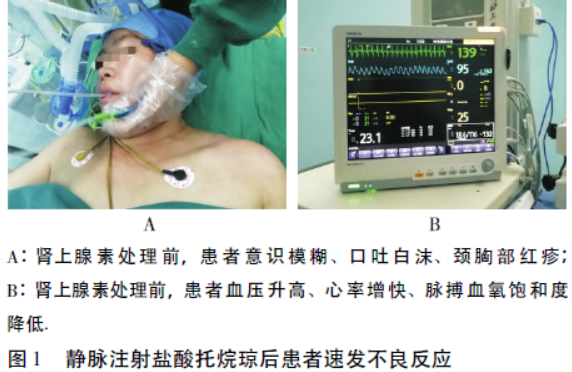
考虑为支气管痉挛 ,于11:10 静脉注射肾上腺素
,于11:10 静脉注射肾上腺素 50 μg、异丙嗪
50 μg、异丙嗪 25 mg。HR 和BP 继续升高(最高160 次/min、205 /110 mmHg)。分次谨慎静脉注射艾司洛尔
25 mg。HR 和BP 继续升高(最高160 次/min、205 /110 mmHg)。分次谨慎静脉注射艾司洛尔 30、30、40 mg 以求控制HR 与BP,行桡动脉穿刺有创血压监测并查动脉血气。经上述处理后,HR 155 ~ 140 次/min、桡动脉血压(RABP)170 ~ 140 /92 ~ 75 mmHg、SpO2 97% ~ 99%。11:20 患者能听指令睁眼,口吐白沫减少,但仍意识不清。
30、30、40 mg 以求控制HR 与BP,行桡动脉穿刺有创血压监测并查动脉血气。经上述处理后,HR 155 ~ 140 次/min、桡动脉血压(RABP)170 ~ 140 /92 ~ 75 mmHg、SpO2 97% ~ 99%。11:20 患者能听指令睁眼,口吐白沫减少,但仍意识不清。
血气分析:pH 7.33,动脉血二氧化碳分压(PaCO2)39 mmHg,动脉血氧分压(PaO2)175 mmHg,K + 3.45 mmol /L,Lac 1.9 mmol /L。颈胸部红疹逐渐消退,RABP 149 ~ 143 /91 ~ 83 mmHg,HR 106 ~ 118 次/min,SpO2 100%(图2)。
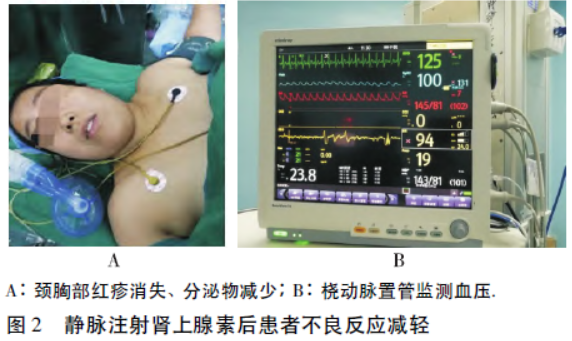
11:30 患者意识完全清醒,颈胸部红疹完全消退,口咽无异常分泌物,肺部哮鸣音消失。患者诉之前头晕头痛 、心里难受、胸闷、憋气。11:40 患者言语有力、头晕头痛消失、呼吸平顺。RABP 142 /78 mmHg,HR 103 次/min,SpO2100%。麻醉医师与妇科医师讨论,患者全身情况稳定、呈正常状态,可以继续手术,与患者家属沟通后同意继续手术并再次签字。
、心里难受、胸闷、憋气。11:40 患者言语有力、头晕头痛消失、呼吸平顺。RABP 142 /78 mmHg,HR 103 次/min,SpO2100%。麻醉医师与妇科医师讨论,患者全身情况稳定、呈正常状态,可以继续手术,与患者家属沟通后同意继续手术并再次签字。
12:09 依次静脉注射咪达唑仑 3 mg (徐州恩华)、阿托品
3 mg (徐州恩华)、阿托品 0.3 mg(天津金耀)抑制腺体分泌、顺式阿曲库铵16 mg(江苏恒瑞)、丙泊酚
0.3 mg(天津金耀)抑制腺体分泌、顺式阿曲库铵16 mg(江苏恒瑞)、丙泊酚 130 mg(西安力邦)、舒芬太尼
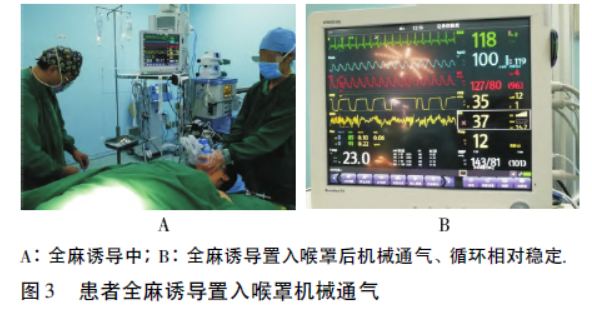
130 mg(西安力邦)、舒芬太尼 10 μg(宜昌人福)全麻诱导,置入喉罩机械通气
10 μg(宜昌人福)全麻诱导,置入喉罩机械通气 (图3)。
(图3)。
丙泊酚200 mg /h 泵注、七氟烷 浓度(0.4 ~0.8)Vol %(德尔格麻醉机挥发罐刻度)吸入维持麻醉。腹腔镜下清除宫外孕病灶(图4)。
浓度(0.4 ~0.8)Vol %(德尔格麻醉机挥发罐刻度)吸入维持麻醉。腹腔镜下清除宫外孕病灶(图4)。
13:15 术毕,患者清醒,拔除喉罩。离室前患者言语交流良好、无不适、无皮肤红疹、双肺呼吸音清晰,RABP 123 /80 mmHg,HR 95 次/min,SpO2 100%。现场封存托烷司琼。术后连续随访至出院无异常,并告知患者过敏救治史。
2. 讨论
周晓霞等Meta 分析,全麻诱导前静注托烷司琼5 mg 能有效预防术后恶心呕吐 ,为麻醉专家所推荐。托烷司琼竞争性阻断呕吐中枢区及外周神经元突触前5-HT3受体兴奋所致的呕吐反射,降低术后恶心呕吐发生率。常见副作用为轻微头痛、头昏、眩晕
,为麻醉专家所推荐。托烷司琼竞争性阻断呕吐中枢区及外周神经元突触前5-HT3受体兴奋所致的呕吐反射,降低术后恶心呕吐发生率。常见副作用为轻微头痛、头昏、眩晕 、腹痛、腹泻
、腹痛、腹泻 等,一般不需要治疗。
等,一般不需要治疗。
在5-HT3受体拮抗剂中托烷司琼的不良反应发生率较低。仅王懿睿等报道1 例麻醉前静脉滴入托烷司琼5 mg 患者突然面色苍白、大汗淋漓、低血压反应,立即停药并静注地塞米松10 mg 逐渐好转,未用其他药特别处理。托烷司琼说明书提示:有Ⅰ型变态反应个案报道,表现为面部潮红和/或全身风疹 、胸部压迫感、呼吸困难
、胸部压迫感、呼吸困难 、急性支气管痉挛;高血压
、急性支气管痉挛;高血压 者,用药后可能引起血压进一步升高。这些我们未查到相关资料。
者,用药后可能引起血压进一步升高。这些我们未查到相关资料。
本例患者没有其他药物干扰,仅静脉注射托烷司琼5 mg 后出现躁动、意识模糊、语言不清、皮肤大片红疹、支气管痉挛性哮喘 、呼吸道分泌物增多等不良反应,逻辑上应是托烷司琼的严重不良反应。过敏反应是药物众多不良反应中的一种。在严重过敏反应中神经系统症状往往是呼吸系统、循环系统衰竭的继发症状,本例患者神经系统症状先于或几乎同时于皮肤、呼吸道反应出现。
、呼吸道分泌物增多等不良反应,逻辑上应是托烷司琼的严重不良反应。过敏反应是药物众多不良反应中的一种。在严重过敏反应中神经系统症状往往是呼吸系统、循环系统衰竭的继发症状,本例患者神经系统症状先于或几乎同时于皮肤、呼吸道反应出现。
在44 例5-HT3受体拮抗剂不良反应中,有皮肤、呼吸、循环、消化系统不良反应,也有并非是呼吸、循环系统并发症的神经系统不良反应(如头昏、头疼、烦躁、意识模糊)。本例患者未出现低BP 和SpO2低于80% 以下,神经系统的症状应该是托烷司琼的直接不良反应。在使用托烷司琼后,BP 升高(175 /100 mmHg)、HR 加快(145 次/min),其机制可能与托烷司琼阻滞中枢及外周(尤其是心脏)迷走神经末梢5-HT3受体抑制了迷走神经反射有关,从而阻止由5-HT3介导的激活中枢迷走神经引起的低血压反应。
早期研究发现中枢(脑干与脊髓)5-HT 受体兴奋引起BP、HR 降低,如果外源性给药,反应呈剂效关系,这可以解释5-HT 受体阻滞剂的逆转作用,恩丹司琼的受体阻滞是可逆的,托烷司琼和格拉司琼 是不可逆的。静注托烷司琼5 mg 后,患者口吐白沫、呼吸困难、颈胸部大片红疹,首先考虑可能是过敏反应,顺势静注麻醉科最常用的地塞米松。双肺听诊有散在哮鸣音、SpO2下降后,诊断为Ⅰ型过敏反应性支气管痉挛、大量腺体分泌导致气道通气不良。
是不可逆的。静注托烷司琼5 mg 后,患者口吐白沫、呼吸困难、颈胸部大片红疹,首先考虑可能是过敏反应,顺势静注麻醉科最常用的地塞米松。双肺听诊有散在哮鸣音、SpO2下降后,诊断为Ⅰ型过敏反应性支气管痉挛、大量腺体分泌导致气道通气不良。
Ⅰ型过敏反应可表现在不同器官和系统,或单个出现、或多部位出现,程度可不一致。①在皮肤可见发红、荨麻疹 ;②在呼吸道可见气管/支气管痉挛、白色黏液分泌物多;③在胃肠道可见腹泻、腹痛等;④若发生在血管可引起广泛扩张性休克。麻醉医师所观察到的最迟是③,①②④可被及时发现。本例患者出现①②属于严重过敏反应中Ⅱ级或高崎等分类中的3 级(1 ~ 2 为非严重过敏反应,3 ~ 5 为严重过敏反应)。
;②在呼吸道可见气管/支气管痉挛、白色黏液分泌物多;③在胃肠道可见腹泻、腹痛等;④若发生在血管可引起广泛扩张性休克。麻醉医师所观察到的最迟是③,①②④可被及时发现。本例患者出现①②属于严重过敏反应中Ⅱ级或高崎等分类中的3 级(1 ~ 2 为非严重过敏反应,3 ~ 5 为严重过敏反应)。
本例严重过敏反应处理首要是解除气道平滑肌痉挛和抑制黏膜腺体分泌,仅靠紧扣面罩高浓度辅助或加压吸氧只能延缓缺氧时间不能解决根本问题。快速有效的措施是使用肾上腺素,该药为专家共识推荐的过敏反应Ⅱ级及以上的一线首选药;在已有静脉通道,指南推荐视病情初次静注10 ~50 μg,效果不明显可重复、可增量。
若未出现明显低血压一次剂量不宜超过100 μg,否则可能引起致命性心律失常 、循环紊乱。本例患者不良反应期BP、HR 呈升高状态(165 /94 mmHg、144 次/min),我们一次使用肾上腺素50 μg 后使BP、HR 进一步升高(205 /110 mmHg、160 次/min),表明肾上腺素静注剂量偏大或注射速度过快。由于是袖带BP,最高BP可能并未监测到,这或许是患者清醒后诉头昏、头痛的原因之一(托烷司琼不良反应也有头昏、头痛)。
、循环紊乱。本例患者不良反应期BP、HR 呈升高状态(165 /94 mmHg、144 次/min),我们一次使用肾上腺素50 μg 后使BP、HR 进一步升高(205 /110 mmHg、160 次/min),表明肾上腺素静注剂量偏大或注射速度过快。由于是袖带BP,最高BP可能并未监测到,这或许是患者清醒后诉头昏、头痛的原因之一(托烷司琼不良反应也有头昏、头痛)。
此时紧急分次小剂量尝试高度β1受体选择性阻滞剂艾司洛尔(β1 ∶ β2 = 33∶ 1),优先降低HR 并带动BP回落。有研究显示艾司洛尔可以对抗肾上腺素的BP 升高和HR 加快,在高剂量(40 ~ 100 倍)时才对气管平滑肌β2受体阻滞起效,同时在轻度哮喘者中艾司洛尔在推荐剂量耐受性良好,但仍需谨慎其β2受体阻滞效应,因此只能小剂量试探性使用。
该患者过敏反应经及时救治很快恢复至良好状态、患者无明显基础疾病,手术创伤小且为限期手术,经麻醉手术团队讨论并征得患者及家属同意后,成功完成手术,未出现预期的不良后果。本病例是托烷司琼引起的包含用肾上腺素处理立即有效的皮肤、呼吸系统的严重过敏反应,有躁动、意识模糊等神经系统症状及BP 升高HR 加快等循环系统的多系统不良反应。
选择β2受体兴奋吸入剂或许可减轻支气管痉挛,但不能抑制腺体分泌或潜在的全身其他部位不良反应,因此肾上腺素是最优选择,但该病例肾上腺素首次静注剂量偏大,应减小首次剂量,必要时分次追加使用。
来源:傅润乔,王立红.盐酸托烷司琼致严重不良反应1例[J].麻醉安全与质控,2025,7(02):161-163.
