
当“甜蜜”变成危机!儿童糖尿病酮症酸中毒的警示
作者:陈石梅,柳州市人民医院医疗集团检验中心
前言
糖尿病酮症酸中毒 (DKA)作为糖尿病最常见的急危重症,其本质是胰岛素绝对缺乏及升糖激素异常升高引发的代谢紊乱综合征,表现为高血糖
(DKA)作为糖尿病最常见的急危重症,其本质是胰岛素绝对缺乏及升糖激素异常升高引发的代谢紊乱综合征,表现为高血糖 、高血酮、酮尿、脱水、电解质失衡和代谢性酸中毒等多重病理特征。该病症不仅是1型糖尿病
、高血酮、酮尿、脱水、电解质失衡和代谢性酸中毒等多重病理特征。该病症不仅是1型糖尿病 患儿致死风险最高的急性并发症,更因其近年来在我国儿童群体中发病率急剧攀升,显著推高了再住院率,对患儿生存质量构成严重威胁。
患儿致死风险最高的急性并发症,更因其近年来在我国儿童群体中发病率急剧攀升,显著推高了再住院率,对患儿生存质量构成严重威胁。
案例经过
女童,8岁1个月,确诊1型糖尿病4年余,因“呼吸困难 、腹痛5小时”急诊入院。
、腹痛5小时”急诊入院。
【既往史】2020年因“多饮、多尿、气促”首次确诊1型糖尿病合并酮症酸中毒,治疗后好转出院。出院后长期使用胰岛素控制(门冬胰岛素 +预混30R),但三餐前血糖仍波动在13-18mmol/L。
+预混30R),但三餐前血糖仍波动在13-18mmol/L。
【本次发病】入院前5小时突发呼吸困难、深大呼吸伴右上腹痛,自测血糖33.3mmol/L,自行注射预混胰岛素6IU后症状未缓解,急诊入院。
【病情特点】患儿烦躁不安、呼吸急促(50次/分)、心率极快(160次/分),腹肌紧张伴右上腹压痛,提示代谢紊乱与急性腹痛 并存。
并存。
【辅助检查】
血糖:27.55mmol/L;糖化血红蛋白 :13.4%,结果远超正常值。
:13.4%,结果远超正常值。

血气分析:pH 6.94,提示严重酸中毒;实际碳酸氢根2.0mmol/L,显著降低;氯离子112.0mmol/L,提示高氯血症,电解质发生紊乱;红细胞压积52%、血红蛋白171g/L说明血液浓缩,出现脱水征象;乳酸2.0mmol/L,轻度升高。
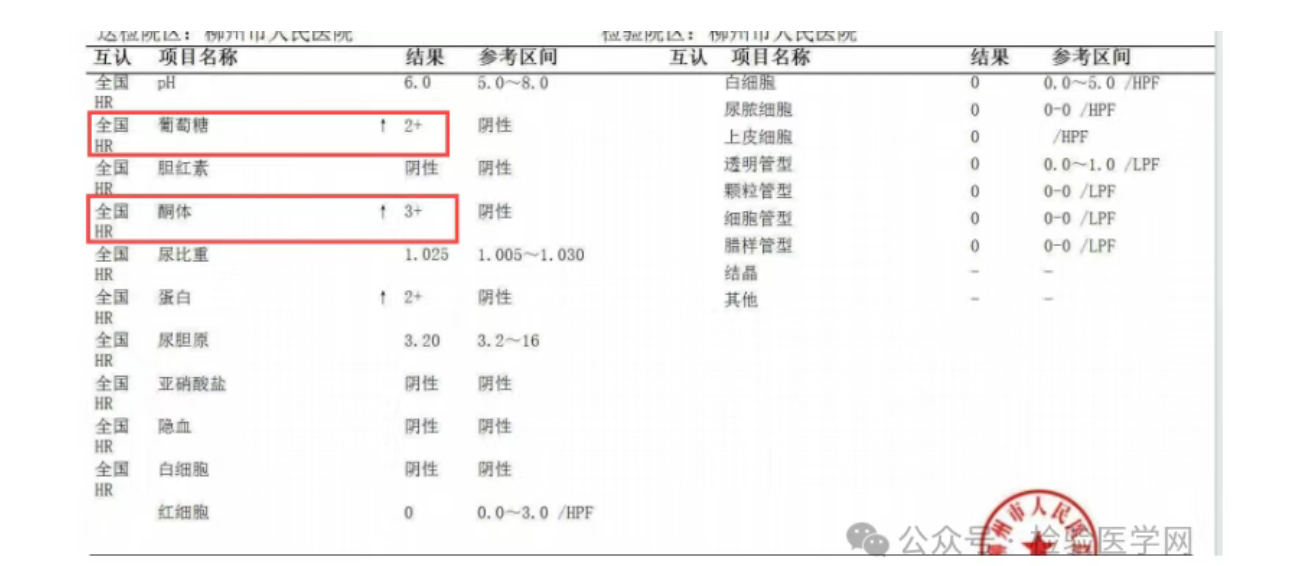
尿液分析 :尿糖阳性、尿酮阳性。
:尿糖阳性、尿酮阳性。
其他检查:腹部B超曾提示肝脏肿大,但本次未触及明显肝脾异常,排除急腹症。
案例分析
为何病情急转直下?
1.长期血糖控制不佳:患儿日常餐前血糖高达13-18mmol/L,提示胰岛素剂量调整不足或饮食管理疏漏。
2.未规律监测糖化血红蛋白,长期高血糖为DKA埋下隐患。
3.自行胰岛素注射不当:突发高血糖时,家属错误追加预混胰岛素(含长效成分),可能导致血糖波动及后续治疗复杂性。
DKA诱发因素:腹痛与肝脏肿大史可能提示潜在代谢异常,但未进一步排查。感染是DKA最常见的诱因,其他诱因包括胰岛素治疗中断或不适当减量、各种应激以及某些药物(如糖皮质激素 )等。
)等。
警示点:儿童DKA起病隐匿,腹痛、深大呼吸等非特异性症状易被误诊为胃肠炎 或呼吸道感染
或呼吸道感染 。在家庭管理中,血糖监测与胰岛素规范注射是预防DKA的核心。
。在家庭管理中,血糖监测与胰岛素规范注射是预防DKA的核心。
知识拓展
(一)发病机制:机体内胰岛素水平绝对或相对不足是DKA发病的核心机制;糖代谢障碍;脂肪分解增加;酮体产生过多;代谢性酸中毒;渗透性利尿。
(二)儿童DKA的特殊性:
1.发病率高:约30%儿童1型糖尿病以DKA为首发表现。
2.进展迅速:儿童代谢旺盛,酸中毒可在数小时内恶化。而脱水、电解质紊乱、循环衰竭是主要致死原因。
(三)家庭管理黄金法则:
1.血糖监测:每日至少4次(餐前+睡前),糖化血红蛋白每3月定期复查。
2.胰岛素规范注射:预混胰岛素需严格摇匀,避免剂量误差;高血糖时勿自行追加长效胰岛素。
3.应急教育:出现多尿、呕吐 、呼吸深快时,立即测血糖、验尿酮,并急诊就医。
、呼吸深快时,立即测血糖、验尿酮,并急诊就医。
结语
每一例DKA的背后,都可能隐藏着血糖管理的疏漏。对于儿童糖尿病 患者,家长需与医护团队紧密协作,建立科学的控糖体系。当身体发出“求救信号”时,及时识别、规范处理,方能化险为夷。关注儿童糖尿病,守护每一个甜蜜的童年。
患者,家长需与医护团队紧密协作,建立科学的控糖体系。当身体发出“求救信号”时,及时识别、规范处理,方能化险为夷。关注儿童糖尿病,守护每一个甜蜜的童年。
参考文献略。
来源: 检验医学网
