
陈旧性肩关节后脱位合并肱骨近端骨折翻修一例
作者:江西中医药大学附属医院创伤骨科 贾鑫
肩关节脱位是临床中常见的关节脱位之一,约占其他关节脱位的45%。根据脱位后肱骨头位置,主要分为前脱位,后脱位等类型。肩关节后脱位相对少见,仅占肩关节脱位的2%~5%,但其误诊漏诊率高达60%~79%。发生肩关节后脱位时,肱骨头前内侧与关节盂后缘发生撞击,肱骨头前内侧骨质被压缩,称为反Hill⁃Sachs损伤,该损伤极易漏诊,造成关节不稳、疼痛等问题。肩关节为上肢及躯干连结关节,在发生肩关节后脱位时,将严重影响病人生活质量,为避免这一情况的发生,需行及时有效的治疗。由于损伤机制的原因,肩关节后脱位发生率较低,加之病人当地有限的医疗水平或自身等其他因素,导致合并肱骨近端骨折的陈旧性肩关节后脱位未行及时有效的处理,再行翻修治疗难度极大。笔者将2023年4月江西中医药大学附属医院收治的一例陈旧性肩关节后脱位合并肱骨近端骨折翻修病案进行报道,以期为临床处理此类损伤提供参考。
临床资料
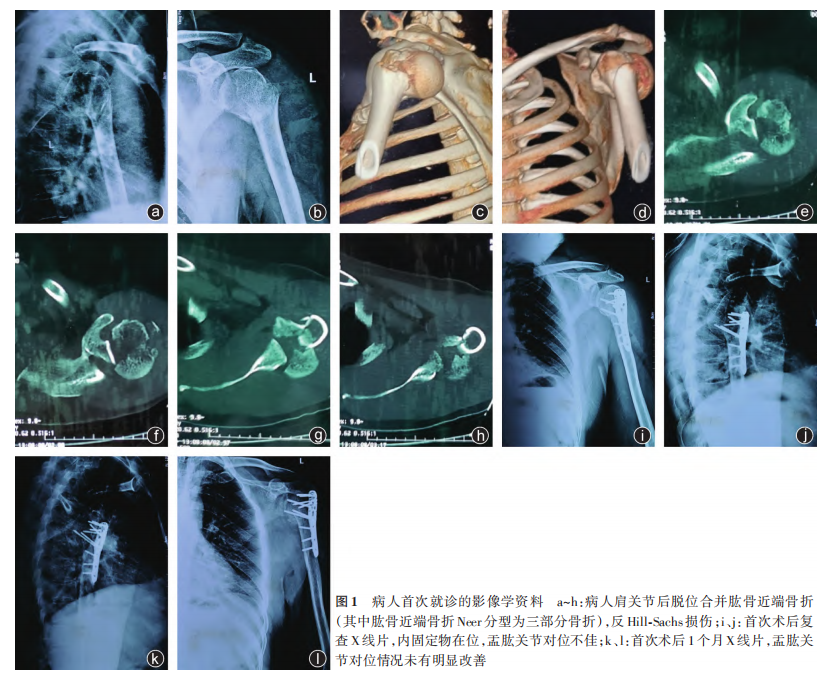
病史 病人,男,49岁,2023年1月因外伤致左肩疼痛活动受限于外院就诊,完善X线、CT等相关检查后(图1a~h),诊断为肩关节后脱位合并肱骨近端骨折、反Hill⁃Sachs损伤,其中肱骨近端骨折Neer分型为三部分骨折,行肱骨近端骨折切开复位内固定术,术后复查X线片(图1i、j)见内固定在位、盂肱关节对位不佳;术后1个月复查X线片(图1k、l)见盂肱关节对位情况无改善;术后3个月病人左肩疼痛稍缓解,活动受限(图2a~d),肩关节活动时疼痛加重,疼痛视觉模拟量表(VAS)评分为8分。遂于2023年4月至我院就诊。
体格检查 入院体格检查左肩前侧可见一长约10cm已愈手术瘢痕,肩峰前外侧角压痛,后部可触及部分隆起伴局部肿胀,肩关节各个方向活动均受限,前屈90°、后伸15°、外展90°、内收15°,皮温正常,左上肢肢体末端无麻木感。影像学检查提示陈旧性肩关节后脱位合并肱骨近端骨折,陈旧性反Hill⁃Sachs损伤,肩关节盂骨折(图2e~i)。入院完善相关检查,排除手术禁忌证后行内固定装置取出术+肩关节松解术+骨移植修复术+肱骨近端骨折切开复位内固定术+经皮克氏针固定术治疗。
手术过程 麻醉成功后病人取仰卧位,消毒铺单,取自体髂骨备用,左肩前外侧原切口处取长约10cm切口,逐层切开显露,将三角肌牵向外侧,胸大肌牵向内侧,显露头静脉,松解肱骨近端关节囊粘连组织,暴露肱二头肌长头肌腱进行定位(图2j),取出原固定物后,见关节盂难以显露,行小结节截骨(图2k),显露关节盂前方,肱骨近端后侧可触及肱骨头及关节面软骨,肱骨近端翻转,撬拨分离骨折断端(图2l),暴露肱骨头及关节面,见肱骨头缺损及关节盂关节面退变,关节盂软骨损伤,肱骨头软骨下缺损处行髂骨植骨,直视下复位盂肱关节,克氏针临时固定,并复位肱骨近端及小结节,复位后仍见部分骨质缺损,骨缺损处植入髂骨及同种异体骨,放置肱骨近端钢板并用克氏针临时固定(图2m),小结节及肩袖处缝入外科缝线,穿过钢板外侧小孔;依次置入螺钉,透视见复位可,螺钉长度合适。使用降落伞技术收紧合成缝线捆扎肩袖、小结节及近端骨块。留3枚肱骨头处固定克氏针,拔除其余克氏针,折弯留存克氏针,剪除皮外部分并用钢丝捆扎尾端防止移动。清点纱布器械无误后大量盐水冲洗,放置引流管,依次缝合筋膜、皮下组织、皮肤,无菌敷料覆盖切口。
术后处理 术后予常规止痛、护胃、消肿等对症治疗,患肢悬吊于胸前,监测血常规、肝肾功能、凝血功能相关检查等指标。术后复查影像学提示肩关节后脱位及肱骨近端骨折均已复位,盂肱关节对位良好(图3a~c)。
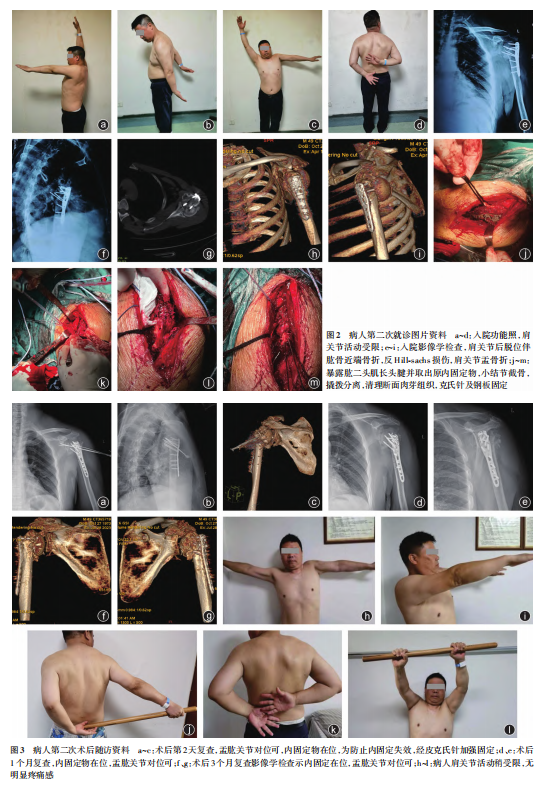
随访 期间电话随访未诉不适,术后1个月门诊复查影像学见盂肱关节对位可(图3d~g),肩关节活动度前屈130°、后伸25°、外展125°、内收30°,肩关节活动时VAS评分为3分,取出克氏针固定。术后3个月复诊,病人患肢无明显疼痛,活动度较术前明显改善(图3h~l),肩关节前屈160°、后伸35°、外展165°、内收40°。
讨论
肩关节前方受到直接向后的作用力、电击、癫发作等皆会导致后脱位的发生,多见于中青年男性。首次手术未做到有效固定、病人骨质存在问题或过早行术后康复等因素,导致陈旧性肩关节后脱位合并肱骨近端骨折的发生,再行治疗难度大。究其原因,笔者认为初次诊疗时,漏诊和首次手术失败是关键因素,这与当地医疗水平相关,医者需提升诊疗水平、详问病史与查阅资料,以避免此类问题的发生。完善的影像学检查对明确病人疾病情况具有重要意义。联合运用X线腋位片与正位片,可显著降低误诊率;CT可清晰呈现盂肱关节相对位置,并能准确评估反Hill⁃Sachs损伤情况;磁共振检查则能有效判断肩袖、盂唇等软组织损伤情况,综合评估病人损伤状况后制定手术方案,可提高治疗效果。手术治疗的最终目的是尽可能地恢复肩关节功能,绝不可草草收场。
骨折未复位及盂肱关节脱位未恢复是术后病人持续疼痛的直接原因。此外,骨不连、慢性骨髓炎等原因也会导致病人疼痛,需明确诊断。对于内固定失败需翻修的病人,治疗方案的选择是首要难题,结合病史及影像资料,分析首次手术失败原因。螺钉切出关节和肱骨头内翻移位是手术失败的主要原因。此外,应排除病理性骨折等因素,并考虑首次植入的内固定物对骨质的影响,避免再次植入稳定性不佳的内固定物,甚至造成医源性骨折等问题。治疗肩关节后脱位合并其他损伤时,需根据病人具体情况进行个性化处理。主要治疗方案为手术治疗,包括McLaughlin手术、切开复位内固定术、关节镜技术等。对于肩关节后脱位合并肱骨近端骨折病例,切开复位内固定术是首选方案,初次手术即可取得很好疗效。
充分暴露盂肱关节是手术高质量完成的重要前提,为力求解剖复位,在直视下复位是较为可靠的方法。故本病例选择截掉小结节部分,可充分暴露盂肱关节及骨折断端,有助于取出原内固定物、清理骨折断面、探查骨缺损情况、植骨填充及复位。根据骨缺损情况行自体骨移植填充,必要时可使用同种异体骨,这对骨折愈合同样具有重要意义。术中见关节盂骨折块较小且已有肉芽及纤维组织,位置相对稳定,愈合后对关节活动影响较小,同时因部分碎小骨块难以固定,恐其游离至关节影响活动,故未作处理。长期制动及术后瘢痕可导致关节粘连,引起疼痛及功能障碍,术中未能解决粘连问题,将严重影响病人生活质量。小结节截骨方案提供了广阔的视野范围及操作空间,便于探查并松解粘连组织,最后通过降落伞技术固定小结节及肩袖,加强固定效果。在陈旧性肩关节后脱位治疗中,如何兼顾肩关节稳定性及活动度的难题由来已久,目前常应用切开复位内固定联合缝线技术解决这一问题。因本病例为翻修病例,为避免内固定物失效,故采用肱骨近端钢板结合经皮克氏针固定治疗。术中使用克氏针复位后,留存部分克氏针可增强固定效果,且不会影响病人早期功能锻炼。折弯留存克氏针体外部分并用钢丝困扎,可增强克氏针对骨的整体把持力;应在术后4~6周拔出克氏针,此时骨折初步愈合,不会影响肩关节早期功能锻炼。克氏针存留期间病人活动或有不适感,属正常现象,注意针孔护理避免感染即可。
综上,陈旧性肩关节后脱位合并肱骨近端骨折的翻修手术具有较高的临床挑战性。通过肱骨近端骨折切开复位内固定技术、经皮克氏针固定技术、骨移植填充技术以及肩关节松解术的联合应用,可有效解决肩关节固定不稳及术后活动度不佳的问题。术后随访病人肩关节功能恢复良好,疼痛显著缓解。该手术方案具有较高的临床参考价值,值得推广应用。
来源:骨科2025年7月第16卷第4期
