
全髋关节置换术后炎性假瘤压迫股静脉致肢体肿胀1例
作者:扬州大学附属医院骨科 王庆伟
全髋关节置换术 (THA)是治疗严重髋关节疾病的主要手术方式,其能显著缓解髋关节疼痛、恢复髋关节功能,让患者快速回归正常生活。THA术后10年假体生存率超过95%,术后25年假体生存率可达80%,然而仍有部分患者术后短期内出现髋关节疼痛、功能障碍,甚至进行翻修手术。研究表明,假体无菌性松动是导致THA翻修手术最主要的原因,而磨损颗粒在其中起到关键作用,其不仅诱导骨溶解致使假体松动,还会引发异物反应导致更为严重的炎性假瘤(IP)。本研究拟报道1例THA术后形成巨大IP压迫股静脉而进行翻修手术的患者。本研究经扬州大学附属医院伦理委员会审批通过(2025-YKL06-K03),患者豁免知情同意。
(THA)是治疗严重髋关节疾病的主要手术方式,其能显著缓解髋关节疼痛、恢复髋关节功能,让患者快速回归正常生活。THA术后10年假体生存率超过95%,术后25年假体生存率可达80%,然而仍有部分患者术后短期内出现髋关节疼痛、功能障碍,甚至进行翻修手术。研究表明,假体无菌性松动是导致THA翻修手术最主要的原因,而磨损颗粒在其中起到关键作用,其不仅诱导骨溶解致使假体松动,还会引发异物反应导致更为严重的炎性假瘤(IP)。本研究拟报道1例THA术后形成巨大IP压迫股静脉而进行翻修手术的患者。本研究经扬州大学附属医院伦理委员会审批通过(2025-YKL06-K03),患者豁免知情同意。
病例资料
患者,女,76岁,因“左髋关节疼痛1年,加重伴左下肢胀痛2个月”于2024年1月18日收入扬州大学附属医院。患者7年前因摔倒致左股骨颈骨折 ,于当地医院行后外侧入路左侧THA,选用的假体为金属-聚乙烯假体,髋臼杯48mm、金属头32mm,并用1枚20mm螺钉固定髋臼杯。术后患者自觉恢复尚可,平时走路、生活等基本正常。1年前患者无明显诱因出现左髋关节疼痛。开始时疼痛不明显尚能忍受,后逐渐加重,近2个月明显加重,并出现左下肢肿胀、疼痛,严重影响生活。患者既往体健,无慢性病史,无其他外伤手术史。查体:左下肢较右侧明显肿胀,见图1A,压之无凹陷,左髋内侧近腹股沟处压痛明显,左髋关节活动度:前屈30°、外展20°、外旋15°。下肢血管彩色多普勒超声检查示:左髋关节囊实性混合回声包块(大小约为98mm×66mm)伴股静脉受压,见图1B。双髋正位及左髋侧位X线片示:假体位置良好,未见明显偏心移位,见图1C。Harris评分25分,疼痛视觉模拟评分(VAS)8分。
,于当地医院行后外侧入路左侧THA,选用的假体为金属-聚乙烯假体,髋臼杯48mm、金属头32mm,并用1枚20mm螺钉固定髋臼杯。术后患者自觉恢复尚可,平时走路、生活等基本正常。1年前患者无明显诱因出现左髋关节疼痛。开始时疼痛不明显尚能忍受,后逐渐加重,近2个月明显加重,并出现左下肢肿胀、疼痛,严重影响生活。患者既往体健,无慢性病史,无其他外伤手术史。查体:左下肢较右侧明显肿胀,见图1A,压之无凹陷,左髋内侧近腹股沟处压痛明显,左髋关节活动度:前屈30°、外展20°、外旋15°。下肢血管彩色多普勒超声检查示:左髋关节囊实性混合回声包块(大小约为98mm×66mm)伴股静脉受压,见图1B。双髋正位及左髋侧位X线片示:假体位置良好,未见明显偏心移位,见图1C。Harris评分25分,疼痛视觉模拟评分(VAS)8分。
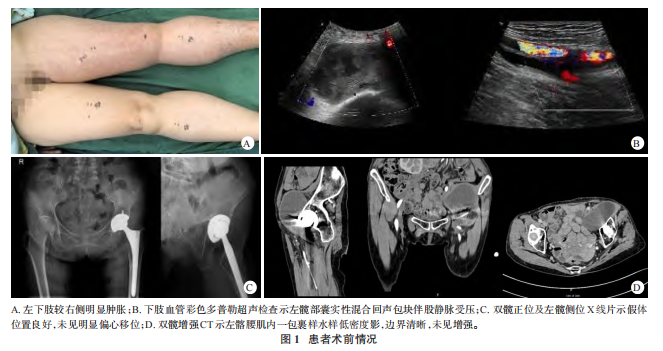
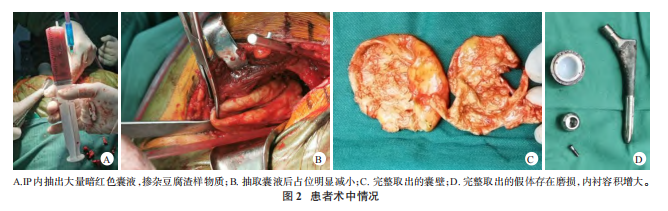
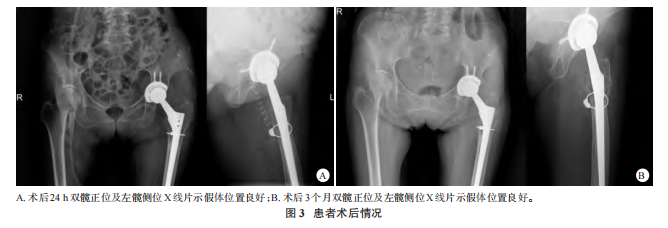
入院后完善实验室检查及影像学检查。炎症指标、肿瘤标志物 水平均正常。双髋关节增强CT示:左侧髂腰肌内一包裹样水样低密度影,边界清晰,大小约为5.0cm×9.1cm×10.0cm,未见增强,见图1D。考虑为THA术后假体磨损,磨损颗粒诱发慢性异物反应致IP形成,逐渐增大的IP压迫邻近股静脉导致下肢回流受限。该患者最终行左髋肿物切除术、髋关节假体翻修术。手术取原THA后外侧入路,可见关节腔内有较多黑色泥样金属颗粒,髋臼前方与IP相通,且IP向骨盆深处延伸。继续探查发现,IP囊壁坚韧,与周围组织无明显粘连。考虑IP体积较大,且后外侧入路不能完全暴露髋臼前方,术中先以50mL针管抽取IP内混合囊液,为暗红色积液,其中掺杂豆腐渣样物质,见图2A;抽取囊液后占位明显减小,最终牵拉分离后将囊壁完整取出,见图2B、2C。术中取出假体后发现,聚乙烯内衬存在磨损,内衬容积增大,见图2D,髋臼杯及股骨柄稳定性尚可,但无适配锥度陶瓷头及内衬,最终将两者替换。将金属颗粒及炎性物质彻底清除后,常规打磨髋臼壁,安装52mm生物型髋臼杯及高交联聚乙烯内衬;因取股骨柄时股骨近端有纵向裂隙(未超过股骨距),先以钛缆环扎保护以防进一步劈裂,再安装加长型股骨柄及标准36mm陶瓷头。顺利复位后,查看假体松紧度合适,测试关节稳定度良好、双侧肢体长度基本一致后,逐层缝合切口。术后24h双髋正位及左髋侧位X线片示假体位置良好,见图3A。术后48h左下肢肿胀基本缓解,同时患者开始在临床医师指导下下地进行功能锻炼。髋关节被动活动度:前屈60°、外展45°、外旋40°。送检组织病理检查
水平均正常。双髋关节增强CT示:左侧髂腰肌内一包裹样水样低密度影,边界清晰,大小约为5.0cm×9.1cm×10.0cm,未见增强,见图1D。考虑为THA术后假体磨损,磨损颗粒诱发慢性异物反应致IP形成,逐渐增大的IP压迫邻近股静脉导致下肢回流受限。该患者最终行左髋肿物切除术、髋关节假体翻修术。手术取原THA后外侧入路,可见关节腔内有较多黑色泥样金属颗粒,髋臼前方与IP相通,且IP向骨盆深处延伸。继续探查发现,IP囊壁坚韧,与周围组织无明显粘连。考虑IP体积较大,且后外侧入路不能完全暴露髋臼前方,术中先以50mL针管抽取IP内混合囊液,为暗红色积液,其中掺杂豆腐渣样物质,见图2A;抽取囊液后占位明显减小,最终牵拉分离后将囊壁完整取出,见图2B、2C。术中取出假体后发现,聚乙烯内衬存在磨损,内衬容积增大,见图2D,髋臼杯及股骨柄稳定性尚可,但无适配锥度陶瓷头及内衬,最终将两者替换。将金属颗粒及炎性物质彻底清除后,常规打磨髋臼壁,安装52mm生物型髋臼杯及高交联聚乙烯内衬;因取股骨柄时股骨近端有纵向裂隙(未超过股骨距),先以钛缆环扎保护以防进一步劈裂,再安装加长型股骨柄及标准36mm陶瓷头。顺利复位后,查看假体松紧度合适,测试关节稳定度良好、双侧肢体长度基本一致后,逐层缝合切口。术后24h双髋正位及左髋侧位X线片示假体位置良好,见图3A。术后48h左下肢肿胀基本缓解,同时患者开始在临床医师指导下下地进行功能锻炼。髋关节被动活动度:前屈60°、外展45°、外旋40°。送检组织病理检查 见中性粒细胞及巨噬细胞,支持IP诊断。术后3个月双髋正位及左髋侧位X线片示假体位置良好,见图3B,Harris评分76分,VAS评分2分,患者可独自行走,生活恢复正常。
见中性粒细胞及巨噬细胞,支持IP诊断。术后3个月双髋正位及左髋侧位X线片示假体位置良好,见图3B,Harris评分76分,VAS评分2分,患者可独自行走,生活恢复正常。
讨论
IP是THA术后较为严重的并发症。目前可以明确的是,磨损颗粒尤其是金属颗粒在IP的发生机制中起到至关重要的作用,其主要病理生理学过程表现为磨损颗粒诱导的慢性炎症级联反应与免疫介导的超敏反应的协同效应。具体过程可概括为:在长期力学负荷下,人工股骨头-髋臼杯内衬界面的机械磨损与假体头颈部的金属腐蚀不可避免,此过程产生的磨损颗粒及金属离子可激活局部巨噬细胞,引发慢性炎症级联反应,进而刺激滑膜组织分泌大量关节液。尽管关节液对假体界面有润滑作用,但其成分(如活性氧离子、酸性代谢产物等)亦可加速金属材料的电化学腐蚀。随着假体使用时间的延长,磨损颗粒与炎症因子在假体关节腔内持续蓄积,形成“炎性渗出-关节液增加-腔压升高”的恶性循环。当腔内压力超过假体关节腔的弹性阈值时,富含炎性介质的液体可突破纤维化的界膜屏障,向周围软组织扩散并形成继发性囊腔。此类囊腔在影像学上表现为囊性或囊实性肿块,即IP,其本质为机体对异物刺激的过度修复反应。
IP多发生于THA术后骨盆区、股骨近端及臀肌间隙等假体毗邻区域,其以侵袭性生长为特征,常累及假体周围骨性结构、肌肉及神经组织,甚至可向盆腔内蔓延导致膀胱受压。IP虽无肿瘤细胞浸润,但慢性炎症介导的病理性骨吸收及软组织坏死可引发假体无菌性松动。目前研究认为,IP高危险因素有:①机械性因素:髋臼外展角>50°可增加假体边缘负荷,加速磨损颗粒释放;②生物性因素:血清钴、铬离子浓度升高(>7μg/L)可直接激活巨噬细胞炎症通路;③宿主特异性因素:包括女性、金属过敏史、髋臼发育不良及低体重指数 等。鉴于此,结合影像学检查及术中探查结果,该患者聚乙烯内衬磨损并未达到极其严重的程度,然而关节腔内却存在较多黑色泥样金属颗粒。综合来看,金属腐蚀极有可能在该患者IP的形成过程中占据主导地位。长时间的金属腐蚀,加之持续存在的机械磨损,共同引发了腐蚀磨损,这不仅加速了金属头的磨损,而且在患者自身特异性体质等多方面因素的相互作用下,最终促使IP形成。
等。鉴于此,结合影像学检查及术中探查结果,该患者聚乙烯内衬磨损并未达到极其严重的程度,然而关节腔内却存在较多黑色泥样金属颗粒。综合来看,金属腐蚀极有可能在该患者IP的形成过程中占据主导地位。长时间的金属腐蚀,加之持续存在的机械磨损,共同引发了腐蚀磨损,这不仅加速了金属头的磨损,而且在患者自身特异性体质等多方面因素的相互作用下,最终促使IP形成。
对于IP的影像学评估,X线检查可初步排除假体断裂或松动,但因其对IP的低敏感性,不推荐用于无症状患者的筛查;CT虽然在骨组织成像方面具有高分辨率的优势,但仅能识别晚期骨溶解,对IP的早期诊断不敏感;超声检查作为经济、便捷的初筛手段,可区分囊实性病变并引导穿刺活检,但受操作者经验及患者体型影响较大。目前MRI金属伪影消减序列(MARS)因其卓越的软组织对比度成为IP诊断的首选影像学检查方法,其不仅能精准显示病变范围,还可依据囊壁厚度进行分型,为术前规划及疗效评估提供参考。
综上所述,IP最常见于金属-金属界面THA术后,该界面下有症状者IP发生率为0.3%~4.0%,纳入无症状者后,IP发生率则升高至25%~61%,而陶瓷-聚乙烯等其他低磨损界面的IP发生率明显降低。对于有症状且影像学表现异常者,早期进行翻修手术是主要的治疗方案,包括彻底切除IP、置换为低磨损界面(如陶瓷-聚乙烯)以降低金属离子释放及关节周围软组织病变发生风险,但因手术复杂、软组织损伤重,术后髋关节脱位发生率及IP复发率分别为10%~28%和3%~18%。虽然无症状患者IP检出率高,但国际指南强调以定期随访及功能评估为主,仅患者出现症状或功能恶化时进行进一步检查,避免过度干预。
来源:中华骨与关节外科杂志2025年8月第18卷第8期
