
【医诺学院】 | 2023 WCLC速递:EGFR-TKI耐药后继发BRAF V600 突变精准治疗突破
导读
EGFR突变阳性NSCLC患者一线使用第一、二代EGFR-TKI药物9-14个月以后会出现耐药;三代EGFR-TKI虽克服了一、二代药物因T790M突变导致的耐药,患者通常也会在用药后的19个月左右出现耐药¹,耐药后治理策略是目前临床中的痛点和难点,亟待攻克。从耐药谱看,三代EGFR-TKI耐药后约有 3%~10% 继发性BRAF突变²⁻⁴,此次WCLC会议对该人群提供了EGFR-TKI联合BRAF/MEK三靶联合治疗的探索。
EGFR-TKI继发性耐药机制
根据耐药机制不同,可将EGFR-TKI耐药分为EGFR依赖型和EGFR非依赖型。EGFR依赖型耐药指EGFR结构发生变化,导致EGFR与ATP结合能力增强,EGFR-TKI对肿瘤细胞失去作用,主要包括T790M突变、C797S突变和其它罕见突变。而EGFR非依赖型耐药又可分为替代途径激活和组织表型转化等。其中,替代途径激活是由EGFR下游基因突变、融合、扩增等引起,包括BRAF变异(多发生于三代EGFR-TKI一线治疗后耐药)、MET扩增/过表达等机制。而组织表型转化则主要包括鳞状细胞癌组织学转化、小细胞肺癌组织学转化等,EGFR-TKI耐药后有5%~10%的NSCLC转化为小细胞肺癌¹,⁵,⁶。
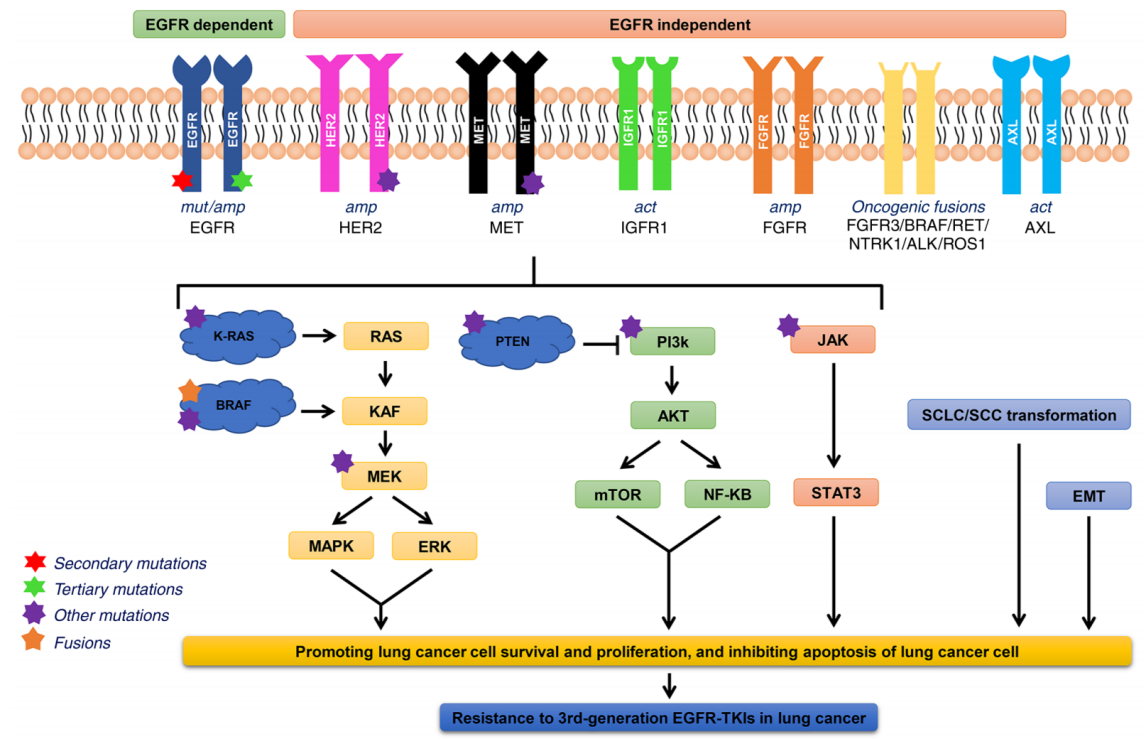
图1 三代EGFR-TKI获得性耐药机制
EGFR-TKI耐药后BRAF突变,精准破局
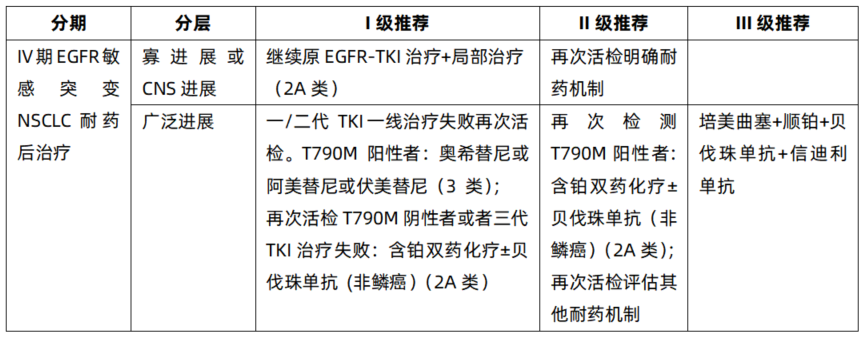
NCCN、CSCO指南⁷,⁸明确建议出现耐药的患者仍进行再次活检明确耐药机制。治疗方面对继发性突变患者的推荐主要聚焦于T790M突变,对其他耐药机制推荐有限,建议患者采用全身性治疗方案。
表1 CSCO指南中IV期EGFR敏感突变NSCLC耐药后治疗推荐
从治疗模式上看,发表在《新英格兰杂志》的研究显示,一线使用奥希替尼 耐药后,68%的患者选择化疗作为后线治疗⁹。然而数据表明化疗的临床获益有限,用于奥希替尼耐药患者的客观缓解率为7.1%,中位无进展生存期为5.5个月¹⁰,¹¹。近年来研究者也在探索免疫联合方案的应用,包括KEYNOTE-789(帕博利珠单抗
耐药后,68%的患者选择化疗作为后线治疗⁹。然而数据表明化疗的临床获益有限,用于奥希替尼耐药患者的客观缓解率为7.1%,中位无进展生存期为5.5个月¹⁰,¹¹。近年来研究者也在探索免疫联合方案的应用,包括KEYNOTE-789(帕博利珠单抗 +化疗)、ORIENT-31(信迪利单抗
+化疗)、ORIENT-31(信迪利单抗 +贝伐珠单抗
+贝伐珠单抗 +化疗)、IMPOWER-151(阿替利珠单抗
+化疗)、IMPOWER-151(阿替利珠单抗 +贝伐珠单抗+化疗)研究等¹¹⁻¹³,但研究结果一致性尚有争议,未来仍有待验证。因此在目前的NCCN和CSCO指南中,含铂双药化疗仍是EGFR-TKI治疗失败后的重要治疗方案⁷,⁸。
+贝伐珠单抗+化疗)研究等¹¹⁻¹³,但研究结果一致性尚有争议,未来仍有待验证。因此在目前的NCCN和CSCO指南中,含铂双药化疗仍是EGFR-TKI治疗失败后的重要治疗方案⁷,⁸。
跨膜受体EGFR的信号主要通过MAPK通路进行传导,BRAF、RAS等是通路调控中的关键蛋白激酶。BRAF突变和重排所致的BRAF激活是奥希替尼的获得性耐药机制之一¹⁴。研究显示,一、二代EGFR-TKI 耐药后约0%~1%发生BRAF突变,三代奥希替尼耐药会出现 3%~10%的BRAF突变²⁻⁴。
目前多个小样本研究及多项病例报道了BRAF/MEK抑制剂用于EGFR-TKI耐药后继发性BRAF突变患者。与化疗相比,BRAF抑制剂±MEK抑制剂的生存获益呈现出优势¹⁵。今年4月发布的由中国抗癌协会肺癌专业委员会制定的《中国晚期非小细胞肺癌 BRAF突变诊疗专家共识》中,建议对于EGFR-TKI治疗后伴BRAF V600突变继发耐药的晚期NSCLC患者使用BRAF抑制剂联合MEK抑制剂双靶为基础的治疗(如达拉非尼
BRAF突变诊疗专家共识》中,建议对于EGFR-TKI治疗后伴BRAF V600突变继发耐药的晚期NSCLC患者使用BRAF抑制剂联合MEK抑制剂双靶为基础的治疗(如达拉非尼 联合曲美替尼
联合曲美替尼 联合EGFR-TKI,推荐分级:I级)¹⁶。目前达拉非尼联合曲美替尼在中国获批的适应证为BRAF V600突变阳性的转移性NSCLC,而EGFR TKI耐药后出现BRAF V600突变同为此类适应证涵盖人群。
联合EGFR-TKI,推荐分级:I级)¹⁶。目前达拉非尼联合曲美替尼在中国获批的适应证为BRAF V600突变阳性的转移性NSCLC,而EGFR TKI耐药后出现BRAF V600突变同为此类适应证涵盖人群。
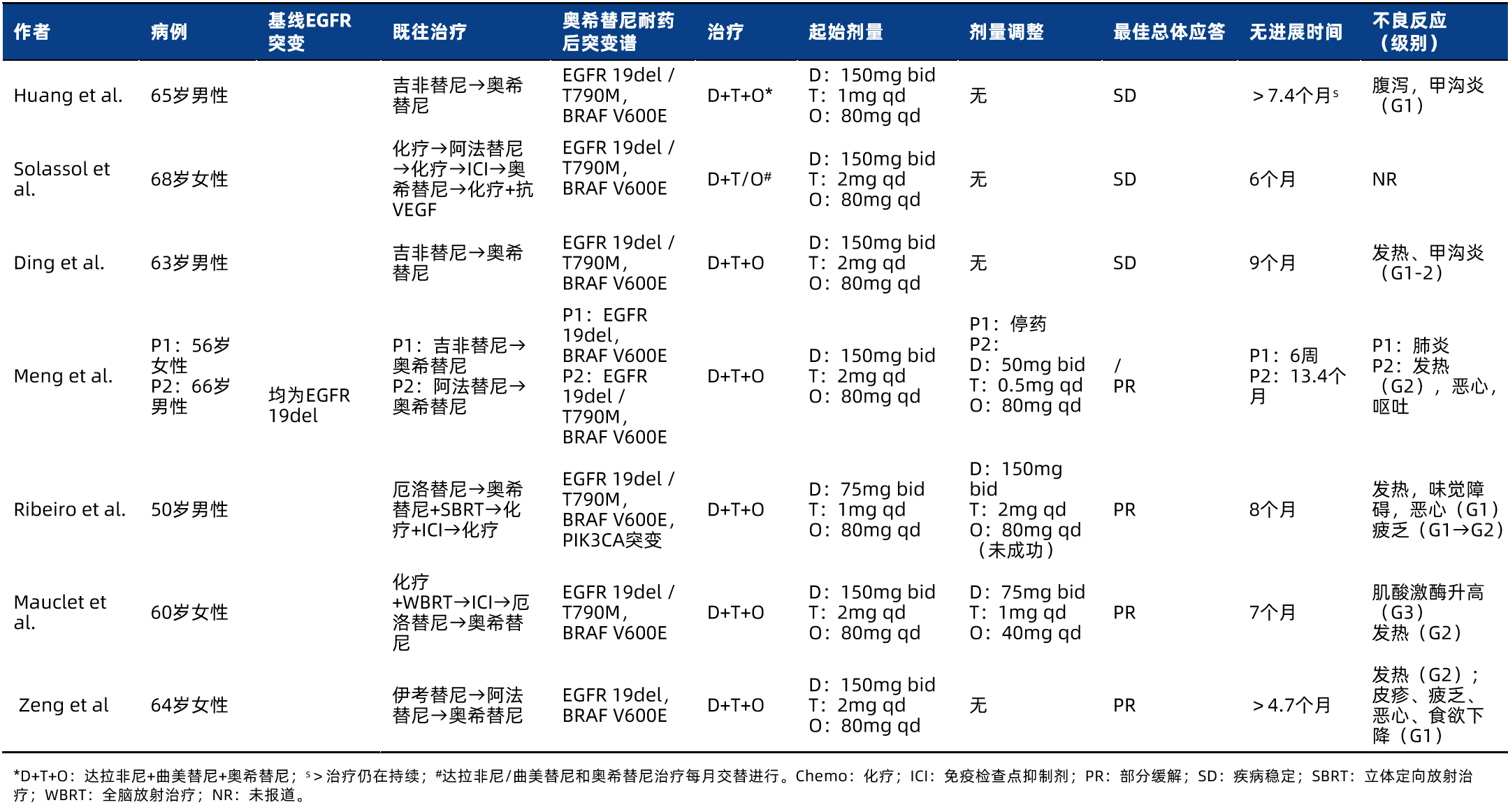
表2 在伴BRAF V600E突变的EGFR 突变NSCLC患者中,EGFR/BRAF/MEK抑制剂联合治疗的疗效和安全性数据
2023 WCLC精彩来袭
关注EGFR-TKI耐药后BRAF突变最新进展
2023年9月9日-12日,由国际肺癌研究协会(IASLC)举办的2023世界肺癌大会(WCLC)于新加坡盛大召开。在本次WCLC会议中,EGFR-TKI耐药后BRAF突变是备受关注的话题,2项研究结果重磅公布。
来自美国的研究者带来了伴获得性BRAF突变的EGFR突变肺癌患者的临床特征和预后数据。该研究纳入28例发生获得性BRAF突变的EGFR突变肺癌患者,其中10例(36%)患者为I类突变,15例(54%)患者为II类突变,1例(4%)患者为D594V的III类突变,2例(7%)患者为BRAF扩增。所有患者均具有腺癌组织学特征,54%的患者出现新发转移性疾病。分别有75%、21%和4%的患者携带EGFR 19del、21 L858R以及L861Q + G719 C突变。
在15例接受EGFR TKI联合BRAF和/或MEK抑制剂治疗的患者中,7例患者为获得性BRAF V600E突变,6例患者为融合突变,2例患者为II类突变。接受了BRAF/MEK+EGFR TKI的患者生存获益更优,BRAF V600E突变和非V600E突变患者的中位总生存期(OS)分别为10 个月和5个月,HR=0.62(95%CI 0.3-2个月),P=0.22¹⁷。
来自丹麦的研究者带来了首例携带两种少见EFGR突变并发生获得BRAF p.V600E突变肺癌患者的治疗经过。该患者是一名73岁女性,2017年诊断为携带少见复合EGFR突变(外显子18 p.G719X和外显子20 p.S781I)的T4N1M1b肺腺癌(LAC),奥希替尼进展后,NGS检测发现新的BRAF p.V600E变体和野生型(wt)EGFR。2017年原始诊断活检的DNA-NGS已发现wt BRAF,表明BRAF p.V600E突变为治疗期间发生的继发性突变。患者随后接受BRAF/MEK抑制剂(达拉非尼联合曲美替尼)进行三线治疗。一个月后CT扫描显示,患者肺部病灶实现缓解。此后患者继续接受BRAF/MEK抑制剂、EGFR-TKI三靶治疗,病情保持稳定(SD)¹⁸。
上述数据对伴获得性BRAF突变的EGFR突变肺癌患者的具体特征以及治疗结果进行了详细分析,为诊断和治疗相关患者提供了新思路。未来有必要进一步探索更多药物治疗组合,进一步拓宽临床医生和患者的治疗选择。
小结
EGFR-TKI耐药是临床中EGFR突变晚期NSCLC治疗中尚待解决的医学问题,临床需根据患者进展模式和不同耐药机制进行相应的治疗选择。对于旁通路激活存在可成药靶点药物的精准用药方案,靶向药物精准治疗成为新趋势。本次WCLC数据更新对伴获得性BRAF继发性突变肺癌患者疾病特征以及治疗模式提出了新思路,EGFR TKI 联合达拉非尼曲美替尼方案的生存获益优于化疗联合治疗方案,带来更优的生存获益。
审批码TML0009579-31967,有效期至2024-09-04
资料过期,视同作废
