
2024 ASCO GU|陈俊星教授—Punch研究:替雷利珠单抗为基础的三联疗法给高危NMIBC的保膀胱治疗带来新选择

前言
2024 ASCO GU年会于1月25-27日在美国旧金山召开。由中山大学附属第一医院泌尿外科陈俊星教授团队开展的一项替雷利珠单抗联合髂内动脉介入化疗(IAC)和卡介苗(BCG)保膀胱治疗高危非肌层浸润性膀胱癌(NMIBC)的II期研究结果(Punch研究)在本次大会的尿路上皮癌专场以壁报的形式展示(Poster Board Number: H3 )。我们特邀来自中山大学附属第一医院的陈俊星教授对该研究进行深入解析与点评。

研究背景
膀胱癌是美国新发和死亡的前十大癌症1。我国癌症中心最新数据显示2,2000-2016年期间,膀胱癌发病率在中国男性中呈上升趋势。约70%初发膀胱癌为NMIBC3,其中Ta占70%,T1占20%,Tis占10%。EAU指南根据风险分级将NMIBC分为低危、中危、高危和极高危4。对于高危NMIBC,EAU指南推荐的治疗策略包括:经尿道膀胱肿瘤电切术(TURBT)+膀胱灌注BCG1~3年或根治性膀胱切除术(RC)。对于无法耐受RC或有保膀胱需求的高危NMIBC患者,亟需新的治疗选择。
NMIBC患者灌注BCG可诱导体内非特异性免疫反应,引起TH1细胞介导的免疫应答5。此外,研究表明NMIBC患者经BCG治疗后PD-L1表达水平升高,为BCG联合PD-1/PD-L1单抗治疗提供理论依据6。目前国际已开展多项III期7(如:KEYNOTE-676、ALBAN等)研究探索PD-1/PD-L1抑制剂联合BCG治疗高危NMIBC的疗效和安全性。
此外,既往研究表明8,对于BCG耐受的高危NMIBC患者,BCG联合IAC可进一步改善患者的PFS及RFS。
那么,对于高危NMIBC患者,如采用免疫治疗+IAC+BCG的三联疗法,是否可以起到更佳的保膀胱疗效呢?基于此临床问题,我们中心开展前瞻性Punch研究。
研究设计
本研究为一项单中心、开放标签、单臂的II期临床研究9,旨在评估替雷利珠单抗联合IAC和BCG保膀胱治疗高危NMIBC的有效性和安全性。纳入BCG初治高级别Ta或任意级别T1;拟入组患者27例。首先,所有患者接受完全TURBT。然后,经皮穿刺技术将导管置入髂内动脉,第1天髂内动脉给药顺铂(60mg/m2)和表柔比星(50mg/m2),Q3W,2-4个周期;同时接受2-4个周期替雷利珠单抗治疗(200mg,ivgtt,Q3W)。最后,患者接受18次BCG灌注治疗(诱导治疗:灌注6次,QW;维持治疗:先灌注3次,Q2W;后灌注9次,Q4W);同时接受至少8个周期替雷利珠单抗治疗(200mg,ivgtt,Q3W)。主要研究终点:12个月的无疾病生存(DFS)率;次要研究终点:膀胱保留率,总生存(OS)和安全性。

研究结果
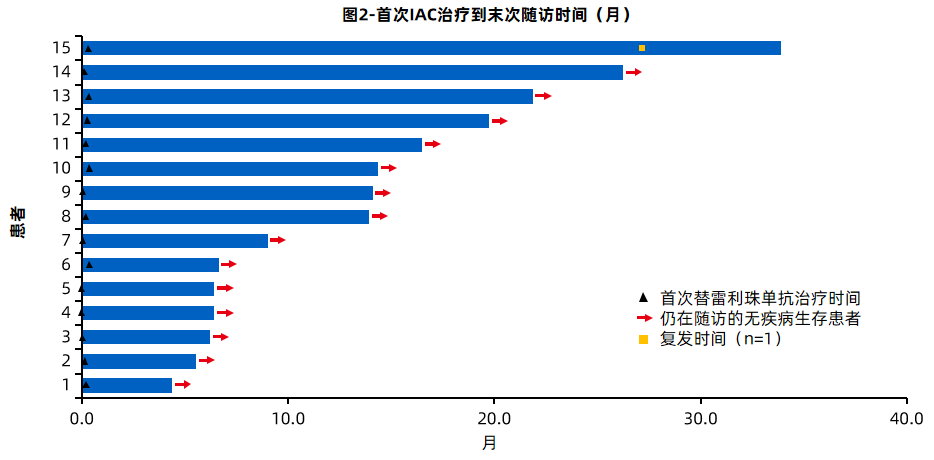
截止2023年12月,15例符合条件患者入组;男性80.0%;中位年龄60岁(39-79);中位肿瘤大小3.0cm(0.6-5.5);多发乳头状肿瘤占60.0%;Ta占40.0%,T1占60.0%;IAC平均给药周期为2.6,替雷利珠单抗平均给药周期为9.5,BCG中注射次数11次(3-18次)。
疗效结果
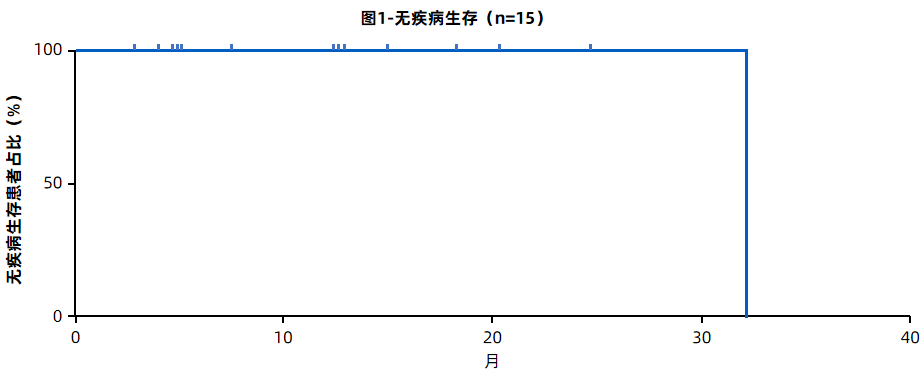
中位随访13.9个月(4.4-33.9个月),12个月DFS率为100.0%(95%CI,78.2%-100%,图1所示)。12个月时膀胱保存率为100%(95%CI,100%-100%)。12个月的OS率为100%(95%CI,100%-100%)。
安全性结果
15例患者在治疗中出现的不良反应(AE)包括:恶心(n=1,G2)、肌痛(n=1,G2)、AST/ALT增加(n=3,G2),疲劳(n=3、G2),中性粒细胞减少症(n=4,G2)和发烧(n=2,G3)。免疫相关AEs,包括皮疹(n=2,G1-2)、甲状腺功能亢进(n=1,G2)和AST/ALT增加(n=1,G2)。
未来展望
高危NMIBC保膀胱治疗是目前膀胱癌治疗领域的热点之一;目前以免疫治疗为基础的治疗探索已经全面布局初治和经治高危NMIBC。我们的初步结果显示1年的DFS率高达100%;此外,该三联疗法的不良反应处于可接受范围,目前未发生≥3级不良反应。支持替雷利珠单抗联合IAC和BCG作为高危NMIBC患者的保膀胱治疗。
相信随着临床研究的深入探索,高危NMIBC的保膀胱治疗格局将迎来多个方面的发展:第一、保膀胱治疗不再局限在BCG经治患者,会进一步前移到初治的患者;第二、以免疫治疗为基础的联合治疗模式将是探索的主流(如:免疫联合放疗,免疫联合ADC等);第三、随着液体活检、生物标记物的发展,高危NMIBC患者将迎来精准化保膀胱治疗。
参考文献
1. Rongshou Zheng,et al. Journal of the NationalCancer Center, 2022, 2(1):1-9.
2. Rebecca L Siegel,et al. CA Cancer J Clin. 2022 Jan;72(1):7-33.
3. 中华医学会泌尿外科学分会(CUA). 中国泌尿外科和男科疾病诊断治疗指南(2022版).
4. EAU Guidelines on Non-muscle-invasive and Metastic Bladder Cancer 2022.
5. Nat Rev Urol. 2014 Mar;11(3):153-62.
6. Oncotarget. 2018 Sep 25;9(75):34066-34078.
7. https://clinicaltrials.gov/
8. J Cancer Res Clin Oncol. 2021 Jun;147(6):1781-1788.
9. 2024 ASCO GU abs.618.

