
72 岁老烟民术后肺炎背后的 “隐形推手”:右主支气管重度狭窄竟是因为它?

一名72岁男性,曾有60包-年吸烟史,因右主支气管重度狭窄被转诊至呼吸介入科。此前,患者因右下叶肺炎导致呼吸衰竭住院,被诊断为阻塞性肺炎。出院后,患者持续感到胸闷,伴有顽固性咳嗽,咳痰困难。患者否认有发热或体重下降。3年前,患者曾因pT1cN1鳞状细胞癌接受右上肺叶切除术及辅助铂类化疗。然而,在新冠疫情期间,患者拒绝了所有后续检查。此外,患者还患有慢性阻塞性肺病(COPD)、肥胖、2型糖尿病、骨髓增生异常综合征、主动脉瓣置换术(因心内膜炎)及直肠切除术(因pT3N0腺癌)。
体格检查
入院时,患者生命体征如下:血压120/70毫米汞柱,心率67次/分,呼吸频率15次/分,室内空气脉搏血氧饱和度为96%,体温35.9℃。听诊发现右侧胸部有哮鸣音。心脏、腹部、神经系统和皮肤检查均无异常。
辅助检查
实验室检查结果(包括全血细胞计数、血清生化和凝血功能)均在正常范围内。高分辨率CT扫描显示右主支气管(RMSB)后壁呈结节状增厚,与之前肺叶切除术的手术夹相邻,导致严重的压迫性气道狭窄(图1A、1B)。F-18-氟脱氧葡萄糖PET/CT未在任何身体部位(包括RMSB)发现摄取增加(图1C)。
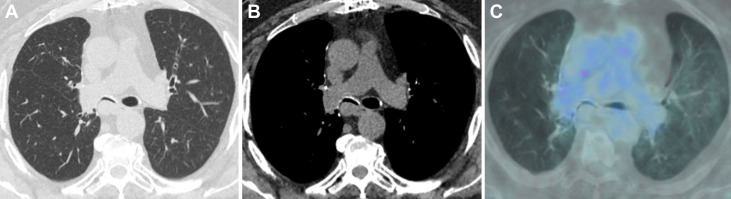
图1胸部CT扫描图像显示右主支气管后壁结节状增厚,导致严重管腔压迫性狭窄。FDG-PET/CT成像未在狭窄部位发现摄取增加
支气管镜检查证实RMSB存在压迫性狭窄,管腔缩小超过75%(图2A)。在该水平处进行支气管内超声(B模式)探查,并使用22G针进行了多次支气管内超声引导下经支气管针吸活检(EBUS-TBNA)(图2B)。随后,使用硬质支气管镜对RMSB狭窄进行扩张,并计划最终放置一个13×40毫米的硅酮支架。在硬质镜筒向中间支气管推进过程中,大量凝胶状黄色物质突然从RMSB后壁和侧壁的EBUS-TBNA穿刺点涌出(图2C)。
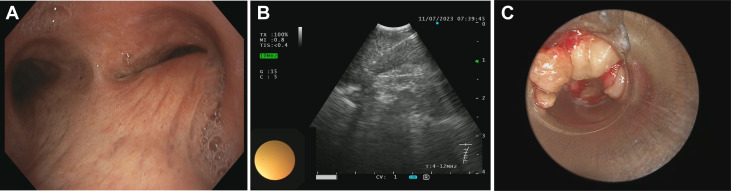
图2(A)高分辨率视频支气管镜图像显示右主支气管因后壁受压而严重狭窄。(B)对右主支气管后壁结节状增厚进行EBUS-TBNA。(C)在硬质支气管镜尝试扩张右主支气管狭窄时,从EBUS-TBNA穿刺点排出的凝胶状黄色物质。
这些物质被硬质钳取出并送病理检查。随后,13×40毫米的硅酮支架被成功放置在RMSB和中间支气管中,成功恢复了正常的气道管腔。细胞学检查(图3A-C)和病理检查(图3D-F)显示存在大量无细胞、略呈层状、细长的无机碎片。背景显示凝胶状物质,但炎症细胞稀少,未见肉芽肿反应。
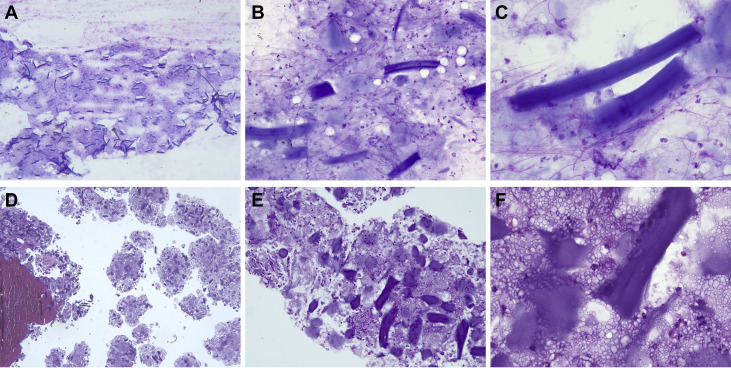
图3细胞学(A-C)和组织学(D-F)标本显示大量无细胞、略呈层状、细长的无机碎片。背景显示胶样物质,但炎症细胞稀少,未见肉芽肿反应。
你的诊断是?
肺叶切除术后氧化纤维素残留导致的气道狭窄。
讨论
氧化纤维素(OC)是心胸外科、腹部外科和神经外科中最常用的局部止血剂之一,因其生物相容性、杀菌活性和吸附特性而备受青睐。OC来源于纤维素,这是一种由植物和细菌大量产生的可生物降解材料。由于人体缺乏分解β-(1,4)-葡萄糖苷键的酶,因此天然植物或细菌纤维素无法在体内生物降解。因此,需要对天然或再生纤维素进行氧化,以生产用于各种手术的止血剂。通过调整氧化条件(如氧化剂类型、温度、pH值和反应时间),可以定制OC的化学和物理特性,从而产生具有不同物理化学特性、生物可降解性、生物吸收性和抗菌活性的OC。
在手术部位应用时,OC形成坚固的基质,促进血小板黏附和聚集。一旦被血液浸透,它会变成柔软的凝胶状伪血栓,其大小取决于使用量。OC通常在4至8周内降解为寡糖。然而,越来越多的文献表明,OC沉积物可能会持续更长时间,并通过不同机制导致各种并发症。OC的低pH值可能会在应用部位引发严重的炎症或异物反应,显著影响愈合过程。即使OC残留物未引发显著的炎症或异物反应,也可能通过压迫周围解剖结构导致并发症。例如,脊髓管受OC压迫或OC碎片在脊髓管内迁移可能导致截瘫。已在大脑、胸部、甲状腺、纵隔、脊柱、腹部和盆腔等多个手术部位记录了异常反应。无论涉及哪个部位,CT扫描上残留的OC均表现为低密度值或混合密度的固体组织,紧邻手术部位。在超声检查中,残留的OC表现为复杂肿块或边界清晰的低回声病变,内部呈高回声。
文献中描述的与OC相关的大多数胸部并发症涉及纵隔淋巴结,尽管也有少数涉及支气管残端或胸壁的病例。通常,在肺切除和淋巴结清扫术后4至80个月,无症状患者在随访CT中发现纵隔淋巴结肿大。PET扫描通常呈阳性,这增加了淋巴结癌复发的怀疑,但如果OC残留物未引发炎症或异物反应,则可能呈阴性。然而,影像学检查对OC并发症并无特异性,尽管它们有助于确定进行侵入性检查的最佳目标,以排除肿瘤复发。EBUS-TBNA通常用于确认淋巴结肿瘤复发的怀疑,通过在细胞学样本(涂片或细胞块)中发现异物物质,提示OC残留。
OC相关并发症的病理学确认可基于细胞学发现可靠地做出。在细针抽吸样本中,包括通过EBUS-TBNA获得的样本,OC表现为无细胞、略呈层状的无机碎片。这些碎片通常呈细长、纤细、四边形,长度从60到450毫米不等,厚度约为35毫米。背景通常含有小的不规则纤维状碎片和类似胶体的凝胶状物质。仅在大约一半的病例中观察到肉芽肿反应及相关的多核巨细胞。这些特征高度特异,鉴别诊断范围有限。最具挑战性的鉴别诊断是甲状腺结节性甲状腺肿,特别是在标本中仅存在少量OC且未观察到肉芽肿反应的情况下。
关于OC相关并发症自然史的有限信息表明,OC残留区域的大小和PET摄取通常会在显著变化的时间段内自发减少。
临床病程及结局
治疗性支气管镜检查后,患者在随后几个月内未再发生肺炎。5个月后复查CT显示RMSB后壁的结节状增厚消失。因此,计划并实施了硅酮支架的移除。在移除支架时,RMSB显示出正常的大小和形状(图4),且无需进一步的支气管内治疗。
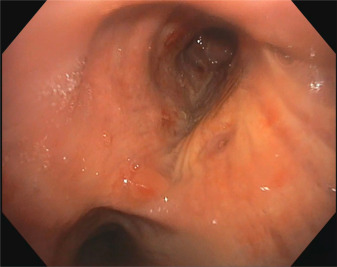
图4. 高分辨率视频支气管镜图像显示右主支气管和中间支气管通畅
➤应考虑氧化纤维素延迟吸收作为纵隔淋巴结和支气管残端假性肿瘤复发的可能原因。
参考文献:
Isaacson G. Avoiding airway obstruction after pediatric adenotonsillectomy. Int J Pediatr Otorhinolaryngol. 2009 Jun;73(6):803-6. doi: 10.1016/j.ijporl.2009.02.010. Epub 2009 Mar 14. PMID: 19286268.

