
专家视角 | 抗精神病药:医学领域“最有效”的药物之一
医脉通编译,未经授权请勿转载。
精神分裂症 的起源及药物作用机制仍有待深入理解。在这一背景下,抗精神病药经常沦为公众批评和所谓社会活动家怀疑的对象。这些人常引用某些数据,如病情中等严重的患者症状改善有限,治疗无效率高,以及副作用多之类,来论证抗精神病药“没什么用”。
的起源及药物作用机制仍有待深入理解。在这一背景下,抗精神病药经常沦为公众批评和所谓社会活动家怀疑的对象。这些人常引用某些数据,如病情中等严重的患者症状改善有限,治疗无效率高,以及副作用多之类,来论证抗精神病药“没什么用”。
一项近期发表于 CNS Spectr. 的论述中,著名学者 Christoph U Correll 通过对 meta 分析、临床试验数据及真实世界有效性研究的回顾,反驳了抗精神病药“没什么用”的观点。这些证据显示,抗精神病药疗效显著,与其他医学专科的标准治疗相当甚至更优,对于改善精神分裂症患者的症状和长期预后至关重要。

以下简要介绍作者的主要观点:
效应量
效应量是评价治疗手段收益和危害的最有意义的量化手段,可用于比较不同药物、不同研究甚至不同疾病领域治疗手段疗效及不良反应风险的大小。精神科使用最广泛的连续效应量指标为标准化均数差(SMD),通常以 Cohen’s d 报告,0.2、0.5、0.8 分别对应低、中、高效应量。SMD 相较于加权均数差(WMD)的优势在于可以横跨不同的评分工具,而后者不可以。
至特定事件的连续时间变量(如,至复发时间)通常使用风险比(HR)衡量,表示相较于对照条件风险增加或减少的百分比。对于有效、治愈等二分结局,一般通过比较绝对实验事件率(EER)与对照事件率(CER)得到相对效应量指标,如比值比(OR)或风险比(RR)。RR 的优势在于可以转换为风险差(RD),并进一步得到治疗需治数(NNT)或伤害需治数(NNH)。NNT 和 NNH 分别表示为获得一个良好或不良结果而需要暴露于实验因素的人数,数值越小提示实验因素效应越强。
以上效应量指标提供了强大的、可以解释的证据基础,足以证明抗精神病药不仅有效,而且甚至是整个医学领域最有效的药物之一,详见下文。
抗精神病药的疗效
抗精神病药主要通过调节多巴胺 能传导发挥疗效,但实际药理学作用复杂得多。第一代抗精神病药(FGAs)主要阻断突触后多巴胺受体,可以有效减轻阳性症状,但经常诱发神经运动副作用。第二代抗精神病药(SGAs)拥有更广泛的受体活性和更好的耐受性,但存在心脏代谢风险及其他副作用。
能传导发挥疗效,但实际药理学作用复杂得多。第一代抗精神病药(FGAs)主要阻断突触后多巴胺受体,可以有效减轻阳性症状,但经常诱发神经运动副作用。第二代抗精神病药(SGAs)拥有更广泛的受体活性和更好的耐受性,但存在心脏代谢风险及其他副作用。
显然,并非所有精神分裂症患者在使用抗精神病药后病情均会显著改善,且抗精神病药有可能带来令人困扰甚至危险的副作用。然而,躯体疾病科室同样如此。从个体及群体健康的角度出发,抗精神病药治疗的收益远远超过风险。药物治疗的过早中断通常由疾病自知力缺乏和/或副作用管理不佳引起,是导致患者复发、住院及自杀 的主要驱动因素。
的主要驱动因素。
一项 meta 分析中,Leucht 等使用 13 种不同的效应量指标评估了抗精神病药治疗精神分裂症急性发作的疗效。相比于安慰剂,抗精神病药改善阳性和阴性症状量表(PANSS)总分的 SMD 为 0.47(95%CI 0.42, 0.51),病情有所改善(大致相当于量表总分较基线下降≥ 20%)的 NNT 为 5。上述指标表明,抗精神病药物 相较于安慰剂具有统计学显著但幅度不大的优势。作者指出,应考虑到大多数试验的参与者为慢性患者,而首发和病程早期患者的疗效可能更好。
相较于安慰剂具有统计学显著但幅度不大的优势。作者指出,应考虑到大多数试验的参与者为慢性患者,而首发和病程早期患者的疗效可能更好。
Leucht 等还发现,虽然一些躯体疾病科室药物的效应量明显高于精神药物,但精神药物的疗效总体上并不低于躯体疾病药物。针对急性加重的精神分裂症患者,抗精神病药改善总体病情的效应量 SMD=0.43,与所有药物的中位效应量相似。
然而,抗精神病药的另一大价值在于可以显著降低复发风险。急性期治疗有效的患者继续使用抗精神病药时,预防复发的效应量从 0.43 骤升至 0.92,NNT低至 3。NNT <10 通常被视为有临床意义,而≤5 则具有很强的临床意义。
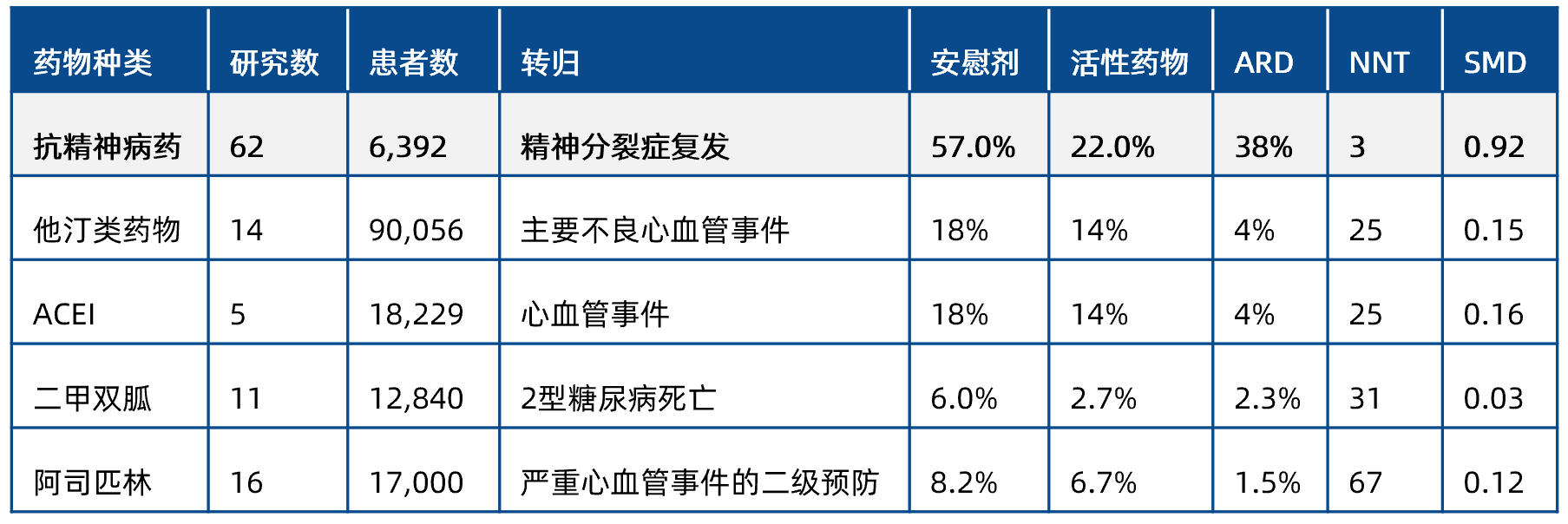
以上数据意味着什么?与躯体疾病药物预防负面转归的疗效相比,抗精神病药预防复发的效应量是这些药物的 10‑20 倍。具体而言,他汀类药物、血管紧张素转换酶抑制剂(ACEI)预防主要不良心血管事件的 NNT 为 25,阿司匹林 为 67;2 型糖尿病
为 67;2 型糖尿病 患者使用二甲双胍
患者使用二甲双胍 预防死亡的 NNT 为 31。在获益患者的绝对数量上,抗精神病药帮助到的患者也更多,因为精神分裂症的复发率(安慰剂组 57%,抗精神病药组 22%)远高于不良心血管事件和死亡的发生率(安慰剂组 6%-18%,药物组 2.7%-14%)。
预防死亡的 NNT 为 31。在获益患者的绝对数量上,抗精神病药帮助到的患者也更多,因为精神分裂症的复发率(安慰剂组 57%,抗精神病药组 22%)远高于不良心血管事件和死亡的发生率(安慰剂组 6%-18%,药物组 2.7%-14%)。
表1 不同医学领域治疗手段的效应量比较
除减轻症状及预防复发外,真实世界证据显示,抗精神病药治疗可以显著改善患者的功能水平和司法转归,帮助严重精神疾病患者回归社会。例如,相比于未用药,持续接受抗精神病药治疗使同一患者的工作残疾风险降低约 30%‑50%;坚持门诊治疗的精神分裂症或双相障碍患者被逮捕的风险显著更低。
死亡率
降低死亡风险是医学转归的金标准之一,对精神分裂症患者尤其重要,因为精神分裂症造成的潜在生命损失达 15.37 年,仅次于物质使用障碍(20.38 年)和进食障碍 (16.64 年)。
(16.64 年)。
一项纳入 4,536,447 名精神分裂症患者的 meta 分析显示,精神分裂症患者的全因死亡率显著高于非精神分裂症对照(RR=2.52, 95%CI 2.38‑2.68),且这一风险的升高在首发(RR 7.43)及新发/病程早期(RR 3.52)患者中尤为突出。与不使用抗精神病药相比,抗精神病药对精神分裂症患者的全因死亡具有保护作用(RR 0.71),第二代抗精神病药长效针剂(SGA‑LAIs,RR 0.39)、氯氮平 (RR 0.43)、任何长效针剂(RR 0.47)、任何SGAs(RR 0.53)的保护效果最强。
(RR 0.43)、任何长效针剂(RR 0.47)、任何SGAs(RR 0.53)的保护效果最强。
一项芬兰全国性研究探讨了精神分裂症患者死亡率的影响因素。结果显示,显著增加患者全因死亡率的因素包括心血管疾病 (HR 2.41)、肝病(HR 1.98)、肾病
(HR 2.41)、肝病(HR 1.98)、肾病 (HR 1.63)、既往住院时间长(HR 1.96)、糖尿病(HR 1.40)、更换抗精神病药史(提示病情不稳,HR 1.39)、物质滥用史(HR 1.38)、曾经使用苯二氮䓬类药物(HR 1.12)。相反,显著降低患者全因死亡率的因素包括使用抗精神病药(HR 0.46)、使用调脂药(HR 0.71)、使用抗抑郁药(HR 0.87)和使用锂盐(HR 0.90)。
(HR 1.63)、既往住院时间长(HR 1.96)、糖尿病(HR 1.40)、更换抗精神病药史(提示病情不稳,HR 1.39)、物质滥用史(HR 1.38)、曾经使用苯二氮䓬类药物(HR 1.12)。相反,显著降低患者全因死亡率的因素包括使用抗精神病药(HR 0.46)、使用调脂药(HR 0.71)、使用抗抑郁药(HR 0.87)和使用锂盐(HR 0.90)。
抗精神病药的心血管代谢副作用及降低死亡率的作用共同构成了所谓的“死亡率悖论”。例如,氯氮平一方面是心血管代谢副作用最突出的药物之一,另一方面又是降低死亡率效应最有效的药物之一。其机制可能在于,抗精神病药通过降低疾病严重度、减少精神病相关应激及促进健康生活方式对患者产生间接的保护作用;抗精神病药还增加了二级预防药物的持续使用,抵消了某些抗精神病药可能增加的心血管风险。临床实践中,很多精神分裂症患者同时在使用心血管代谢类的药物;在降低此类药物的停药率方面,氯氮平表现最佳(aHR 0.34-0.55),其次为奥氮平 (aHR 0.43-0.71)。
(aHR 0.43-0.71)。
结论
各项指标和转归一致证实,抗精神病药可以为精神分裂症患者带来多重获益,而绝非批评者声称的只会导致过度镇静或化学约束。抗精神病药疗效可靠,与内科很多公认的治疗手段相当甚至更优。重要的是,抗精神病药不仅可以减轻症状,其作用还包括重建稳定状态,预防复发,促进功能恢复,降低入狱可能性,以及降低因任何原因、自杀及常见躯体疾病导致的过早死亡风险等。
然而,与躯体疾病领域一样,抗精神病药的上述优势也体现在人群层面。并非所有的精神分裂症患者都能充分受益,或者在所有期望的领域都能受益。部分患者甚至根本无法从抗精神病药治疗中获益。一些急性或长期副作用也对抗精神病药的使用及获益造成了限制。
无论如何,精神卫生专业人士、政策制定者及倡导者应有信心断言,抗精神病药对精神分裂症患者是“管用”的。未来的方向并非质疑抗精神病药是否有效,而是如何以安全、公平且符合患者目标的方式尽可能恰当地使用它们。一个真正以康复为导向的系统必须整合药物治疗和社会心理照护,解决污名问题,并赋能患者重拾有意义的生活。必须将舆论从极端化的怀疑转向有根据的理解,患者的生活及精神医学实践的操守都依赖于此。
文献索引:Correll CU. Do Antipsychotics Work in People with Schizophrenia? A Review of Outcomes and Effect Sizes. CNS Spectr. 2025 Jul 31:1-33. doi: 10.1017/S1092852925100461. Epub ahead of print. PMID: 40739868.
