
乌帕替尼改善中重度化脓性汗腺炎:病灶控制与疼痛缓解双获益

编者按
化脓性汗腺炎(HS)是一种慢性、致残性炎症性皮肤病,以反复发作的疼痛性结节、脓肿、窦道及瘢痕形成为特征,严重影响患者的身心健康和生活质量。近期,一项关于选择性JAK抑制剂乌帕替尼 治疗中重度化脓性汗腺炎的2期随机对照研究结果显示,该药物能显著改善患者的临床症状,为HS的治疗提供了新的潜在选择。
治疗中重度化脓性汗腺炎的2期随机对照研究结果显示,该药物能显著改善患者的临床症状,为HS的治疗提供了新的潜在选择。




研究设计与患者选择
该研究在3个国家(美国、加拿大、日本)的28个研究中心开展,纳入年龄≥18岁、病程≥1年的中重度HS患者。患者需满足脓肿和炎性结节(AN)总数≥5个,累及≥2个不同解剖部位,窦道数≤20个,且既往对口服抗生素治疗反应不佳或不耐受,并在接受研究药物前停用任何生物制剂(包括肿瘤坏死因子抑制剂,TNFi)。
患者按2:1比例随机分配至乌帕替尼30mg每日一次组或安慰剂组,治疗12周(双盲期)。12周后,安慰剂组患者转为接受乌帕替尼15mg每日一次治疗,乌帕替尼30mg组则继续原剂量治疗至48周(盲法延长期)。研究期间,前16周禁止联用针对HS的抗生素(局部或系统),之后允许使用。
评估指标
-主要疗效终点:治疗12周时达到化脓性汗腺炎临床应答(HiSCR50)的患者比例,定义为脓肿和炎性结节总数较基线减少≥50%,且脓肿数和窦道数未增加。
-次要疗效终点:对于基线皮肤疼痛数字评分量表(NRS)≥3分的患者,治疗12周时达到NRS30(皮肤疼痛较基线减少≥30%且减少≥1分)的比例。
-安全性评估:包括治疗期间出现的不良事件(TEAEs)、临床参数、实验室检查结果和生命体征等。
统计学分析
由于HS治疗需求未被满足的情况较为突出,且为在小样本量下仍能获得足够的统计效力,本研究采用预设的历史安慰剂率来评估乌帕替尼的治疗效果。历史安慰剂率基于两项肿瘤坏死因子抑制剂(TNFi)3期临床试验(PIONEER I和PIONEER II)中符合本研究关键入组标准的患者数据确定,其中HiSCR50的历史安慰剂率为25.0%,NRS30的历史安慰剂率为22.5%。同时,研究设置了小样本的试验内安慰剂组作为无活性对照臂。


患者基线特征
共纳入68例患者,其中47例接受乌帕替尼30mg治疗,21例接受安慰剂治疗。所有入组患者的基线脓肿和炎性结节总数均值(标准差)为22.1(21.7),47.1%的患者为Hurley III期,26.5%的患者既往对TNFi治疗反应不佳。两组患者的基线特征总体均衡(表1)。
表1:患者基线人口统计学和疾病特征
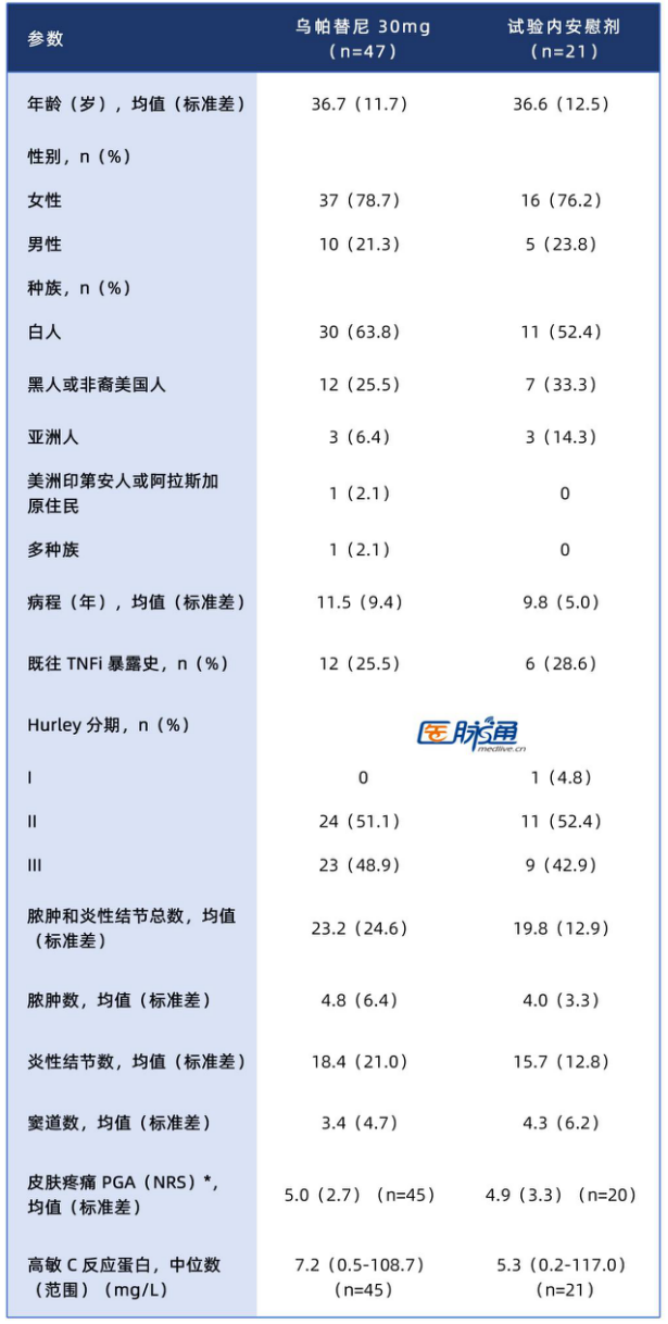
注:AN为脓肿和炎性结节;hsCRP为高敏C反应蛋白;NRS为数字评分量表;PGA为患者整体评估;TNFi为肿瘤坏死因子抑制剂。基线NRS≥3分的患者
疗效结果
1.主要终点:治疗12周时,乌帕替尼30mg组达到HiSCR50的患者比例显著高于预设的历史安慰剂率(38.3% vs 25.0%;差异=13.3%,95%CI:0.6-27.2;单侧P=0.018)(图1)。与试验内安慰剂组相比,调整后的差异为14.7%(名义P=0.087)。
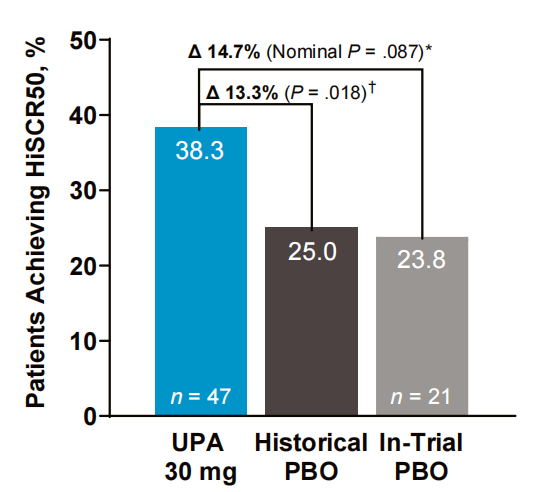
图1 治疗12周时达到主要终点(HiSCR50)的患者比例
HiSCR50定义为脓肿和炎性结节总数较基线减少≥50%,且脓肿数和窦道数未增加;NRI-C为纳入COVID-19相关缺失数据多重插补的非应答者插补法;UPA为乌帕替尼;PBO为安慰剂;TNFi为肿瘤坏死因子抑制剂。基于Cochran-Mantel-Haenszel检验,按分层因素(既往TNFi使用情况和基线Hurley分期)调整的P值。†基于单侧P值的单样本卡方分析,P≤0.05
2.长期疗效:乌帕替尼30mg组的HiSCR50应答率在12周后持续维持,至40周时仍保持较好的应答水平。12周时从安慰剂转为乌帕替尼15mg的患者,在开始治疗后4周内HiSCR50应答率即有所上升,并持续至40周(图2)。
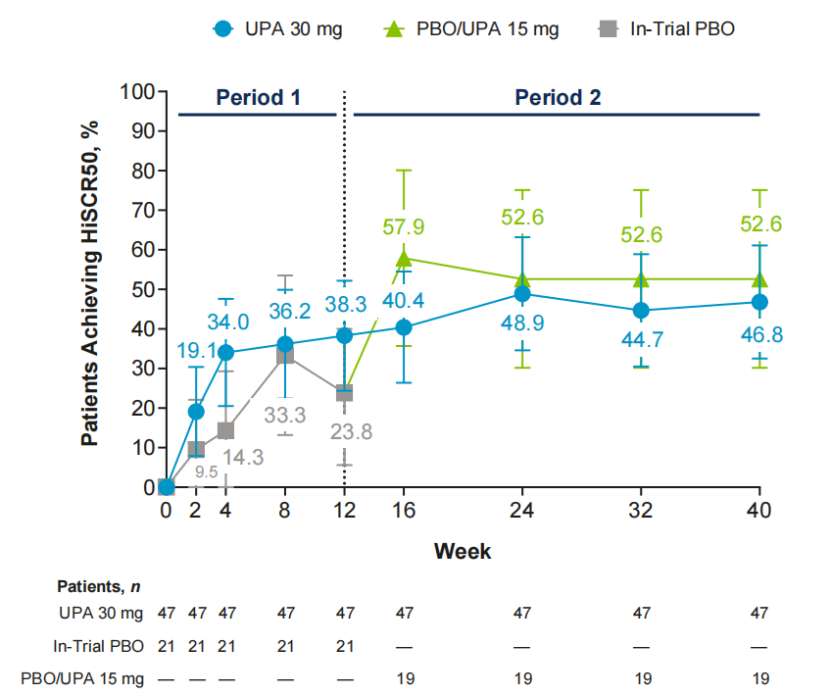
图2 至40周时达到HiSCR50的患者比例(基于非应答者插补法)
排除接受针对HS相关感染的局部或系统抗生素治疗或因疗效不佳停用研究药物后的患者数据。误差线代表95%CI;HiSCR50定义为脓肿和炎性结节总数较基线减少≥50%,且脓肿数和窦道数未增加;HS为化脓性汗腺炎;NRI-C为纳入COVID-19相关缺失数据多重插补的非应答者插补法;PBO为安慰剂;UPA为乌帕替尼
3.次要终点:对于基线皮肤疼痛NRS≥3分的患者,治疗12周时,乌帕替尼30mg组达到NRS30的患者比例在数值上高于预设的历史安慰剂率(36.4% vs 22.5%;差异=13.9%,95%CI:-2.5-30.3;名义P=0.028),与试验内安慰剂组相比(36.4% vs 33.3%),调整后的差异为2.2%(95%CI:-19.6-24.0;名义P=0.421)。
4.亚组分析:无论患者既往是否对TNFi治疗应答不佳,乌帕替尼30mg组的HiSCR50应答率均高于试验内安慰剂组(既往应答不佳者:41.7% vs 16.7%;差异=25.0%,95%CI:15.8-65.8;名义P=0.115;TNFi初治者:37.1% vs 26.7%;差异=10.5%,95%CI:-17.0-38.0;名义P=0.228)。在不同Hurley分期亚组中,乌帕替尼30mg组的HiSCR50应答率与总体人群一致(图3)。
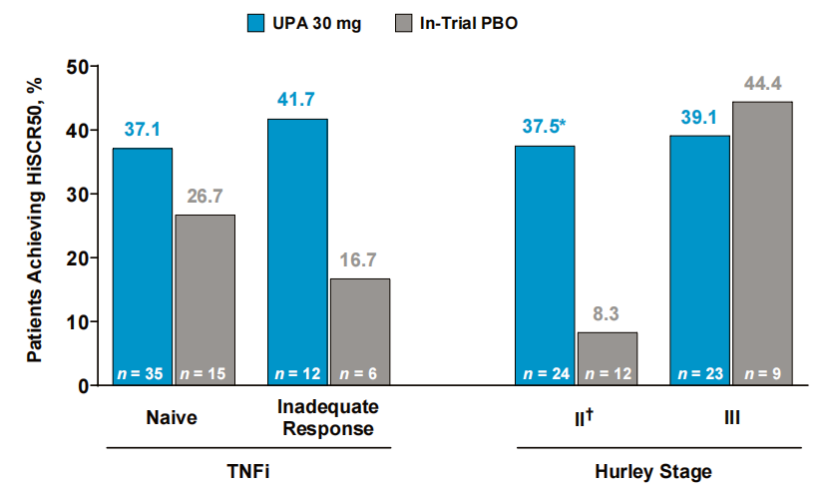
图3按TNFi暴露状态和Hurley分期分层的患者在12周时达到HiSCR50的比例
HiSCR50定义为脓肿和炎性结节总数较基线减少≥50%,且脓肿数和窦道数未增加;NRI-C为纳入COVID-19相关缺失数据多重插补的非应答者插补法;PBO为安慰剂;TNFi为肿瘤坏死因子抑制剂;UPA为乌帕替尼。基于未调整分层因素的Cochran-Mantel-Haenszel检验,名义单侧P=0.011。†Hurley II期组中有1例患者为Hurley I期
安全性结果
双盲期内,乌帕替尼组最常见的治疗期间出现的不良事件(TEAEs)为头痛 、头晕和尿路感染
、头晕和尿路感染 ,多数为轻至中度。乌帕替尼30mg组中有3例(6.4%)患者出现严重TEAE,分别为HS恶化、择期终止妊娠
,多数为轻至中度。乌帕替尼30mg组中有3例(6.4%)患者出现严重TEAE,分别为HS恶化、择期终止妊娠 和COVID-19肺炎
和COVID-19肺炎 相关急性呼吸衰竭
相关急性呼吸衰竭 ,均未被研究者认为与研究药物相关。
,均未被研究者认为与研究药物相关。
整个研究期间,乌帕替尼治疗的耐受性总体良好(表2)。乌帕替尼30mg组有8例患者(双盲期3例,延长期5例)出现12例严重TEAE,仅1例(57岁2型糖尿病男性患者出现2级皮肤斑块)被认为可能与研究药物相关,皮肤活检显示炎性浸润,无恶性证据。乌帕替尼15mg组未报告严重TEAE或导致停药的TEAE。
表2 乌帕替尼治疗长达48周期间的治疗期间出现的不良事件
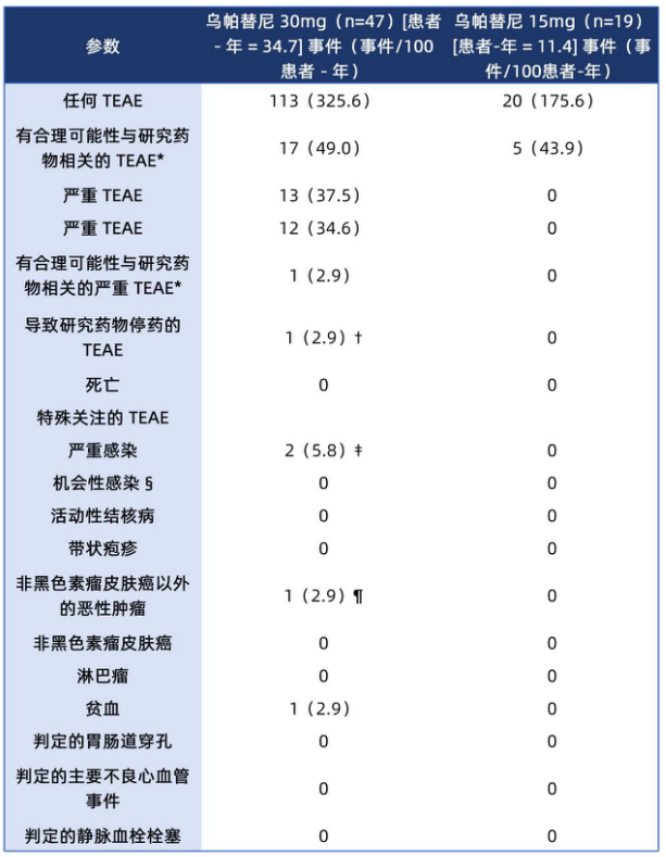
注:E100/PY为每100患者-年的事件数;HS为化脓性汗腺炎;MACE为主要不良心血管事件(定义为心血管死亡、非致死性心肌梗死 和非致死性卒中);NMSC为非黑色素瘤
和非致死性卒中);NMSC为非黑色素瘤 皮肤癌
皮肤癌 ;PY为患者-年;TEAE为治疗期间出现的不良事件;VTE为静脉血栓栓塞(定义为深静脉血栓形成
;PY为患者-年;TEAE为治疗期间出现的不良事件;VTE为静脉血栓栓塞(定义为深静脉血栓形成 和肺栓塞
和肺栓塞 (致死性和非致死性))。由研究者评估。†1例接受乌帕替尼30mg治疗的患者在双盲期因HS恶化停药。‡1例接受乌帕替尼30mg治疗的患者出现重度COVID-19肺炎伴急性呼吸衰竭,1例出现重度腹股沟蜂窝织炎。§不包括结核病和带状疱疹
(致死性和非致死性))。由研究者评估。†1例接受乌帕替尼30mg治疗的患者在双盲期因HS恶化停药。‡1例接受乌帕替尼30mg治疗的患者出现重度COVID-19肺炎伴急性呼吸衰竭,1例出现重度腹股沟蜂窝织炎。§不包括结核病和带状疱疹 。¶1例54岁男性患者在开始研究药物治疗119天后出现1级前列腺癌
。¶1例54岁男性患者在开始研究药物治疗119天后出现1级前列腺癌 ,既往有良性前列腺增生
,既往有良性前列腺增生 ,研究者认为与研究药物无合理相关性
,研究者认为与研究药物无合理相关性
乌帕替尼30mg组报告的特殊关注TEAE包括2例严重感染(COVID-19肺炎、腹股沟蜂窝织炎)、1例恶性肿瘤(1级前列腺癌)和1例贫血 ,未报告带状疱疹、静脉血栓栓塞、主要不良心血管事件、胃肠道穿孔或死亡。实验室相关TEAE多为轻至中度,无导致治疗停药的情况,仅乌帕替尼30mg组报告1例3级中性粒细胞计数降低。
,未报告带状疱疹、静脉血栓栓塞、主要不良心血管事件、胃肠道穿孔或死亡。实验室相关TEAE多为轻至中度,无导致治疗停药的情况,仅乌帕替尼30mg组报告1例3级中性粒细胞计数降低。


参考文献:
[1]Effect of spesolimab on sustained disease control in patients with generalized pustular psoriasis: Post hoc analysis of the EFFISAYIL 2 study Gordon, Kenneth B. et al.Journal of the American Academy of Dermatology, Volume 92, Issue 6, 1235-1242
医脉通是专业的在线医生平台,“感知世界医学脉搏 ,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。
,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。

